> Одновременно с признанием эффективности методики были обнаружены многочисленные противопоказания, которые сегодня расцениваются либо как относительные, либо как временные, при этом часть из них полностью исключена;.
> Наряду с абсолютными противопоказаниями сегодня все больше обсуждается понятие индивидуальной оценки рисков (так называемые пределы показаний).
Показания к проведению дентальной имплантации_.
> Показания к проведению дентальной имплантации всегда обуславливаются необходимостью в ортопедическом лечении.
> Определение показаний в каждом конкретном случае осуществляется только после диагностической оценки:.
— анамнез (общий, специальный);.
— обследование мягких и твердых тканей;.
— оценка зубного и пародонтального статуса;.
— функциональная диагностика;.
— анализ моделей;.
— рентгенография.
> Показания определяются:.
— предварительной диагностической оценкой;.
— необходимостью в проведении лечения;.
— оценкой причин потери зубов (кариес, пародонтопатии, травма, опухоль);.
— прогнозом имплантологического вмешательства в зависимости от причины потери зубов;.
— прогностической оценкой сохранившихся в прикусе зубов и их ортопедической значимости в комплексе с прогнозом имплантации;.
— развитием общего плана лечения.
> Необходимость в проведении лечении следует из (по H.L.Graf):.
— терапевтического показания: степень возникших в результате потери зубов изменений орофациального комплекса;.
— профилактического показания: степень ожидаемых в результате потери зубов изменений орофациального комплекса.
> План ортопедического лечения ориентирован на:.
— восстановление утраченных структур, функций и эстетики;.
— предупреждение прогрессирования патологических процессов;.
— сохранение имеющихся тканевых структур (твердые ткани зубов, кость, мягкие ткани);.
— длительную функциональную полноценность ортопедической конструкции;.
— возможность расширения протезной конструкции в будущем.
> Цели дентальной имплантации:.
— первичные:.
• сохранение твердотканных структур зубов;.
• создание условий для фиксации несъемной протезной конструкции;.
• стабилизация съемной протезной конструкции.
— вторичная: сохранение костных и мягкотканных структур.
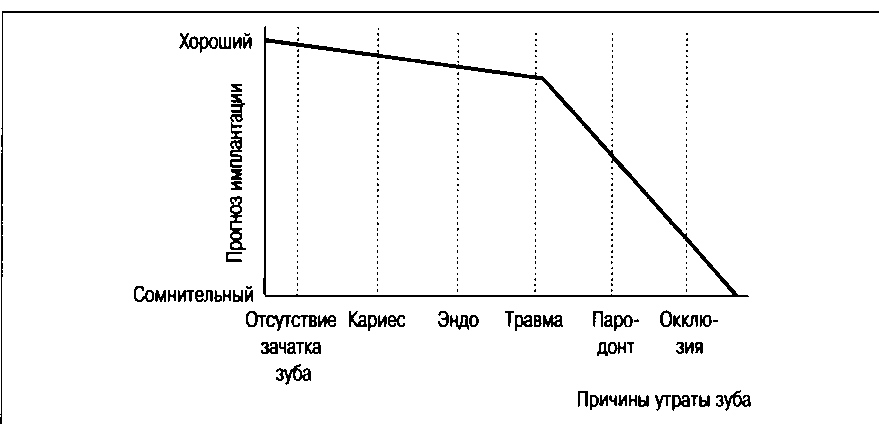
Рис. 3.1. Прогноз имплантации в зависимости от причины потери зубов.
Классификация показаний по Brinkmann (1976)_.
> Класс I — замещение одиночного зуба:.
— преимущественно в области фронтального отдела верхней челюсти;.
— непрерывный зубной ряд;.
— резистентность к кариесу.
> Класс II — концевой дефект:.
— сокращенный зубной ряд, преимущественно на нижней челюсти;.
— односторонний дефект;.
— двусторонний дефект.
> Класс III — увеличение числа опор:.
— в случае выраженной адентии (сохранение незначительного количества зубов);.
— обширный включенный дефект (мостовидный протез с большим промежутком между опорными зубами).
> Класс IV - полная адентия:.
— преимущественно на нижней челюсти.
Классификация была в 1982 г. научно признана немецким стоматологическим обществом (DGZMK).
Результатом развития дентальной имплантологии в период с 1982 г. стало принятие в 1991 г. документа, согласно которому в сложных случаях допустимо применение таких же показаний и в отношении верхней челюсти при условии тщательной оценки клинической ситуации.
Классификация показаний в дентальной имплантологии (BDIZ 1997)__________.
Преобразованная федеральным союзом частнопрактикующих в области имплантологии врачей-стоматологов (BDIZ) совместно с представителями профессионального союза челюстно-лицевых хирургов и при участии научных обществ DGI и DGZI классификация от 29.01.1997:.
> Класс I — единичный имплантат:.
— предназначен не только для замещения одиночного зуба;.
— дефект зубного ряда, образованный в результате потери группы зубов, также может быть замещен с использованием единичного имплантата;.
— при отсутствии 1—4 зубов во фронтальном отделе верхней челюсти, протез с опорой на единичном имплантате показан при:.
• отсутствии кариозного поражения ограничивающих дефект зубов;.
• интактном альвеолярном отростке;.
— при отсутствии до 4 зубов во фронтальном отделе нижней челюсти показана установка 2 имплантатов (анатомические особенности фронтальньного отдела нижней челюсти).
> Класс II — потеря группы зубов:.
— На — концевой дефект:.
• отсутствие 7-го и 8-го зубов: показаний к проведению имплантации нет;.
• отсутствие с 6-го по 8-й зуб: 1—2 имплантата;.
• отсутствие с 5-го по 8-й зуб: 2—3 имплантата;.
• отсутствие с 4-го по 8-й зуб: 3 имплантата;.
• всегда следует учитывать состояние зубов-антагонистов;.
• расстояние между опорными имплантатами не должно превышать ширины премоляра.
-НЬ — включенный дефект:.
несъемное протезирование больших включенных дефектов с опорой на 1—2 имплантата, фиксированных в максимально устойчивых положениях.
— Ис — обширные комбинированные дефекты зубных рядов:.
• несъемное протезирование верхней челюсти: необходимо наличие 8 опор;.
• несъемное протезирование нижней челюсти: необходимо наличие 6 опор;.
• съемное протезирование верхней челюсти: необходимо наличие 6 опор;.
• съемное протезирование нижней челюсти: необходимо наличие 4 опор;.
• в качестве опоры служит имплантат или зуб;.
• количество и ортопедическая значимость имеющихся зубов влияют на количество необходимых имплантатов;.
• благоприятное с точки зрения устойчивости будущей конструкции распределение имеющихся зубов позволит сократить количество требуемых имплантатов, в то время как неблагоприятный вариант, напротив, может быть сопряжен с необходимостью увеличить число опорных имплантатов;.
• окончательное количество запланированных имплантатов всегда следует соотносить с клинической картиной, состоянием и положением естественных зубов. Решение об этом принимает лечащий врач, но после тщательного обсуждения с пациентом!.
> Класс III — беззубая челюсть:.
— Фиксация съемной протезной конструкции:.
• верхняя челюсть — 6 имплантатов;.
• нижняя челюсть — 4 имплантата.
— Фиксация несъемной протезной конструкции:.
• верхняя челюсть — 8 имплантатов;.
• нижняя челюсть — 6 имплантатов.
— В каждом конкретном случае, с целью достижения максимальной устойчивости конструкции, следует стремиться к наиболее равномерному распределению опорных имплантатов.
Помимо общепринятых показаний, имплантаты могут быть использованы при лечении дефектов различного происхождения:.
> Интраорально при:.
• дефектах, образованных в результате травмы;.
• дефектах, образованных в результате опухолевых процессов;.
• врожденных дефектах.
> Экстраорально: для фиксации протезов частей лица (эпитезы).
В основе принятия окончательного решения о количестве имплантатов лежит множество факторов, каждый из которых следует принимать во внимание:.
> Положение имплантата, качество и количество костной ткани, фи-зиогномия и анатомия, состояние зубов-антагонистов, а также ортопедическая концепция и являющаяся следствием всех вышеперечисленных факторов функциональная площадь остеоинтеграции.
У Обозначенная выше информация о количестве необходимых опорных имплантатов для различных вариантов адентии представляет собой лишь подсказку для принятия решения. Во многих случаях сокращение необходимого числа имплантатов до определенного среднестатистического показателя для планирования ортопедического лечения неприемлемо.
^ В каждом конкретном случае решение о необходимом количестве имплантатов — это результат детального преимплантологического планирования, основанного на данных диагностического обследования; принимается врачом после тщательного обсуждения с пациентом.
Ортопедическая классификация показаний к проведению имплантации_.
^ Класс А — протезирование одиночного зуба.
— Потеря одиночного зуба во фронтальном или боковом отделе зубного ряда:.
• отсутствие кариозного поражения ограничивающих дефект зубов;.
• отсутствие возможности вовлечения в конструкцию соседних зубов (покрытия коронками);.
• диастема.
> Класс В — концевые дефекты.
— В/I — односторонний концевой дефект:.
• конструкция с опорой на имплантаты (единичные имплантаты, мостовидная конструкция);.
• конструкция с опорой на имплантаты и сохранившиеся в прикусе зубы (мостовидная конструкция).
— B/II — двусторонний концевой дефект:.
• конструкция с опорой на имплантаты (единичные имплантаты, мостовидные конструкции);.
Таб.3.1 Схема ортопедического лечения дефектов зубных рядов с использованием имплантатов
Класс | Описание |
1 Протезирование одиночного зуба | • Отсутствие 1-4 зубов во фронтальном отделе верхней челюсти (интактные зубы, ограничивающие дефект, а также интактный альвеолярный отросток): по 1 имплантату на каждый отсутствующий зуб. • Отсутствие 1 -4 зубов во фронтальном отделе нижней челюсти (интактные зубы, ограничивающие дефект, а также интактный альвеолярный отросток): 2 имплантата |
II Протезирование группы зубов | При планировании имплантологического лечения частичной адентии следует обращать внимание на наличие и состояние зубов-антагонистов. Кроме того, лечение должно осуществляться с учетом общепринятых норм протезирования |
На Концевой дефект | Отсутствие зубов:. 7-го и 8-го: показаний к проведению имплантации нет* 6, 7, 8-го: 1-2 имплантата 5, 6, 7, 8-го: 2-3 имплантата 4, 5, 6, 7, 8-го: 3 имплантата. * Имплантацию 7-го зуба следует проводить при наличии зуба-антагониста; замещение 8-го зуба показано в исключительно редких случаях |
НЬ Включенный дефект | Замещение обширных включенных дефектов с помощью несъемной конструкции: 1-2 имплантата, фиксированных в максимально устойчивых положениях; (количество имплантатов в целом зависит от объема дефекта и наличия условий для имплантации в максимально устойчивой позиции) |
Не Комбинированные дефекты | Наличие достаточного количества сохранившихся в прикусе зубов, пригодных для выполнения опорной функции, сокращает число необходимых имплантатов:. • Для несъемной ортопедической конструкции на верхней челюсти требуется 8 опор, на нижней челюсти - 6, например:. - при наличии 2 зубов, пригодных для выполнения опорной функции, на верхней челюсти требуется 6 имплантатов;. - при наличии 2 зубов, пригодных для выполнения опорной функции, на нижней челюсти требуется 4 имплантата (при условии, что сохранившиеся в прикусе зубы находятся в благоприятном с точки зрения устойчивости конструкции положении). • Для съемной ортопедической конструкции на верхней челюсти требуется 6 опор, на нижней челюсти - 4, например:. - при наличии 2 зубов, пригодных для выполнения опорной функции, на верхней челюсти требуется 4 имплантата; |
Класс | Описание |
- При наличии 2 зубов, пригодных для выполнения опорной функции, на нижней челюсти требуется 2 имплантата (при условии, что сохранившиеся в прикусе зубы находятся в благоприятном с точки зрения устойчивости конструкции положении). | |
III Беззубая челюсть | Для фиксации несъемного протеза требуется:. • на беззубой верхней челюсти 8 имплантатов;. • на беззубой нижней челюсти 6 имплантатов. Для фиксации съемного протеза требуется**:. • на беззубой верхней челюсти 6 имплантатов;. • на беззубой нижней челюсти 4 имплантата. ** При использовании с целью стабилизации протеза различных ретенционных элементов (болл-аттачменты, магнит-аттачменты, балочная конструкция) достаточно 2 имплантатов с определенным (рациональным) распределением опор |
• конструкция с опорой на имплантаты и сохранившиеся в прикусе зубы (мостовидные конструкции).
> Класс С — включенные дефекты.
— Потеря 2 и более расположенных рядом зубов:.
• конструкция с опорой на имплантаты (единичные имплантаты, мостовидная конструкция);.
• конструкция с опорой на имплантаты и сохранившиеся в прикусе зубы (мостовидная конструкция).
> Класс D — комбинированные дефекты.
— Зубной ряд с множественными дефектами:.
• конструкция с опорой на имплантаты (единичные имплантаты, мостовидные конструкции);.
• конструкция с опорой на имплантаты и сохранившиеся в прикусе зубы (мостовидные конструкции);.
• комбинированное съемное протезирование (гибридный протез на телескопических коронках).
> Класс Е — беззубая челюсть.
— Е/1 — верхняя челюсть:.
• несъемный протез, минимум 8 имплантатов;.
• съемный протез, минимум 6 имплантатов;.
• фиксация протеза с помощью ретенционных элементов (болл— и магнит-аттачменты), минимум 2 имплантата.
— E/II — нижняя челюсть.
• фиксация протеза с помощью ретенционных элементов (болл— и магнит-аттачменты, балочная конструкция, телескопические коронки с упругой фиксацией), минимум 2 имплантата.
> Класс F — лечение дефектов различного происхождения.
— F/I — интраорально:.
• несъемный протез;.
• съемный протез.
— F/II — экстраорально, протезирование частей лица:.
• как правило, съемные конструкции, фиксирующиеся с помощью балки или магнит-аттачментов.
Введение _____.
> В отличие от обычных ортопедических конструкций, протезирование с опорой на имплантаты предполагает хирургическое вмешательство.
У Противопоказания к имплантации связаны с рисками хирургического вмешательства ввиду особенностей общего состояния организма пациента.
Классификация общих противопоказаний по Fehler/Schaerer._.
> Абсолютные или временные противопоказания:.
— системные патологии костной системы:.
• мраморная болезнь;.
• болезнь Педжета;.
• несовершенный остеогенез и пр.;.
— гематологические заболевания:.
• лейкопения;.
• полицитемия;.
— состояние незадолго до или после проведения лучевой терапии в области головы или шеи;.
— патологические изменения в челюстных костях;.
— патологические изменения слизистой оболочки полости рта;.
— беременность;.
— незавершенное развитие костей черепа с неполным прорезыванием зубов;.
— пациенты с психиатрическими патологиями;.
— алкогольная и наркотическая зависимость;.
— неудовлетворительная гигиена полости рта;.
— несанированная полость рта.
У Неблагоприятные факторы (риски) для успешной остеоинтеграции.
и длительного прогноза:.
— остеопороз челюстных костей;.
— нарушения процессов ранозаживления вследствие гематологической или иммунологической патологии;.
— сахарный диабет (HbAlc >8%);.
— никотиновая зависимость;.
— парафункциональные нарушения:.
• скрежетание зубами;.
• сжимание зубных рядов.
У Необходимость консультации с врачом-терапевтом (семейным.
врачом) при наличии в анамнезе следующих патологий:.
— сердечная недостаточность;.
— эндокардит;.
— заболевания органов внутренней секреции:.
• сахарный диабет;.
• тиреотоксикоз;.
— продолжительный прием лекарственных препаратов:.
• антикоагулянтов;.
• антидепрессантов;.
• иммуносупрессоров.
^ Стационарное лечение под терапевтическим контролем показано при:.
— декомпенсированной сердечной недостаточности;.
— геморрагических диатезах:.
• гемофилии;.
• дефиците факторов свертываемости крови;.
• коагулопатии вследствие печеночной патологии;.
• коагулопатии вследствие приема противосвертывающих препаратов (главным образом Markumar, АСК) при планировании обширных хирургических вмешательств.
Таб. Противопоказания с общемедицинской точки зрения (переработано по Graf 1997)
Сложности, связанные с повышенными рисками хирургического вмешательства | Причины | Патологические состояния/заболевания |
Переносимость хирургических вмешательств | Болезни/патологические состояния организма, при которых необязательные виды хирургических вмешательств расцениваются как необоснованный риск | • сердечная недостаточность III и IV ФК по NYHA. • ASA IV условно, также ASA III, при хронической ишемической болезни сердца. • состояния после перенесенного инфаркта миокарда (в течение первых 6 месяцев). • гипертония без соответствующей предварительной коррекции |
Ранозаживление | Заболевания/патологические состояния, влияющие на процессы свертываемости и заживление ран | • прием антикоагулянтов. • АСК-терапия (период ожидания 1 нед.). • прочие средства, угнетающие свертываемость крови. • цирроз печени (витамин К). • сахарный диабет I типа. • все заболевания гематопо-этической системы (лейкоза, агранулоцитозы и пр.). • прием кортикостероидов. • прочие виды иммуносу-прессивной терапии |
Сложности, связанные с повышенными рисками хирургического вмешательства | Причины | Патологические состояния/заболевания |
• прием цитостатиков лучевая терапия и состояния после перенесенной лучевой терапии никотиновая зависимость | ||
Группа локальных осложнений (in situ) | ||
Продолжительная устойчивость переходной зоны к антигенным раздражителям (иммунная защита против бактерий зубного налета) | Заболевания и/или патологические состояния, препятствующие нормальному развитию защитных иммунных реакций | • патология иммунной системы (ВИЧ). • прием кортикостероидов. • прочие виды иммуносу-прессивной терапии. • все заболевания гемато-поэтической системы |
Распределение нагрузки в кости (нефизиологическое распределение нагрузки, нарушающее процессы регенерации кости) | Заболевания и/или патологические состояния, нарушающие нормальную физиологию костной ткани | • заболевания почек. • урикопатия - группа ревматических заболеваний (генерализованные заболевания соединительной ткани). • системные заболевания костной ткани. • патологии обмена веществ (Morbus Recklinghausen -Parathormon). • диализ. • прием диуретиков (содержание кальция) |
Иммунная реакция на материал имплантата | • аллергии (крайне редко на титан) | |
Оценка рисков с общемедицинской точки зрения_.
> Помимо общепринятой группы абсолютных противопоказаний (например, ювенильный сахарный диабет I типа), все большее внимание уделяется понятию оценки рисков.
> Этот процесс носит индивидуальный характер и требует от специалистов определенного опыта и оснащения (клиника, специализированная практика).
> Специальные терапевтические мероприятия в определенных случаях способствуют расширению спектра показаний без существенного увеличения рисков:.
гипербарическая оксигенация в качестве пре- и постоперативной сопутствующей терапии при состояниях до или после лучевой терапии в области голова—шея или с целью реабилитации после перенесенных операций имплантации у пациентов со злокачественными опухолевыми процессами в орофарингеальной области.
> Ревматические заболевания сами по себе не являются противопоказанием к проведению дентальной имплантации, однако только до тех пор, пока в комплексной терапии не применяются препараты-иммуносупрессоры; тем не менее прогностическая оценка течения заболевания затруднена либо совсем невозможна.
^ Ряд заболеваний/патологических состояний протекают с различной степенью тяжести (на различных стадиях), таким образом, не всегда в наличии стабильная клиническая картина; в пределах определенной стадии степень риска неблагоприятного исхода имплантологического вмешательства может варьировать от незначительной до высокой, в соответствии с этим порог, отделяющий относительное противопоказание от абсолютного, может быть уже достигнут либо превышен:.
— остеопороз;.
— никотиновая зависимость;.
— аутоиммунные заболевания;.
— ВИЧ-инфекция.
^ При наличии системных патологий оценку рисков следует проводить совместно с лечащими врачами-специалистами.
За счет анализа и оценки рисков тщательному преоперативному информированию пациента о возможных последствиях лечения для общего состояния организма уделяется все больше внимания. В первую очередь это касается тех случаев, когда запланированное лечение сопряжено с потенциальным риском для здоровья. Помимо сложности общемедицинской проблематики, все большую значимость приобретает юридический аспект.
Функциональные риски_.
> Клинический функциональный анализ проводится с целью оценки функционального статуса пациента:.
• фасетки стирания;.
• степень стирания;.
• трещины эмали;.
• клиновидные дефекты;.
• положение зубов;.
• ткани пародонта;.
• костные структуры;.
• статическая окклюзия;.
• динамическая окклюзия;.
• нарушение контактов;.
• парафункции;.
• вредные привычки;.
• бруксизм.
> Концепция имплантологического и ортопедического лечения должна быть согласована со степенью функциональных рисков:.
— увеличение количества имплантатов;.
— соответствие количества, размеров и положения имплантатов требованиям биомеханики;.
— сокращение либо избегание декомпактификации имплантатов;.
— избегание несъемных конструкций с опорой на зубы/имплантаты.
Таблица 3.3 Оценка функциональных рисков | |
Риск | Признаки |
Отсутствует | • отсутствие характерных симптомов. • сбалансированные окклюзионные взаимоотношения |
Умеренный | • повышенная жевательная нагрузка (физиогномия). • небольшие фасетки стирания |
Высокий | • обширные фасетки стирания. • бруксизм. • парафункциональные нарушения. • трещины и сколы эмали. • из анамнеза: неоднократно повторяющиеся трещины и/или сколы керамической облицовки коронок, виниров, поломки протезов и пр. • выраженные отклонения прикуса. • перекрестный прикус. • потеря опорных зон. • большое межальвеолярное расстояние (соотношение длины имплантата с длиной суп растру ктуры). • экстрааксиальное направление жевательной нагрузки (латеральные контакты) |
Менеджмент функциональных рисков_.
> При наличии функциональных отклонений клинический случай относят к группе повышенного риска.
> Профилактика функциональных рисков:.
— увеличение функциональной площади остеоинтеграции (количество, размеры и положение имплантатов);.
— выбор варианта соединения имплантата с супраструктурой:.
• соединение с помощью внешнего шестигранника с биомеханической точки зрения считается неблагоприятным;.
• соединение по типу tube-in-tube с биомеханической точки зрения считается благоприятным;.
— усиление каркаса конструкции;.
— первичное блокирование имплантата;.
— отказ от винтового типа крепления конструкции;.
— предпочтение цементируемым конструкциям;.
— отказ от комбинированного типа опоры (опора на зубы/имплантаты);.
— коррекция окклюзии:.
• сокращение ширины окклюзионных поверхностей (премоля-ризация окклюзии);.
• равномерные контакты при центральном положении головок ВНЧС в суставных ямках;.
• незначительный наклон бугорков;.
• при сохранении достаточного количества зубов определение центральной окклюзии при выполнении различных движений нижней челюсти;.
— регулярная диспансеризация (Recall);.
— защитные каппы на ночь.
> Если функциональные отклонения уже стали причиной значительного нарушения зубо-челюстной системы или потери зубов, возможность ортопедической реконструкции с опорой на имплантаты следует тщательно оценить либо запланировать конструкцию, оптимально соответствующую степени патологических изменений; при этом должен быть обеспечен регулярный контроль.
> Длительное лечение миогенной дисфункции с помощью различных вспомогательных средств (например, окклюзионная шина) неоправданно; в данном случае необходимо учитывать постоянное наличие повышенной нагрузки, которая может стать причиной повреждения супраструктуры или потери имплантата. При наличии подобной дисфункции показание к проведению дентальной имплантации расценивается как условное, при этом целесообразность такого лечения следует тщательно оценить.
Эстетические факторы риска и их оценка.
С целью эстетической реабилитации эноссальные имплантаты все чаще применяются во фронтальном отделе верхней челюсти, видимом при улыбке. Эта «чувствительная» центральная зона лица по причине целого ряда факторов сопряжена с эстетическими рисками, которые могут поставить под угрозу успешный исход имплантологического лечения.
По этой причине в процессе клинического обследования необходимо провести ряд специальных исследований. Пункты, связанные с эстетическими факторами риска, помечены звездочкой*.
> Гингивальные факторы риска:.
— Линия улыбки:.
Определение положения линии улыбки — это самый первый параметр исследования, который оценивается с точки зрения эстетики; ему уделяется особое внимание:.
• дентальное положение — благоприятные условия;.
• * гингивальное положение, «gum smile» — необходима особая осторожность и информирование о наличии потенциального эстетического риска; в крайних случаях традиционное ортопедическое лечение с эстетической точки зрения может обладать преимуществом.
— Толщина слизистой десневого края:.
• толстый, фиброзный край (>5 мм) — чем более толстый и фиброзный десневой край, тем лучше эстетика;.
• * тонкий (.
— Качество слизистой десневого края:.
• кератинизированная и прикрепленная слизистая оболочка;.
• * некератинизированная слизистая оболочка — неприкрепленная в области шейки имплантата слизистая оболочка вызывает эстетические нарушения (см. Цвет слизистой десневого края).
— Цвет слизистой десневого края:.
• светлая, розовая — естественный оттенок здоровой слизистой (этнические особенности);.
• * темно-красная — темно-красный оттенок слизистой оболочки в эстетически значимой зоне всегда вызывает сложности, поскольку придает десневому краю нездоровый, воспаленный внешний вид; это всегда проявляется в тех случаях, когда Linia girlandiformis перекрывает коронковую часть зуба или в прише-ечной зоне имплантата отсутствует кератинизированная слизистая.
— Десневые сосочки:.
• уплощенные, короткие, толстые — благоприятные условия;.
• * вытянутые, дугообразные, тонкие — неблагоприятные условия.
> Дентальные факторы риска:.
— Форма натуральных зубов:.
• прямоугольная — чем более приближена к прямоугольной форма зубов, тем проще достигнуть приемлемый уровень дентальной и гингивальной эстетики; небольшие межзубные промежутки обуславливают адекватную регенерацию сосочков;.
• * треугольная — треугольная форма зубов создает условия для чрезмерного разрастания и регенерации десневых сосочков в обширных межзубных промежутках; удовлетворительных результатов в данном случае можно достигнуть только при благоприятном соотношении мягких тканей и точном позиционировании имплантата.
— Форма апроксимальных контактов:.
• уплощенная — небольшие межзубные промежутки обуславливают нормальную регенерацию десневых сосочков;.
• * точечная — точечные контакты создают условия для чрезмерного разрастания и регенерации сосочков.
— Локализация апроксимальных контактов:.
• меньше 5 мм над уровнем костной ткани — практически 100% регенерация сосочков;.
• * больше 5 мм над уровнем костной ткани — возможности для полноценного формирования десневых сосочков неуклонно сокращаются.
> * Факторы риска, связанные с особенностями костной ткани:.
— Костные дефекты:.
• дефект костной ткани в области фронтального участка верхней челюсти (вестибулярно), образованный в результате резекции;.
• вертикальная резорбция костной ткани в результате прогрессирования заболеваний пародонта;.
• кисты;.
• опухоли;.
• расщелины.
— Сокращение вертикального размера челюстей:.
• в результате травмы или заболеваний пародонта — при наличии подобного дефекта костной ткани между имплантатом и соседними зубами образуется костная ступень; если уступ имплантата располагается на 3 мм ниже эмалево-цементной границы соседних зубов, десневой край по отношению к коронковой части зубов будет формироваться неравномерно.
— Близкое расположение нескольких имплантатов — формирования костной ткани необходимого качества не достигается; отсутствует костная основа для межзубных сосочков; с эстетической точки зрения результат зачастую оказывается неудовлетворительным.
— Апроксимальные костные перегородки — при потере апроксималь-ных костных перегородок в ряде случаев полноценного формирования межзубных сосочков не происходит.
> Проблема дефицита костной ткани в предполагаемом участке имплантации на нынешнем этапе развития имплантологии не должна быть причиной применения компромиссных методов оперативного (имплантация только в условиях полноценной костной ткани и пр.) и ортопедического («ridge lap», мезоструктуры и пр.) лечения; техники направленной костной регенерации (guided bone regeneration, GBR) хорошо разработаны и предназначены для параллельного или предварительного улучшения качества костной ткани в конкретном участке с помощью аугментативных методик.
> Субъективные факторы риска:.
— * Эстетические предпочтения пациента:.
• в зависимости от анатомических условий пациента необходимо проинформировать о возможных сложностях и ограничениях предстоящего вмешательства, а также о сроках и финансовых затратах;.
• * нереалистичные ожидания пациента всегда должны быть поводом отложить имплантологическое вмешательство в эстетически значимой зоне.
— Уровень гигиены:.
• высокий;.
• * низкий.
— Временное протезирование в период фазы интеграции:.
• стабильное, с опорой на зубы — благодаря стабильно фиксированной временной ортопедической конструкции уже на этапе приживления имплантата можно управлять процессом формирования мягкотканного рельефа; имплантат при этом не будет испытывать излишней нагрузки;.
• с опорой на имплантаты — с помощью установки так называемых временных имплантатов можно избежать применения временных конструкций с гингивальной опорой; в течение фазы интеграции имплантат, предназначенный для последующей опоры под постоянную ортопедическую конструкцию, не будет испытывать излишней нагрузки;.
• гингивальная опора — может быть причиной неконтролируемой и губительной перегрузки (потеря костной ткани, самого имплантата); неконтролируемое давление на мягкие ткани может привести к их атрофии, что негативно отразится на эстетике.
Анатомические факторы риска и их оценка__.
Важные анатомические структуры, которые в процессе операции имплантации необходимо сохранить, с помощью различных обзорных методов исследования должны быть четко локализованы еще на этапе преимплантологической диагностики; повреждение какой-либо структуры может привести к невосполнимому ущербу.
> Нервные структуры:.
— N. alveolaris inferior:.
• при имплантации в боковом отделе нижней челюсти требуется сохранение костного промежутка минимум в 1—2 мм от N. alveolaris inferior;.
• по данным литературных источников, при наличии костного промежутка менее чем в 3 мм требуются дополнительные диагностические мероприятия;.
• нарушение целостности N. alveolaris inferior сопровождается длительным нарушением (отсутствием) чувствительности в области иннервации (полная анестезия);.
• непосредственная близость к нижнечелюстному каналу или его перфорация в зависимости от степени механического повреждения (непосредственное повреждение или компрессия сосу-дисто-нервного пучка) может привести к обратимому или необратимому нарушению в области иннервации (парестезия, ги-пестезия);.
• при непосредственной близости к нижнечелюстному каналу или его перфорации имплантат следует извлечь сразу же по завершении оперативного вмешательства либо, в соответствии с клинической картиной, в течение нескольких дней.
— N. mentalis:.
• не всегда отображаемая на ортопантомограмме передняя петля N. mentalis с возможным вентральным дугообразным продолжением сосудисто-нервного пучка в области выходного отверстия, по данным литературных источников, составляет 3—5 мм в длину. Если в процессе оперативного вмешательства точную локализацию с помощью зондирования (тупой пуговичный зонд) также не удастся установить, следует сохранять соответствующий отступ дистального края имплантата от Foramen mentale;.
• если мандибулярный канал продолжается за Foramen mentale, нервные волокна образуют сплетение Plexus incisivus. Повреждение этих волокон клинически не сопровождается изменением чувствительности в области иннервации N. mentalis, при этом возможно изменение чувствительности сохранившихся резцов (информирование пациента).
— N. nasopalatinus:.
• повреждение N. nasopalatinus может привести к нарушению чувствительной иннервации слизистой оболочки соответствующей области (фронтальный сегмент между боковыми резцами); особое значение это имеет для пациентов определенной профессиональной группы (певцы, повара, дикторы и др.);.
• незначительное вскрытие Canalis incisivus может повлечь за собой приживление имплантата по типу дистантного остеогенеза.
> Вертикальный размер верхней челюсти — придаточные пазухи носа:.
— Верхнечелюстная пазуха:.
• незначительная перфорация дна верхнечелюстной пазухи при условии отсутствия хронических воспалительных процессов (исключение Sinusitis maxillaris клинически и рентгенологически) серьезной проблемы не представляет; более того, кортикальная структура дна верхнечелюстной пазухи может придавать дополнительную устойчивость телу имплантата (бикорти-кальная фиксация).
— Дно носовой полости:.
• перфорация слизистой оболочки дна носовой полости крайне нежелательна, поскольку механическое раздражение сопровождается длительными болевыми ощущениями;.
• бикортикальная фиксация в области дна полости носа с одномоментным поднятием и сохранением слизистой оболочки проблемы не представляет.
> Вертикальный размер нижней челюсти:.
— Linea myelohyoidea:.
• продольный костный выступ нижней челюсти с язычной поверхности книзу от места прикрепления мышц дна полости рта в области моляров;.
• панорамная рентгенограмма зачастую дает искаженное изображение увеличенного вертикального размера костной ткани в этой области; при перфорациях ниже Linea myelohyoidea следует изменить направление либо длину имплантата.
— Интерфораминальная зона:.
• минимальная костная прослойка для проведения имплантации должна составлять 6—7 мм;.
• выбор соответствующей имплантологической системы;.
• риск перелома нижней челюсти.
> Оровестибулярный размер костной ткани:.
— выбор имплантологической системы зависит от подходящего для данных условий диаметра имплантата;.
— минимальная толщина костной ткани вокруг имплантата не должна превышать 1,0—0,75 мм.
> Плотность костной ткани:.
В различных участках имплантации костная ткань отличается по плотности.
— Классификация Lekholm и Zarb (1985):.
• преимущественно компактная костная структура;.
• мощная компактная пластинка и плотная губчатая ткань;.
• тонкая компактная пластинка и плотная губчатая ткань;.
• тонкая компактная пластинка и рыхлая губчатая ткань.
— Классификация плотности костной ткани по Misch (1993) с количественными характеристиками по КТ-шкале Hounsfield:.
• D1: 1900-700 HU;.
• D2: 700-350 HU;.
• D3: 350-150 HU;.
• D4: 150-50 HU.
— Misch дал описание подобно классификации Leckholm/Zarb для:.
• D1: «преимущественно компактная костная структура»;.
• D4: «преимущественно губчатая структура».
— Преоперативное исследование и измерение плотности костной ткани с помощью компьютерной томографии по причине лучевой нагрузки на организм остается методом ограниченного применения и не должно рассматриваться в качестве стандартной процедуры.
— Tuber maxillae:.
• преобладающая плотность костной ткани в области боковой группы зубов/бугра верхней челюсти соответствует уровню D4 по Misch (тонкая кортикальная пластинка, рыхлая губчатая ткань); для повышения первичной стабильности имплантата в этой области зачастую требуется дополнение хирургического протокола аугментативными методиками (см. «Bone condensing», поднятие дна пазухи по Summers).
— Regio interforaminalis:.
• особенно в условиях прогрессирующей атрофии альвеолярного отростка нижней челюсти костная ткань характеризуется преимущественно кортикальной структурой (Dl по Misch);.
• хирургический протокол отличается щадящим препарированием костного ложа с адекватным охлаждением, избеганием применения самонарезающих имплантатов, предварительным нарезанием резьбы при установке винтовых имплантатов.
— Существующие изменения костной ткани:.
• состояние после лучевой терапии:.
риск развития остеорадионекроза; имплантация проводится только в условиях специализированных клинических центров с поддерживающей гипербарической оксигенацией;.
• острые и хронические воспалительные процессы челюстей: абсолютное противопоказание к проведению дентальной имплантации!.
Пародонтологические факторы риска__.
> Неудовлетворительный уровень гигиены:.
— выявить неспособность пациента к проведению адекватной гигиены полости рта можно по следующим данным:.
• отсутствие желания и побуждений со стороны пациента;.
• прогрессирующая заболеваемость, сопровождаемая снижением зрения и /или ограничением дееспособности;.
— критический показатель «загрязнения полости рта»: индекс гигиены апроксимальных поверхностей (API) 35%;.
— корреляция между повышенным показателем индекса десневой жидкости и количеством придесневого налета.
> Гингивит:.
— не является принципиальным противопоказанием;.
— характерная зависимость между индексом десневой жидкости, кровоточивостью борозды, десневым индексом и индексом гигиены;.
— процессу скопления зубных отложений придается особое значение ввиду непосредственного влияния его на развитие периим-плантита;.
— генерализованные, резистентные к лечению пародонтопатии, расцениваются как противопоказание к проведению дентальной имплантации;.
— пародонтопатии, подлежащие коррекции с помощью соответствующих методов лечения (хирургические и/или консервативные), к группе абсолютных противопоказаний на сегодняшний день не относятся.
> Прикрепленная слизистая оболочка:.
— в литературных источниках какого-либо единого мнения по поводу значимости зоны прикрепленной слизистой оболочки не существует;.
— тем не менее с клинической точки зрения наличие этой зоны (2—3 мм) желательно для сокращения различных рисков.
Ортодонтические факторы риска_.
> Остеоинтегрированный имплантат не подвержен последующему ортодонтическому перемещению.
> Осуществлять протезирование с опорой на имплантаты следует по завершении ордонтического лечения.
> Исключение составляет временная или постоянная имплантация с целью поддержки ортодонтического лечения (см. главу 13).