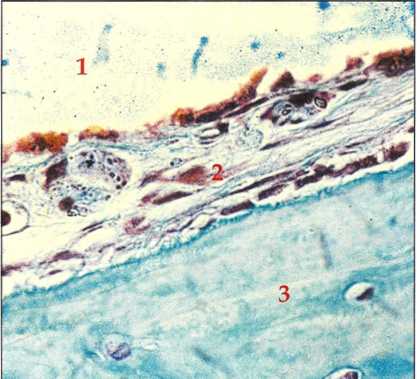
Рис. 1-1. Фиброинтеграция, гистологический препарат: между поверхностью имплантата (1) и костной тканью (3) образуется соединительнотканный слой (2). Имплантат удален с целью гистологической обработки препарата. Деминерализация, заливка парафином, спил микротомом, трехцветное окрашивание по Массону (Bert, 1983).
Рис. 1-2. Гистологически установлено (препарат тканей кролика), что в норме волокна периодонта (4) направлены перпендикулярно поверхности зуба (5) и костной стенке лунки (3). Фиброзные волокна (2) вокруг имплантата ориентированы параллельно между костью (3) и имплантатом (1). Имплантат удален из препарата по техническим причинам. Ткань вокруг имплантата формирует нефизиологичную и нестабильную мягкотканую капсулу, в которой всегда обнаруживаются признаки воспаления, что является началом деструкции костной ткани (Bert, 1983).
В то время имплантаты чаще всего изготавливались из титана и подвергались нагрузке немедленно или с небольшой отсрочкой. Существовали различные формы: пластиночные, винтовые, цилиндрические. Ортопедические конструкции в большинстве случаев одновременно опирались на зубы и имплантаты.
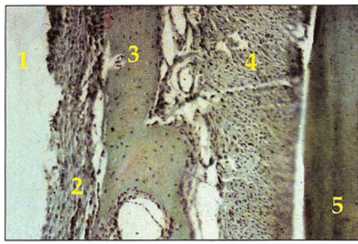
Рис. 1-3-1-5. Пластиночный имплантат (1973) с немедленной нагрузкой. Несмотря на небольшой кратерообразный костный дефект вокруг опорной части, результат через 30лет остается стабильным. Небольшая зона разрежения вокруг имплантата на рентгенограмме характерна для фиброинтеграции.
К сожалению, определенный успех лечения привел к распространению подобного рода подхода, несмотря на то что во многих случаях происходили неудачи, требующие удаления имплантатов. Результаты использования эффекта фиброинтеграции за 15 лет представлены графически в виде двух колонок (Bert, 1994).
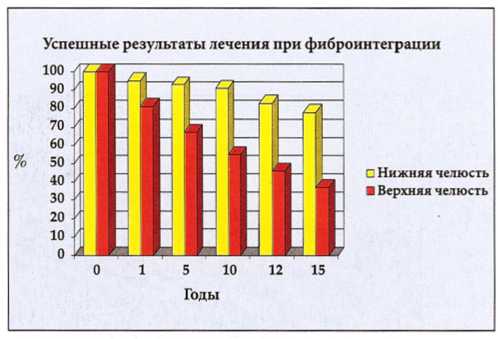
Рис. 1-6. Через 15 лет успешные результаты составляют 37 % на верхней и 78 % на нижней челюсти. На диаграмме отмечается снижение эффективности лечения со временем. Соединительнотканная инкапсуляция имплантатов препятствует долгосрочному благоприятному исходу, в таких случаях высока вероятность развития несостоятельности имплантатов (Bert, 1994).
В трактовке Бронемарка остеоинтеграция заключается в достижении непосредственного контакта между костной тканью и поверхностью имплантата. Концепция соединительнотканной интеграции имплантатов оказалась устаревшей. Первые опубликованные результаты остеоинтеграции значительно отличались от фиброинтеграции в лучшую сторону и с тех пор были подтверждены тысячами клинических наблюдений.
Рис. 1-7. Использование эффекта остеоинтеграции позволило в значительной степени улучшить долгосрочные (15-летние) результаты имплантологического лечения: успех имплантации во многом определяется в течение первого года. В дальнейшем результаты остаются удивительно стабильными. За последующие 14 лет доля неудачных результатов составила 1 % на нижней и 3-4 % на верхней челюсти. Линейная зависимость отмечается через 15 (публикация в 1985 г.) и 30 лет наблюдения. Это подтверждает благоприятный долгосрочный результат имплантации (Br&nemark, 1985)
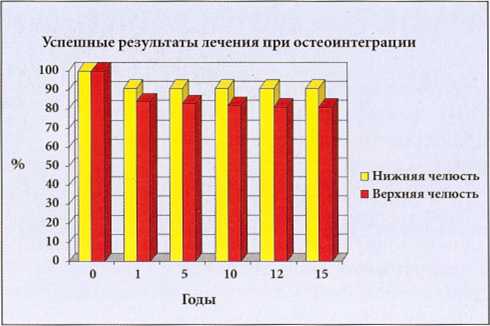
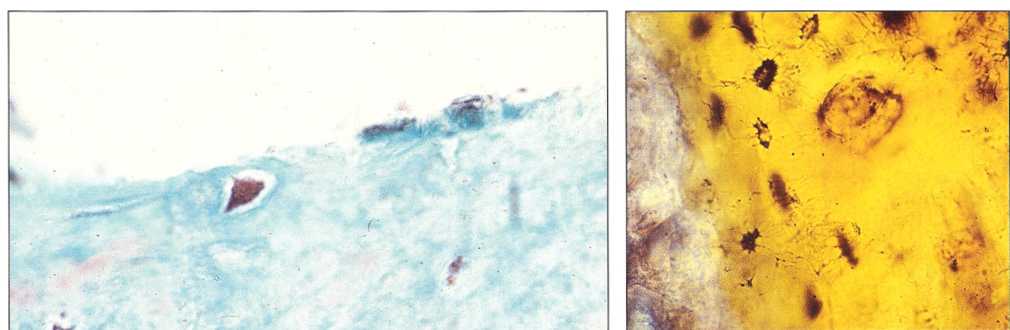
Рис. 1-8 и 1-9. Непосредственный контакт имплантата с костной тканью, т.е. остеоинтеграция, обеспечивает успех имплантации в 95 % случаев, что сделало имплантологию одной из самых успешных стоматологических дисциплин
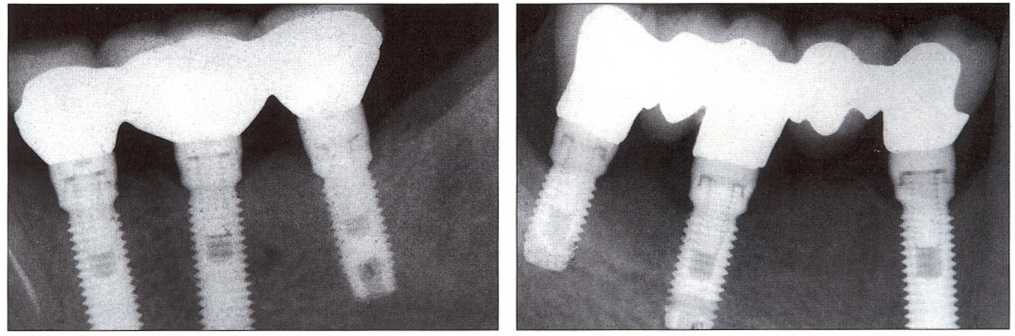
Рис. 1-10 и 1-11. Достижение остеоинтеграции и проведение квалифицированного ортопедического лечения обеспечивают благоприятный долгосрочный результат.
Факторы, влияющие на остеоинтеграцию.
Достижение остеоинтеграции обеспечивают шесть факторов:.
- Три фактора, зависящие от имплантата:.
• Материал имплантата: чистый титан.
• Форма имплантата: винтовая с максимальным контактом имплантата с костью непосредственно после установки.
• Поверхность имплантата: понятие чистая поверхность, введенное Бронемарком, утратило актуальность в результате популяризации, модифицированной в процессе пескоструйной обработки и (или) протравливания поверхности.
- Три фактора, зависимые от врача:.
• Подготовка костного ложа для имплантата. Eriksson и Albrektsson (1983) убедительно доказали, что нормальное заживление костной ткани происходит только тогда, когда максимальная температура кости при препарировании не превышает 47 °С. Более того, достижение указанной температуры не должно продолжаться в течение одной минуты. В результате превышения продолжительности воздействия или показателя температуры происходит соединительнотканная интеграция имплантата.
• Хирургический протокол. Обязательным условием успешной ихмплантации является соблюдение абсолютной асептики.
• Протокол протезирования. Бронемарк был сторонником двухэтапного протокола, предполагающего период заживления под лоскутом в течение 5-6 мес. По мнению автора, это позволяет предупредить микроподвижность имплантата, которая может привести к его фиброинтеграции. Последнее происходит аналогично образованию ложного сустава при отсутствии стабильной костной мозоли в результате недостаточной иммобилизации кости при переломе.
В период 1970-1985 гг. автор данной книги использовал большое число методик и материалов и отметил следующие факторы, приведшие к распространению остеоинтеграции.
• Материал - коммерчески чистый титан. Данный материал используется при изготовлении большинства имплантатов: пластины Линкова (Linkow), винтовые имплантаты Шершев (Chercheve) и Муратори (Muratori). Другие фирмы и авторы (Sandhaus, Friedrichsfeld) использовали иные материалы, например оксид алюминия. Тканевая переносимость у оксида алюминия еще лучше, чем у титана или тантала (винтовые имплантаты Сциалом; Scialom), который очень похож на титан.
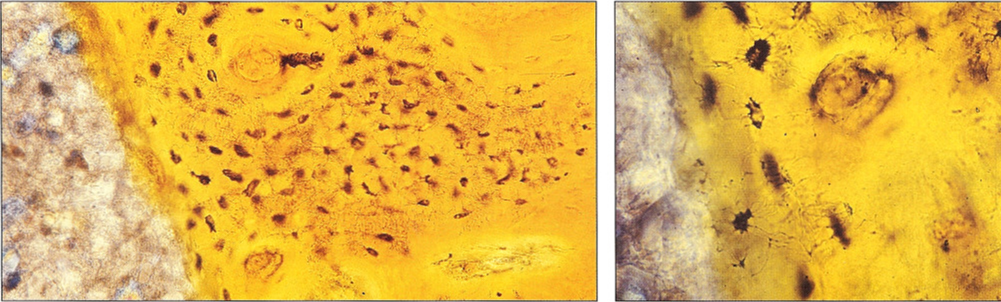
Рис. 1-12и 1-13. Остеоинтеграция имплантата из оксида алюминия аналогична или даже лучше, чем у титанового имплантата (Bert, 1983).
• На заре развития имплантологии специалисты использовали множество форм имплантатов: пластины (Линков), винты (Шершев, Муратори, Зандхаус и т.д.) или конические цилиндры (Фридрихсфельд). Почти все эти имплантаты, кроме винтовых имплантатов Зандхауса (Sandhaus) (из оксида алюминия) и Фридрихсфельда (Friedrichsfeld), изготавливались из чистого титана.

Рис. 1-14 и 1-15. Винтовые имплантаты Рафаэля Шершева (Raphael Chercheve, 1983) изготовлены из коммерчески чистого титана. В обоих вариантах винтовая часть жестко связана с абатментом, что не позволяет добиться закрытого приживления. Эта особенность присуща цельным, или однокомпонентным, винтовым имплантатам Зандхауса из оксида алюминия.
• Поверхности имплантатов. Титановые имплантаты были фрезерованными или подвергались пескоструйной обработке. Поверхность имплантатов из оксида алюминия имела множество углублений.
• Препарирование ложа. Несмотря на отсутствие точного показателя предельно допустимой темпера-
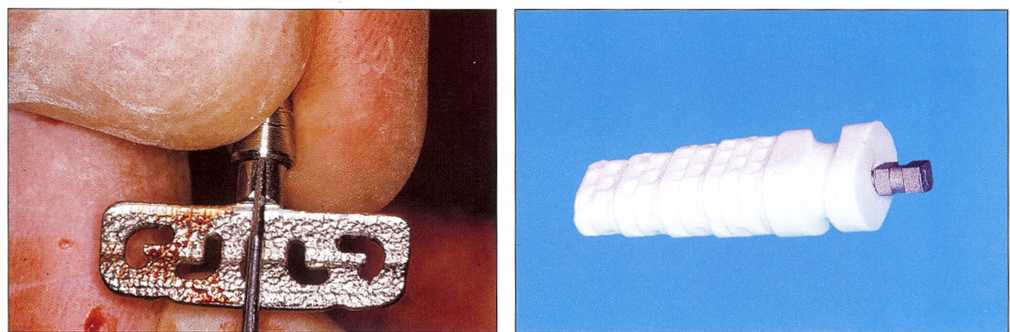
Рис. 1-16 и 1-17. Титановая пластина Линкова: поверхность смикросферическими элементами выглядит как после пескоструйной обработки или протравливания. Поверхность имплантата Фридрихсфельда из оксида алюминия также имеет выраженную шероховатость.
туры при сверлении кости, большинство авторов подчеркивают важность этого показателя. Во избежание перегревания костной ткани еще Зандхаус рекомендовал использовать хирургические фрезы с внутренним охлаждением физиологическим раствором, который рекомендовалось предварительно охлаждать.
• Хирургический протокол. Уже первые исследователи считали асептику и антисептику основными условиями успешной имплантации.
• Протокол протезирования претерпел наибольшие изменения. Все имплантаты, установленные самим автором в период 1970-1985 гг., подвергались отсроченной немедленной окклюзионной нагрузке, некоторые — даже немедленной нагрузке. Принципиальное отличие протокола Бронемарка заключалось в двухэтапной имплантации и приживлении имплантата под лоскутом. В таких условиях за счет полной изоляции от механической нагрузки формировался непосредственный контакт костной ткани с имплантатом, т.е. остеоинтеграция, обеспечивающая хороший долгосрочный прогноз имплантологического лечения.
Закрытое заживление позволяет избежать фиброинтеграции, характеризующейся недостаточной эффективностью лечения в среднем и отдаленном периоде. Остеоинтеграция обеспечивает благоприятный долгосрочный прогноз имплантации с вероятностью успеха 95 %.
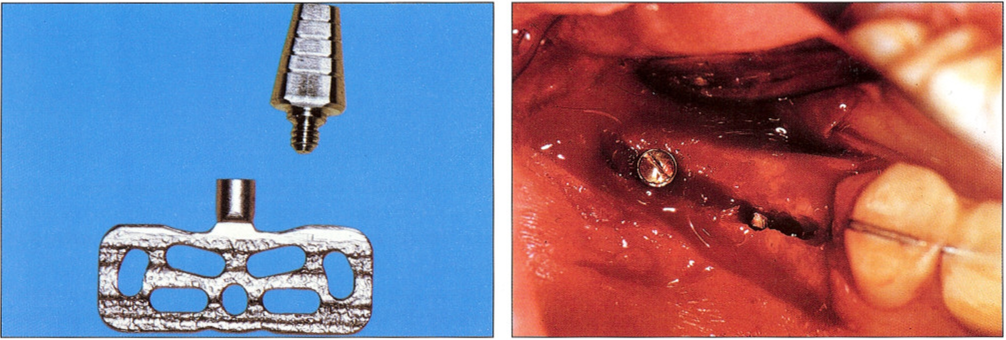
Рис. 1-18 и 1-19. В 1983 г. появились пластиночные имплантаты, к которым абатмент прикреплялся с помощью резьбы, что позволило обеспечить их закрытое приживление
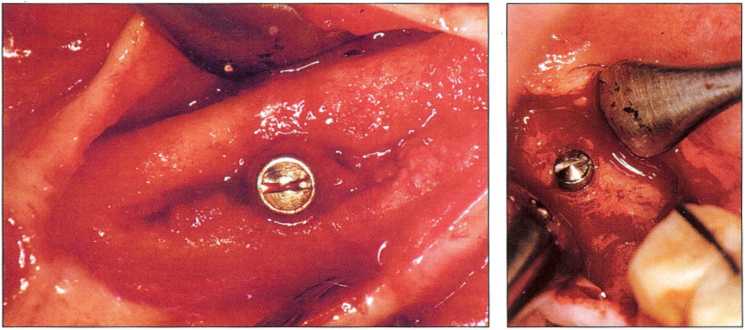
Рис. 1-20 и 1-21. Имплантат раскрыли через 3 мес, заживление кости лишь частичное. Видны зрелая кость и остеоидная ткань (рис. 1 -20). Даже незначительная нагрузка могла вызвать отрицательные последствия. Через 6 мес (рис. 1-21) заживление костной ткани завершилось. Произошла остеоинтеграция пластиночного имплантата.
Бронемарк рекомендовал проводить второй хирургический этап имплантации - так называемое раскрытие имплантата, через 6 мес после его установки. По его мнению, в этот период завершается заживление костной ткани. Повышение площади поверхности имплантата с помощью увеличения его шероховатости за счет пескоструйной обработки или протравливания позволило сократить этот период заживления на несколько недель. Однако, несмотря на заявления некоторых производителей, наивно предполагать возможность заживления костной ткани в течение двух месяцев, поскольку это противоречит физиологии кости.
Продолжительность периода закрытого заживления
Необходимо отметить, что существуют уникальные методики, которые применяются уже более 15 лет и не соответствуют указанному выше правилу. К таким методикам относится создание на верхней челюсти мостовидных протезов с опорой на имплантаты по Скортеччи (Scortecci et al., 1987). Данная методика предполагает проведение протезирования в течение приблизительно 48 ч с жестким шинированием протеза. Кроме того, немедленное протезирование возможно при изготовлении рамочных каркасов по Стреелю (Streel, 1990), которые представляют собой исключительно жесткую конструкцию. Однако в принципе немедленная нагрузка приводит, как минимум, к частичной фиброинтеграции имплантата, что ухудшает прогноз в среднем и отдаленном периоде.
Согласно концепции остеоинтеграции, для установки и стабилизации имплантата требуется максимальное количество и качество костной ткани. Образование соединительнотканной прослойки между костью и имплантатом всегда означает неудачу.
Значение остеоинтегроции.
Доля успешных результатов для остеоинтегрированных имплантатов в настоящее время составляет 95 %.
Это означает, что неудачи встречаются в 5% случаев...
Целью данной книги не является освещение 95 % успешных случаев, хотя это оставило бы более благоприятное впечатление об авторах. Напротив, в этом издании проведен подробный анализ 5 % неудач для определения их причин, а также способов устранения и профилактики.
С точки зрения динамического состояния остеоинтеграции несостоятельность имплантатов бывает двух видов:.
- ненаступление или нарушение остеоинтеграции в ближайшем послеоперационном периоде;.
- утрата остеоинтеграции в среднем или отдаленном периоде, что чаще происходит по двум причинам - деструкция костной ткани вокруг имплантата и механические проблемы, например перелом имплантата.
внезапное возникновение механических проблем само по себе доставляет значительный дискомфорт, юскольку нарушение остеоинтеграции или деструкция кости, окружающей имплантат, приводит к его юединительнотканной инкапсуляции. На рентгенограммах это характеризуется зоной разрежения юкруг имплантата. По мнению Albrektsson (1986), под успехом имплантации подразумевают: (...отсутствие рентгенологического разрежения между имплантатом и костью, а также атрофию сости менее 0,2 мм в течение первого года...»

Рис. 2-1 и 2-2. Отсутствие или утрата остеоинтеграции характеризуется зоной разрежения между костью и имплантатом на рентгенограмме. Клинически это соответствует соединительнотканной инкапсуляции имплантата