При пародонтитах в тканях пародонта, зубах и зубных тканях развиваются характерные симптомы: 1) гингивиты; 2) наличие зубного камня и мягкого налета; 3) кровоточивость десны;.
4) образование периодонтальных карманов; 5) гноетечение или выделение серозной жидкости из периодонтальных карманов; 6) визуально определяемая ретракция десневого края; 7) патологическая подвижность зубов; 8) смещение зубов и образование в результате этого трем, диастем; повороты и наклоны зубов;.
9) прогрессирующая резорбция
костной ткани стенок альвеол;.
10) образование преждевременных контактов на окклюзионной поверхности некоторых зубов в центральной, боковых правых, левых и передней окклюзиях в результате смещения некоторых зубов (рис. 147—149).
Характер и степень этих нарушений — выраженность симптомов — определяются: этиологическими факторами (их сочетанием), длительностью заболеваний, состоянием зубных рядов (вид прикуса, наличие дефектов, патологической стираемое™ и др.), личной гигиеной полости рта, компенсаторными возможностями организма и зубочелюстной системы.
По течению различают острый и хронический пародонтит, хронический пародонтит в стадии обострения, а по проявлению — легкой, средней и тяжелой степени. По локализации процесса выделяют очаговый и диффузный.
Острый ачаговый пародонтиг по клинической картине весьма схож с периодонтитом и начинается с самопроизвольных нерезких болей, кровоточивости десны, боли при жевании, подвижности зуба. Как правило, в анамнезе заболеванию предшествовало врачебное вмешательство — пломбирование зубов, фиксация протезов, ортодонтическое лечение. Осмотр подтверждает наличие воспаления десны, кровоточивость, выделение гноя или серозной жидкости из десневых карманов, которые образуются в основном вследствие отека тканей. На рентгенограмме — незначительное расширение периодонтальной щели, вокруг корня — диффузный очаг затемнения без нарушения контуров и структуры компактного и губчатого вещества, за исключением исчезновения замыкательной пластинки — твердой оболочки на некоторых участках или по всему периметру.
При хроническом пародонтите в анамнезе — кровоточивость и зуд десен, запах изо рта, неоднократные обращения к стоматологу по поводу воспаления десен с перечислением процедур, которые давали временный эффект (различный по протяженности у разных больных), затем явления воспаления возникали вновь, а иногда с большей интенсивностью. Выясняется, что часть зубов была удалена по причине их большой подвижности или зубы в процессе приема вязкой пищи беспричинно и безболезненно оказывались в пищевом комке.
Важным показателем в анамнестических данных является факт отсутствия консультаций ортопеда-стоматолога даже после удаления по поводу патологической подвижности зуба или группы зубов. Данные анамнеза позволяют также установить, что больной не обращался за советом и помощью к ортопеду-стоматологу и этого совета он не получал от своего участкового врача-стоматолога (терапевта).
В других случаях развитие заболевания больные связывают именно с ортопедическим вмешательством, указывая на невозможность, затруднение жевания, отсутствие привыкания к протезам в течение длительного периода.
Устанавливаемая при клиническом осмотре гиперемия десны (начиная от маргинального края до тотального воспаления всей десны, включая и переходную складку) — один из основных симптомов. Напомним, что в десне различают десневой край, десневой сосочек и альвеолярную часть. При пародонтите легкой степени к явлениям гиперемии присоединяется цианоз десневых сосочков и десневого края, при пародонтите средней тяжести цианоз захватывает часть альвеолярной десны, в тяжелой стадии цианоз распространяется на всю альвеолярную десну. Индикатором распространенности и степени воспаления является проба Шиллера — Писарева. При осмотре десны иногда определяются у того или иного зуба свищевые ходы с гнойным отделяемым или зарубцевавшиеся свищевые ходы в виде белесоватых, округлых пятен.
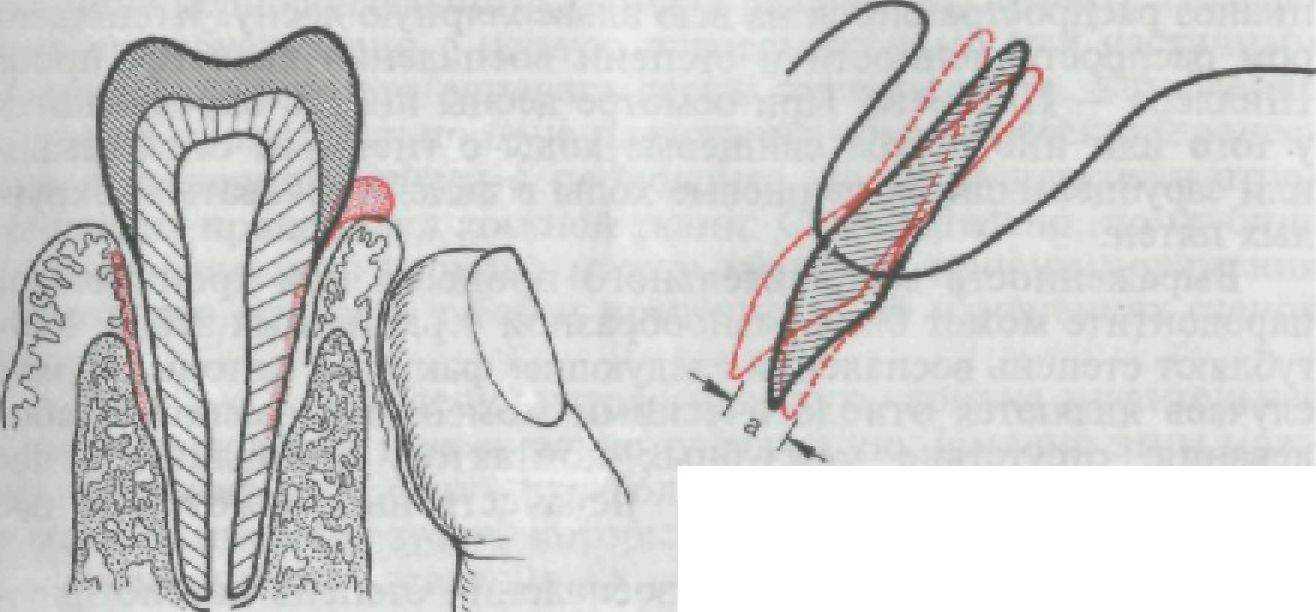
Рис. 147. Образование периодонтального кармана и вьщеление гнойного отделяемого из него.
Рис. 148. Амплитуда (а) подвижности зуба при пародонтите.
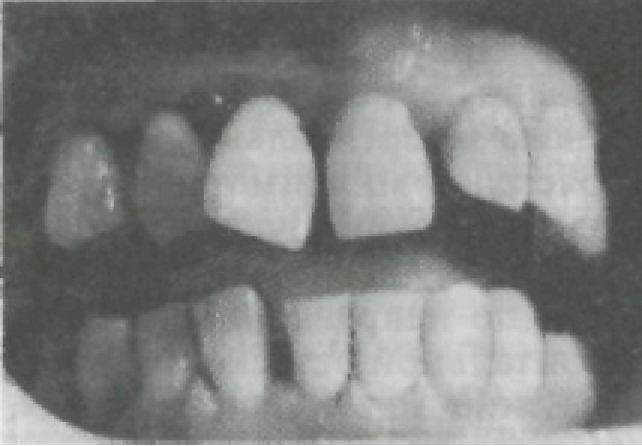
Рис. 149. Изменение положения зубов при пародонтите.
Выраженность воспалительного процесса при хроническом пародонтите может быть разнообразной у различных зубов. Усугубляют степень воспаления следующие факторы, которые в ряде случаев являются этиологическими моментами развития заболевания: отсутствие межзубных контактов, аномалийное положение или форма зубов, некачественно изготовленные протезы.
Пропорциональна степени воспаления степень патологической подвижности зубов. Последняя должна быть охарактеризована следующими параметрами: направлением и величиной отклонения. При обследовании может быть установлено отклонение зуба в оральную, вестибулярную, медиальную и дистальную стороны, а также в вертикальном направлении. Величина отклонения измеряется в миллиметрах и определяется с помощью приборов различной конструкции.
В повседневной практике пользуются определением подвижности по направлению, выделяя I степень — подвижность в горизонтальной плоскости в одном направлении, II степень — смещение в двух направлениях, III — смещение во всех четырех направлениях, IV — смещение в горизонтальной и вертикальной плоскостях.
Степень подвижности надо определять как до лечения, так и на его этапах. Обязательно сопоставление подвижности на момент обследования и после снятия воспалительных явлений, так как оставшаяся подвижность в комплексе с другими показателями является основой при выборе конструкции шинирующего лечебного аппарата.
Осматривая зубные ряды и определяя степень патологической подвижности, одновременно оценивают положение каждого зуба в зубной дуге. При пародонтитах возможно смещение зубов в вестибулярную, оральную стороны, в вертикальном направлении, повороты вокруг вертикальной оси. Как правило, это сопровождается появлением промежутков (см. рис. 21) между зубами, наложением одного зуба на другой.
При смещении группы передних зубов заметно изменение положения губ, соотношения уровня режущих краев с краем красной каймы. Такое смещение зубов относят к осложнениям пародонтитов и называют вторичными деформациями зубных рядов. Это обязывает провести дифференциальный диагноз от деформаций зубных дуг в результате аномалийного развития челюстей.
Важнейшим клиническим признаком пародонтита является.
наличие периодонтального
кармана различной глубины. Появление его обусловлено в первую очередь гибелью или частичным распадом связочного аппарата десны и периодонта. Углубление кармана происходит по мере нарастания патологических процессов в связочном аппарате периодонта, дистрофических и атрофических процессов в костной ткани. Следовательно, по глубине периодонтального кармана можно судить о степени поражения связочного аппарата зубов и косвенно — об изменениях стенок альвеол.
В процессе углубления патологического кармана значительная роль принадлежит и жевательному давлению. Именно этим можно объяснить тот факт, что большую глубину патологические карманы имеют у зубов, которые находятся в зоне концентрации жевательного давления.
В связи с тем что в начальном периоде развития процесса воспаление в большей мере проявляется в области десневых сосочков, карман определяется в первую очередь с контактных сторон зуба. Со временем процесс захватывает глубжележащие ткани и патологический карман углубляется. Разрушению связочного аппарата зуба способствуют также деструктивные процессы во внутренней компактной пластинке и увеличивающаяся подвижность зуба, которая как бы разрывает волокна. Поэтому в клинике при сохранении зубных рядов наблюдается более глубокий патологический карман не только с контактных сторон, но и со стороны, противоположной большему направлению движения зуба. У зубов, граничащих с дефектом зубного ряда, наибольшая глубина кармана отмечается с контактной стороны.
Учитывая, что степень атрофии пародонта и глубина периодонтального кармана неравномерны, а знание состояния стенок альвеол, особенно с вестибулярной и язычной (небной) сторон, лежит в основе выбора конструкции шинирующих аппаратов, необходимо определять глубину кармана у четырех стенок каждого зуба: медиально-контактной, вестибулярной, дистальноконтактной и оральной.
Глубину кармана измеряют специальным зондом со шкалой или стоматологическим угловым зондом, на рабочую часть которого надо нанести миллиметровые деления. С контактных сторон глубина и ширина периодонтального кармана могут быть определены по рентгеновскому снимку. Чтобы получить более точные размеры и точнее установить степень атрофии, с вестибулярной и язычной небной сторон вводят тонкие металлические пластины или штифты и получают рентгеновский снимок.
Зонд или штифт вводят в карман без усилий, при этом больной не должен ощущать боли.
Для записи данных о глубине патологического кармана В. Ю. Курляндский предложил одонтопародонтограмму (рис. 150). В графы этой схемы-чертежа вносят результаты измерений каждого зуба (наибольшая глубина кармана без указания стороны, где локализованы большие изменения). К глубине кармана прибавляют величину обнажения корней зубов («видимая атрофия»). В. Ю. Курляндский различает четыре степени атрофии.
Степень атрофии пародонта и функциональная ценность зубов лежат в основе выбора метода лечения пародонтита. Пародонтограмма приобретает особое значение при повторных обследованиях, позволяя путем сопоставлений судить о динамике процесса и результатах лечения.
Предложены и другие методы записи степени резорбции костной ткани стенок альвеол (рис. 151).
Данные зондирования в последующем сопоставляют с данными рентгенологического исследования.
У больных с очаговой локализованной формой пародонтита десневые карманы выявляются лишь у группы зубов, с генерализованной формой — у всех зубов.
Пальпация с перемещением пальца от верхушки корня к пришеечной части позволяет обнаружить вьщеление из кармана серозной или гнойной жидкости. Расположив пальцы на симметричных зубах, можно определить преждевременные окклюзионные контакты. Их оценку проводят визуально и с помощью копировальной бумаги. Перед визуальной оценкой необходимо убедиться, что не произошло снижения окклюзионной высоты и дистального смещения нижней челюсти.
В первом случае, если смещения нет, окклюзионные контакты оценивают при медленных движениях нижней челюсти вперед, вправо и влево. Отмечают на диагностических моделях или записывают зоны зубов, на которых концентрируются контакты при движениях. Если смещение челюсти произошло, то перед оценкой окклюзионных контактов определяют правильное (исходное) центральное соотношение челюстей с помощью восковых базисов с окклюзионными валиками (без фиксации соотношения с помощью восковых полосок). Введя их в рот, отмечают окклюзионные контакты.
Полученные данные в последующем являются ориентиром для избирательной пришлифовки.
Уточнение окклюзионных контактов можно провести с помощью окклюзиограмм и диагностических моделей.
Окклюзиограмма — метод определения и анализа окклюзионных контактов, получаемых на тонких пластинках воска (можно использовать бюгельный воск) при смыкании зубных рядов. В норме при ортогнатическом прикусе на полоске воска определяется линейный контакт в области передних зубов и точечный — в области боковых, но в этих участках сохраняется тончайший слой воска. При наличии чрезмерных контактов на том или ином участке в воске образуются отверстия (при отсутствии контактов в воске отпечатка не образуется).
Наложив пластинку воска на диагностическую модель, с помощью карандаша можно точно перенести участки чрезмерных контактов на модели зубов и определить зоны сошлифовки (см. рис. 42, 43).
При пародонтите на диагностических моделях можно уточнить характер окклюзионных соотношений со стороны собственно полости рта (соотношение небных и язычковых бугорков, расположение режущего края резцов и клыков нижней челюсти по отношению к слизистой оболочке альвеолярного отростка верхней челюсти). На диагностических моделях можно установить степень наклона зубов, наличие промежутков между ними, замерить степень смещения зубов в вертикальной плоскости.
Наконец, на диагностической модели размечают конструктивные элементы лечебных аппаратов, предполагаемых для лечения пародонтитов. На этом этапе обязательно определение вида прикуса, так как вид смыкания зубных рядов существенно влияет на течение заболевания.
Характерным в клинической картине пародонтитов является наличие над- и поддесневых отложений. Зубной камень обычно твердой консистенции. В запущенных случаях количество отложений значительно, что препятствует правильному определению глубины десневого кармана. В этих случаях определение глубины кармана проводят после снятия зубных отложений.
В период обострения заболевания в большинстве случаев наблюдаются резкая гиперемия, значительный отек слизистой оболочки альвеолярного отростка, появление свищевых ходов, свидетельствующих о развитии пародонтального абсцесса. В ряде случаев отмечается появление гипертрофированных участков слизистой оболочки десневого края. Возможно повышение температуры тела. В период обострения увеличивается СОЭ, появляется лейкоцитоз.
При рентгенологическом обследовании больных пародонтитом устанавливают степень резорбтивных изменений костной ткани альвеолярных отростков и деструктивных процессов период онта в зависимости от стадии процесса и его локализации.
В начальной стадии в межзубных перегородках можно не выявить никаких изменений. Иногда отмечается «просветление» их вершин — начальный процесс остеопороза, деструкция кортикальной пластинки на вершине перегородки. В дальнейшем в этой области — увеличение петлистости губчатой кости, ичезновение вершин, расширение периодонтальной щели. Прогрессирование процесса ведет к постепенному исчезновению костной ткани перегородок на различном по отношению к корню уровню. Это позволяет, так же как и при методе зондирования, выделить
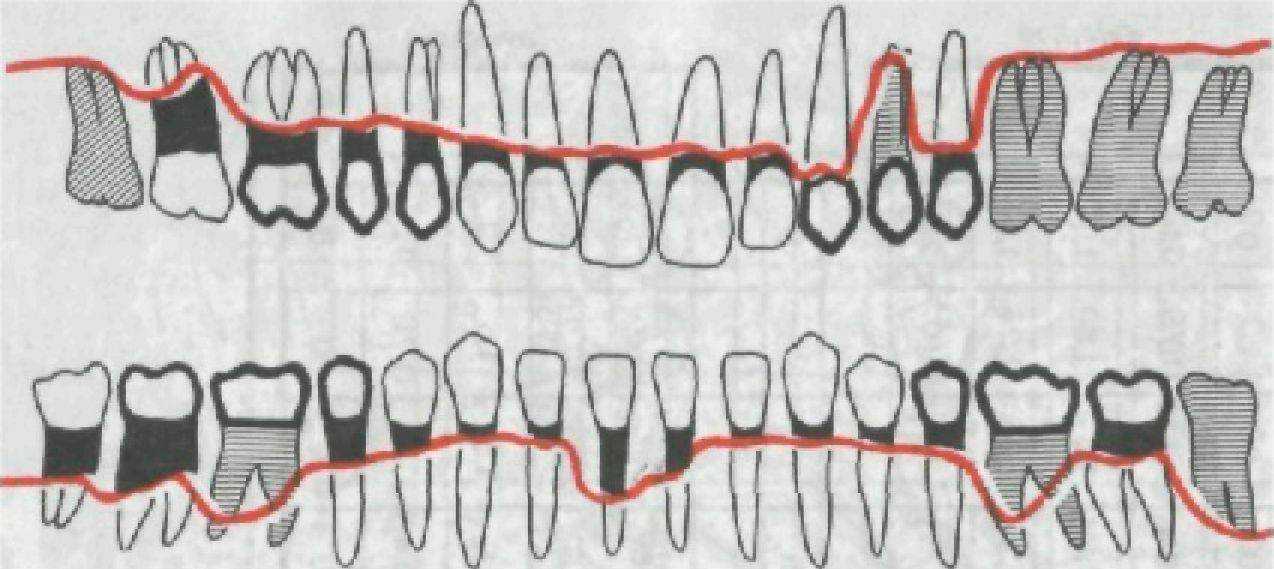
Рис. 151. Вариант графической записи степени резорбции костной ткани стенок альвеол.
четыре степени деструкции костной ткани: I степень — начальная, без исчезновения костной ткани по протяженности; II степень — снижение высоты межзубных перегородок на `/
—`/
длины корня; III степень — снижение высоты на х/
длины корня; IV степень — резорбция межзубных перегородок на протяжении более половины длины корня. Параллельно росту резорбции костной ткани увеличиваются явления остеопороза в сохраненных участках межзубных и межкорневых перегородок, расширяется периодонтальная щель.
Характерно для пародонтита, что явления деструкции костной ткани захватывают лишь альвеолярный отросток верхней челюсти или альвеолярную часть нижней челюсти. Структура костной ткани в других отделах не изменена.
В зависимости от генеза (происхождение, развитие) заболевания деструктивные процессы костной ткани развиваются на отдельных участках или на протяжении всего зубного ряда (очаговый — локализованный или диффузный — генерализованный парод онтит).
Разработанные в последние годы методы панорамной рентгенографии и ортопантография дают лишь обзорное представление об уровне деструктивных процессов. Внутриротовая рентгенография позволяет получить более четкие данные о структуре костной ткани и более детально определить протекающие в ней процессы.
Одним из симптомов, характеризующих тяжесть воспалительного процесса при пародонтите, является изменение электровозбудимости пульпы зубов, свидетельствующее о вовлечении в процесс сосудисто-нервного пучка. В начальной стадии пародонтита в ряде случаев отмечается повышение электровозбудимости пульпы на 1,0—15 мкА; в дальнейшем наблюдается снижение возбудимости до 15—20 мкА; при значительной степени воспарис. 152. Реопародонтограммы при непораженном пародонте (а) и при пародонтите (б).
ления и длительности процесса этот показатель составляет 30—40 мкА.
Воспалительный процесс обусловливает изменение рН слюны и периодонтальных арманов. Измерение рН в оликлинических условиях роводят с помощью индикаорной бумаги. Возможно закисление смешанной слюы и десневой жидкости (содержимого периодонтального кармана) до рН 4,6—5,1. Имеются указания на возникновение и рост электрического потенциала периодонтальных карманов в пределах 20— 66 мВ.
Эти данные важны не только для установления стеени воспалительной реакции, но и лежат в основе выбора материала, из которого будут изготовлены лечебные аппараты.
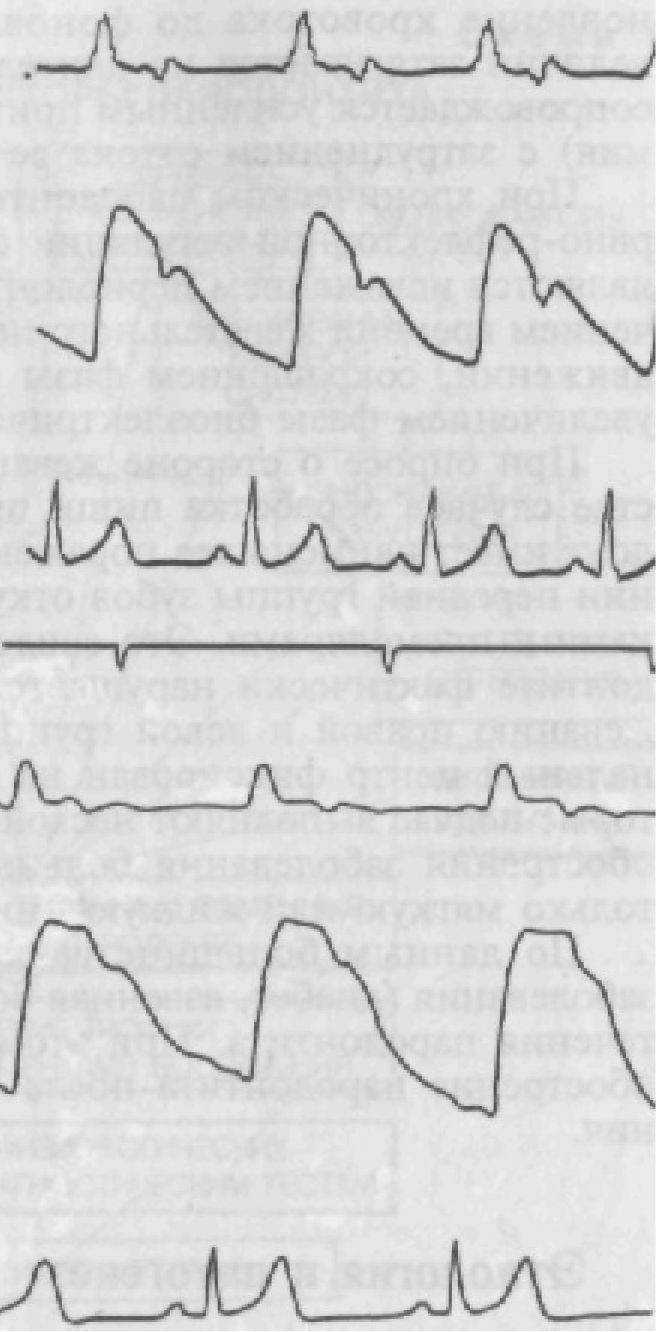
Одним из объективных признаков, указывающих на изменение сосудов и трофики тканей пародонта, является динамика кровообращения в пародонте как в периоде покоя, так и при функциональных нагрузках. Эти зменения, устанавливаемые методом реопародонтографии (см. ис. 64) с поперечным наложением электродов, заключаются в едующем: уменьшение кровенаполнения сосудов пародонта за повышения тонуса сосудов, снижение их эластичности за чет отека тканей периодонта, затруднение оттока крови (рис. 52), что соответствует явлениям воспаления с застойной гиперемией. Такой характер кровообращения нарушает трофику тканей, вызывает явления гипоксии. При функциональной пробе — жевательной нагрузке в еще большей степени уменьшается пульсовое кровенаполнение за счет повышения сопротивления оттоку, т. е. жевательное давление способствует развитию застойных явлений в пародонте, и гипоксии.
После прекращения действия жевательной нагрузки восстановление кровотока до фоновых (измененных заболеванием) величин затягивается на длительный период (до 1С—15 мин) и сопровождается усиленным притоком крови (реактивная гиперемия) с затруднением оттока ее от органа.
При хроническом пародонтите установлены нарушения нервно-рефлекторной регуляции функции жевания, которые проявляются искажением периодонтомускулярного рефлекса, увеличением времени жевательного периода и количества жевательных движений, сокращением фазы биоэлектрической активности и увеличением фазы биоэлектрического покоя.
При опросе о стороне жевания выясняется, что в большинстве случаев обработка пищи проводится на стороне, где пародонт имеет наименьшее поражение. Соответственно при поражении передней группы зубов откусывание пищи проводится клыками и премолярами. Это свидетельствует о том, что при пародонтите фактически нарушается попеременное подключение к жеванию правой и левой групп жевательных зубов и функциональный центр фиксирован на определенной группе зубов, которые подчас выполняют несвойственную им функцию. В период обострения заболевания больные часто вынуждены принимать только мягкую или жидкую пищу.
По данным большинства клиницистов, общесоматические заболевания (диабет, язвенная болезнь и др.) определяют тяжесть течения пародонтита. При этом из анамнеза можно установить обострение пародонтита после обострения основного заболевания.