В 40-х годах Tweed
сместил акцент на нижние резцы, указывая на необходимость широкого применения экстракционного лечения. Такие изменения были вызваны недостатками чрезмерного использования неэкстракционного лечения.
Однако следует отметить, что тот факт, что нижние резцы стали рассматривать как ключевой аспект окклюзии, недооценивая при этом роль верхних резцов. Он был обусловлен невозможностью проведения хирургической коррекции или использования функциональных аппаратов для улучшения эстетики лица. Ортодонты уделяли внимание определению стабильной позиции нижних резцов, а затем перемещению верхних резцов для обеспечения их контакта с нижними.
Следует также подчеркнуть, что многие аномалии I класса можно корректировать только перемещением зубов, если позиции верхних и нижних резцов приемлемы для эстетики лица. Это так называемая ортодонтия «перемещения зубов», проводимая техникой прямой дуги.
Однако в большинстве случаев ортодонтическое лечение требует преимущественно изменения позиции резцов. Помимо «перемещения зубов» в подавляющем большинстве случаев необходимо осуществлять более сложную процедуру «изменения позиции комплекса зубов» в целом. Например, все аномалии с установлением резцов во II или III классах, требуют составления плана лечения, а затем применения такой механики лечения, которая позволит не только провести выравнивание зубов, но также и их надлежащее установление в комплексе лица, что обеспечит оптимальную эстетику.
Концепция «идеальной» позиции резцов при планировании лечения.
С усовершенствованием ортодонтии и хирургических техник, акцент с ключевых зубов сместился в направлении верхних резцов. В настоящее время стало возможным планирование лечения, исходя из позиции верхних резцов, а не моляров или нижних резцов. Приступая к планированию лечения, можно определить «идеальную» позицию верхних резцов. Во многих случаях имеется возможность планировать механику лечения таким образом, чтобы установить резцы в идеальную позицию, и затем приспособить к ней все остальные зубы. В других случаях «идеальная» позиция верхних резцов не представляется реальной и тогда позицию резцов «неидеальную», но все же приемлемую, при планировании лечения её используют как основу.
Запланированная позиция резцов.
Запланированную позицию резцов (ЗПР) можно определить как:.
Конечную позицию верхних резцов, которую планируется достичь в результате лечения.
В некоторых случаях воображаемая идеальная позиция верхних резцов представляется достижимой целью лечения и может стать запланированной позицией резцов для данного пациента. В других случаях по различным причинам ЗПР не может быть такой целью. Её следует адаптировать в соответствии с такими факторами, препятствующими его достижению, как недостаточное сотрудничество пациента или потенциал роста. После этого запланированную позицию резцов следует рассматривать как «неидеальную» позицию, но, тем не менее, приемлемую для данного случая.
Ограничения ортодонтического лечения.
Иногда уже на этапе планирования лечения становится ясно, что имеются серьезные ограничивающие факторы как, например, скелетная диспропорция, которую невозможно устранить исключительно ортодон-тическим лечением. Важно распознать такие аномалии и рассмотреть возможность хирургическо-ортодонтического лечения для достижения приемлемой запланированной позиции резцов. Если имеются подобные ограничения, то, как правило, не следует приступать к лечению, используя исключительно ортодонтические методы. В таких случаях возможны неблагоприятные изменения структуры лица, ввиду неправильной позиции резцов как следствия попытки добиться только «лучшего прикуса».

Принятие решения о хирургическом/нехирургическом лечении аномалий И класса.
Цефалометрический анализ мягких тканей (ЦАМТ) был предложен Arnett и соавторами
в помощь ортодонтам и хирургам при планировании лечения. Они предлагают использовать при анализе TVL (истинную вертикальную линию), проходящую через точку subnasale при естественной позиции головы. Её можно также применять для количественной оценки благоприятных или неблагоприятных изменений профиля лица после уменьшения горизонтального прикуса, и, следовательно, она может играть важную роль в оценке результатов лечения после его окончания и в научных исследованиях. ЦАМТ включает правильные значения многих аспектов профиля и гармоничного соответствия черт лица, но в обсуждаемых теоретических ситуациях будут рассматриваться только семь из них (рис. 7.1). Для полной ясности все остальные величины ЦАМТ в рамках данного обсуждения упущены, при этом предполагается, что верхняя и средняя трети профиля лица близки к идеальным, а верхние резцы имеют нормальную позицию.
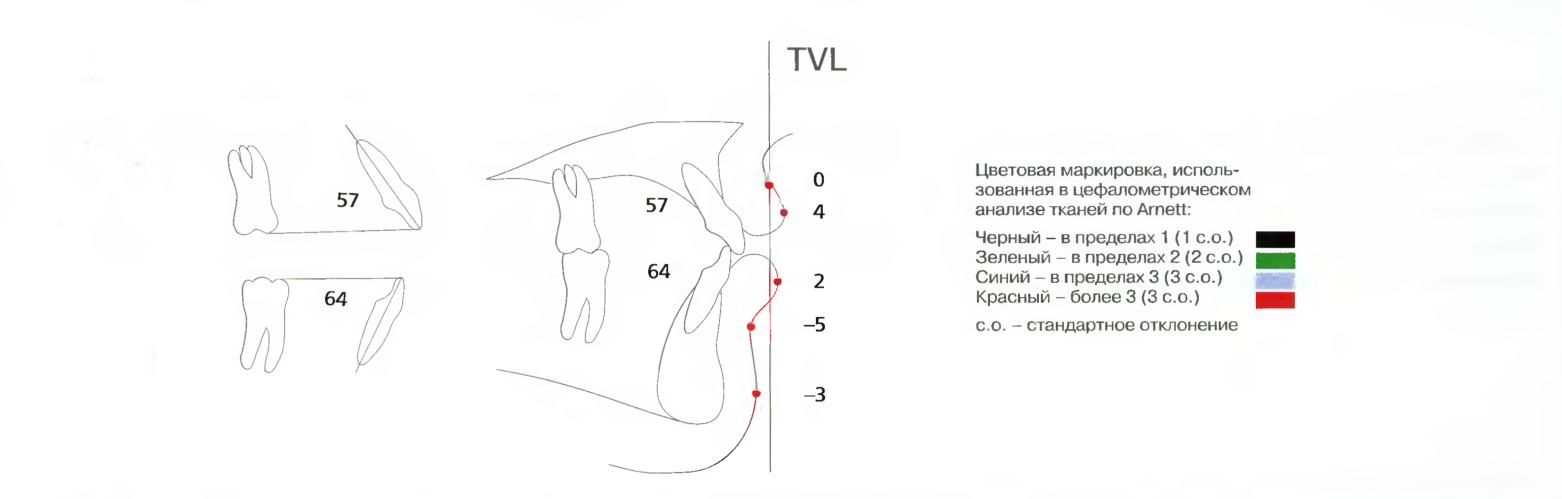
Рис. 7.1. В данном случае рассматриваются только семь точек измерений ЦАМТ. Торк верхних резцов измеряют относительно окклюзионной плоскости верхней челюсти, а торк нижних резцов - относительно окклюзионной плоскости нижней челюсти. На данной схеме на TVL (истинной вертикальной линии) проецируются следующие точки: точка А мягких тканей, передняя точка верхней губы, передняя точка нижней губы, точка В мягких тканей и pogonion мягких тканей. Обозначенные чёрным цифры соответствуют отдельным стандартным отклонениям.
Выявление тяжелых случаев аномалий II класса.
Применение ортодонтических методов может обеспечить достижение хороших конечных результатов при лечении большинства пациентов со скелетными аномалиями I класса и незначительными аномалиями II класса. Однако, очень важно идентифицировать на этапе оценки те аномалии II класса, в основе которых лежат значительные скелетные диспропорции. В таких случаях целесообразно рассмотреть возможность хирургическо-ортодонтического лечения (рис. 7.2). От исключительно ортодонтического лечения следует отказаться, если только не существует реальной перспективы добиться благоприятных скелетных изменений у растущего пациента в результате лечения функциональными аппаратами.
Теоретические случаи лечения аномалий 11/1 (А, В и С) класса представляют некоторые из возможных трудностей, с которыми может столкнуться врач-ортодонт.
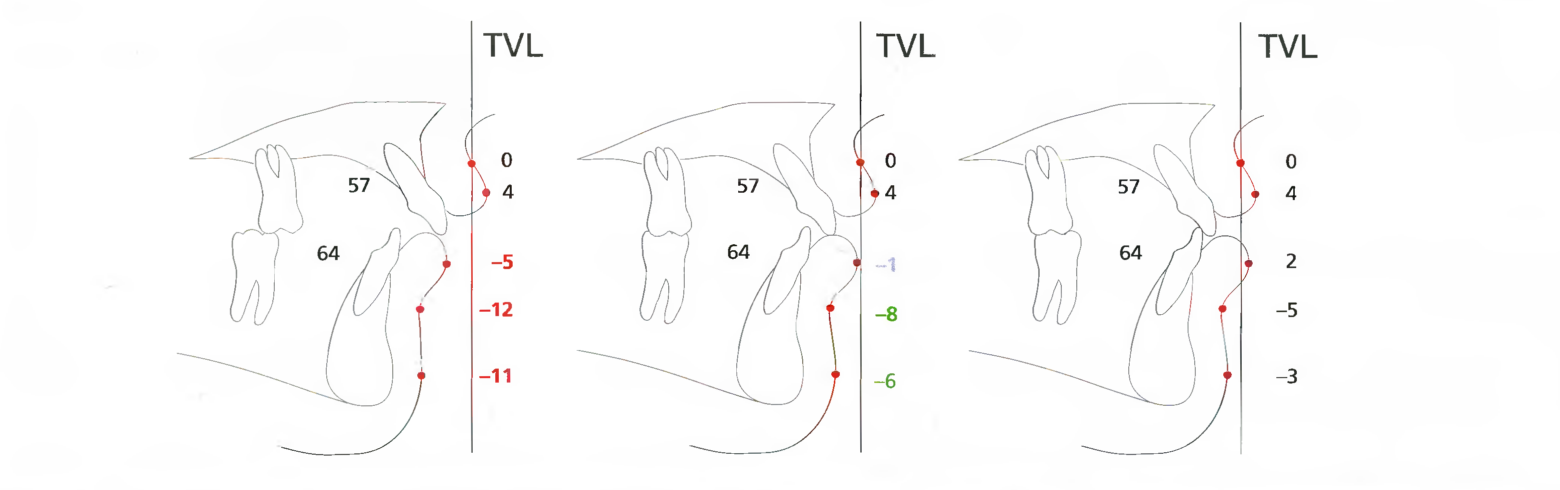
Рис. 7.2. На вышеприведенной схеме различные цветовые обозначения, применяемые в анализе по Arnett, помогают обнаружить участки и степень диспропорции лица. На правой схеме представлено состояние, соответствующее норме. Средняя схема демонстрирует умеренную аномалию 11/1 класса, для лечения которой применяются только ортодонтические методы. Схема слева свидетельствует о том, что степень аномалии может потребовать комбинированного ортодонтическо-хирургического лечения, и что от исключительно ортодонтических методов лечения придётся отказаться, если только применение функциональных аппаратов не обеспечит значительных скелетных изменений у растущего пациента (пациент T.S., с. 198-205).
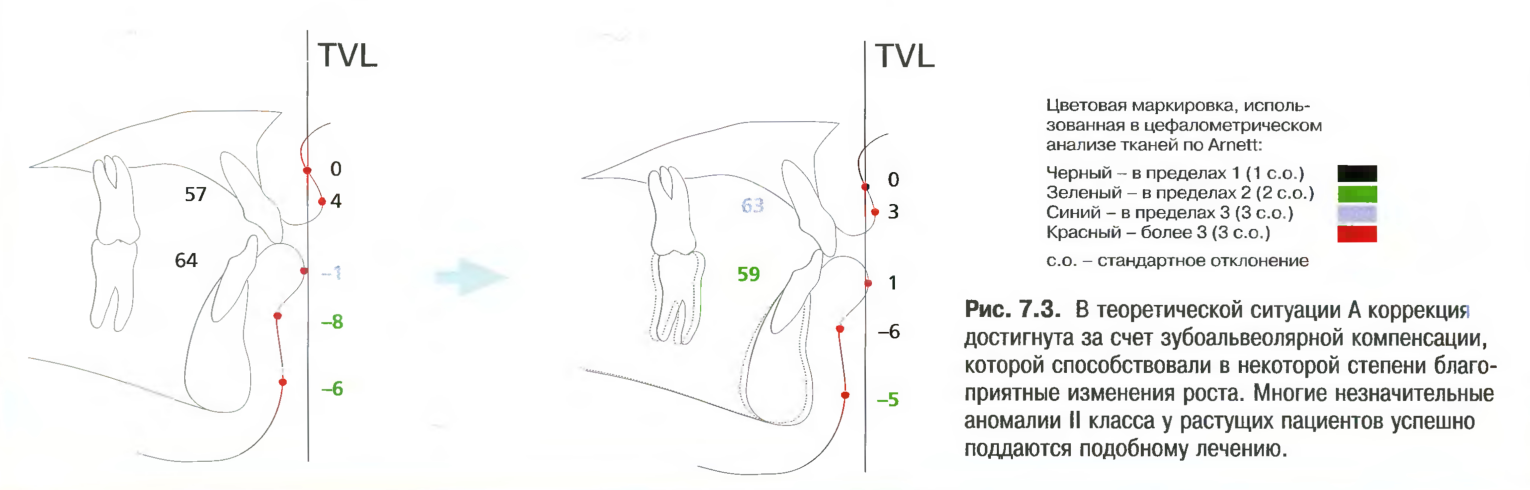
Ситуация А - ортодонтическое маскирование незначительной аномалии II класса. Если имеющееся скелеіние нарушение незначительно, можно принять решение об исключительно ортодонтическом лечении. Ортодонт посредством «маскирования» может откорригировать аномалию кости II класса в результате зубоальвеолярной компенсации, включающей незначительный наклон верхних резцов кзади и/или наклон нижних резцов кпереди. При таком лечении обычно требуется прилежное сотрудничество пациента при применении эластичных тяг II класса и/или внеротовой тяги. Лечение обычно должно приводить к достижению хороших зубоальвеолярных соотношений и приемлемого профиля лица (рис. 7.3).
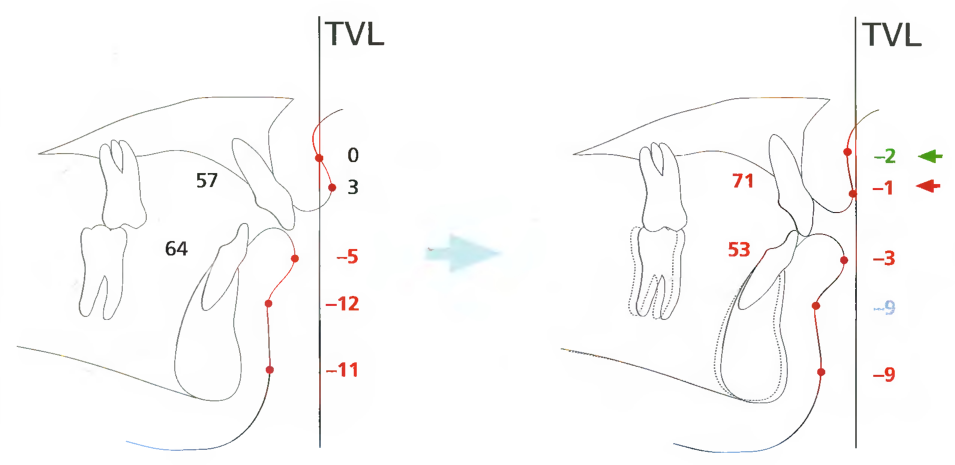
Ситуация В - попытка ортодонтического маскирования более значительных скелетных аномалий II класса. Если скелетная аномалия II класса находится в диапазоне от умеренной до тяжёлой, то применение только ортодонтических методов рисковано. Если врач-ортодонт принимает решение корригировать прикус посредством зубоальвеолярного «маскирования» скелетной аномалии II класса, не исключена возможность чрезмерной ретракции верхних резцов кзади и весьма неблагоприятное изменение профиля лица (рис. 7.4). Кроме того, верхние и нижние резцы устанавливаются в позициях, неблагоприятных для возможной дальнейшей хирургической коррекции. Для получения оптимальных результатов хирургического вмешательства необходимо дальнейшее ортодонтическое лечение для декомпенсации позиции передних зубов.
Рис. 7.4. В теоретической ситуации В предпринята попытка провести коррекцию тяжёлой аномалии II класса с помощью только ортодонтического лечения, в результате чего произошли неблагоприятные изменения профиля лица. Это отчетливо прослеживается на правой схеме по возросшему количеству измерений по Arnett, обозначенных красным цветом. Произошло уплощение верхней губы и уменьшение выпуклости лица, в результате чего у пациента сформировался так называемый «ортодонтический вид», который подвергался резкой критике в прошлом, что наглядно подтверждают результаты ЦАМТ.
Ситуация С - комбинированное ортодонтическо-хирургическое лечение значительных аномалий 11/1 класса. Пациенты стараются по возможности избежать хирургического вмешательства, однако во многих серьезных случаях у пациентов с завершённым ростом оно обеспечивает максимально возможный благоприятный исход лечения относительно позиции зубов и профиля лица (рис. 7.5). Если необходимо хирургическое вмешательство по поводу выдвижения нижней челюсти, хирург может отложить операцию до тех пор, пока пациенту не исполнится 16 лет или на более поздний срок, до завершения развития височно-нижнечелюстных суставов, способных удержать откорригированную позицию нижней челюсти.
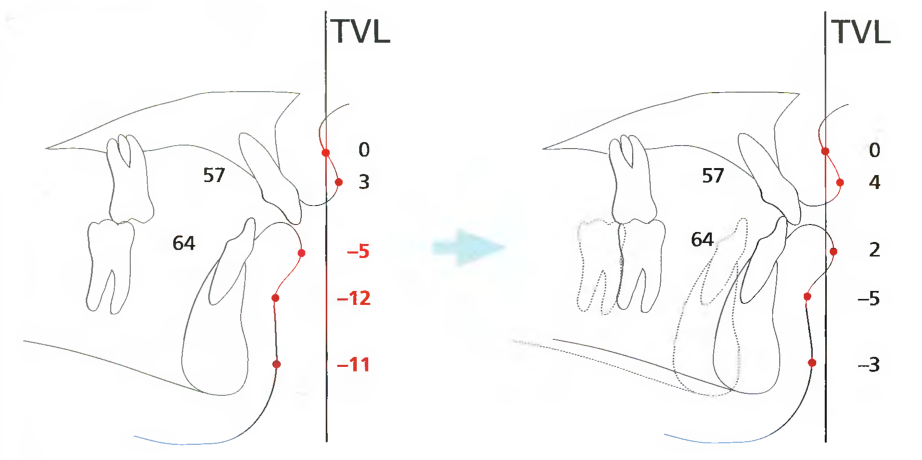
Рис. 7.5. Теоретическая ситуация С аналогична ситуации В в начале лечения. Однако коррекция тяжёлой аномалии II класса выполнена в результате ортодонти-ческо-хирургического лечения. На правой схеме отчётливо видны благоприятные изменения профиля лица, в виде измерений по Arnett, обозначенных чёрным цветом. Хотя пациенты стараются избежать хирургического вмешательства, то при наличии тяжёлых аномалий оно может обеспечить максимально возможный успешный исход лечения относительно позиции зубов и профиля лица, о чем целесообразно информировать пациента.
В процессе планирования лечения различают четыре этапа лечения:.
Этап 1 - определение запланированной позиции верхних резцов
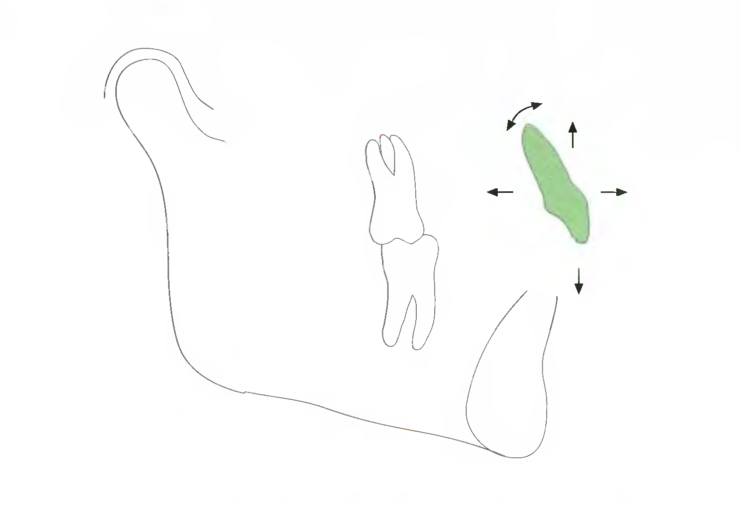
Рис. 7.6. На начальном этапе планирования лечения необходимо определить запланированную позицию верхних резцов. В некоторых случаях идеальная позиция резцов реально достижима и её можно использовать как запланированную позицию резцов. В иных случаях можно принять запланированную позицию резцов, которая не является идеальной, однако приемлемой для данного случая.
Что обозначает идеальная позиция верхних резцов в комплексе лица с точки зрения сагиттальной позиции, торка и вертикальной позиции? Возможно ли добиться идеальной позиции верхних резцов? Если нет, то можно ли обеспечить приемлемую позицию только с помощью ортодонтического лечения, или же необходимо рассмотреть вариант ортогна-тического хирургического вмешательства? Таким образом определяют запланированную позицию резцов в каждом отдельном случае.
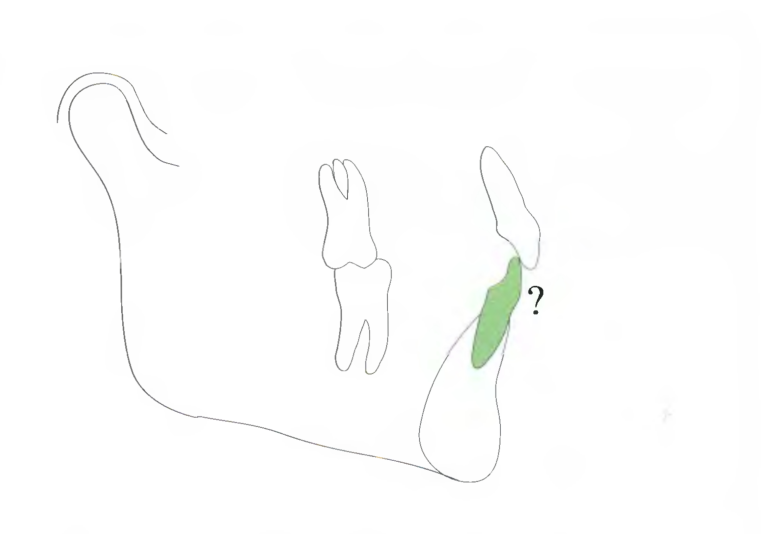
Рис. 7.7. Второй этап планирования лечения касается нижних резцов и их соотношения с запланированной позицией верхних резцов. Если это недостижимо в результате только ортодонтического лечения, то необходима модификация запланированной позиции верхних резцов или же рассмотрение возможности хирургического вмешательства на нижней челюсти.
Этап 2 - нижние резцы.
Возможна ли установка нижних резцов в надлежащий контакт с запланированной позицией верхних резцов? Можно ли такую позицию нижних резцов получить в результате только ортодонтического лечения? Если нет, нужно ли модифицировать запланированную позицию верхних резцов (которая может оказаться недостижимой), остановиться на неидеальном варианте соотношения резцов или же рассмотреть вариант хирургического вмешательства на нижней челюсти?.
Каким образом следует установить нижние зубы, адаптируя их к запланированной позиции нижних резцов? Как ликвидировать промежутки в нижней дуге? Необходимо ли удалять зубы в случае скученности нижних зубов? На данном этапе лечения можно использовать визуализацию целей лечения VTO (с. 227) для принятия правильного решения по поводу экстракции зубов. К основным факторам относятся скученность зубов, кривая Шпее и позиция срединных линий. Вторичные факторы включают в себя расширение, дистализацию моляров, вертикальное сошлифовывание эмали и наличие промежутка Е. Мнения ортодонтов относительно расширения дуги и приемлемой степени наклона нижних резцов часто отличаются.
Этап 4 - остальные верхние зубы
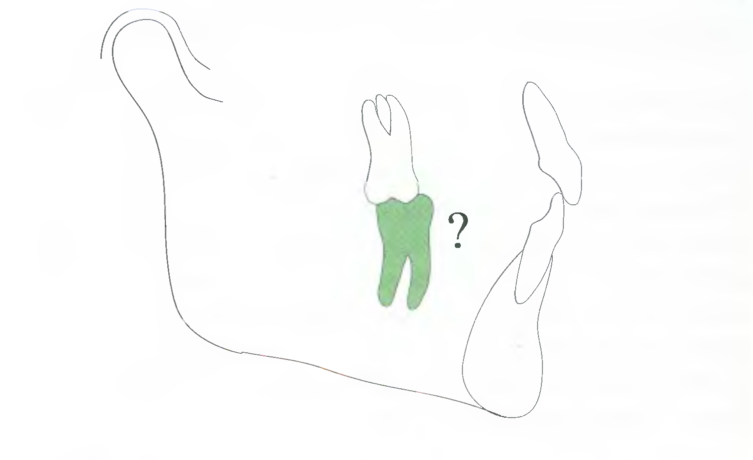
Рис. 7.8. На третьем этапе планирования лечения рассматривают скученность зубов или наличие промежутков между ними в нижней дуге и принимают решение о необходимости экстракции. Каким образом следует установить остальные нижние зубы относительно запланированной позиции нижних резцов и понадобится ли для этого удаление зубов?

Рис. 7.9. На заключительном этапе планирования лечения следует принять решение о правильной позиции остальных передних зубов. Каким образом устранить скученность зубов или промежутки между ними и какую механику лечения использовать?
Каким образом следует установить остальные верхние зубы относительно запланированной позиции верхних резцов? Каким образом устранить скученность верхних зубов или промежутки между ними и какую механику лечения использовать для правильной установки верхних моляров и премоляров? Зубная визуализация целей лечения (VTO) позволит оценить необходимость перемещения верхних КЛЫКОВ и моляров.
В каждом отдельном случае следует определить ЗПР как цель лечения, которое обеспечит их правильную сагиттальную и вертикальную позицию при соответствующем торке. Каждый врач-ортодонт должен иметь собственное представление о том, какие конкретные цели преследует позиция верхних резцов в конкретном случае, хотя существует общее мнение об ориентировочной цели лечения. Авторы не ставят своей задачей в рамках данной книги подробно рассматривать эти цели, однако считают нужным привести комментарии общего характера по этому поводу, относящиеся к обычным цефалометрическим параметрам, а также анализу по Arnett.
Сагиттальная составляющая запланированной позиции резцов при лечении аномалий II класса
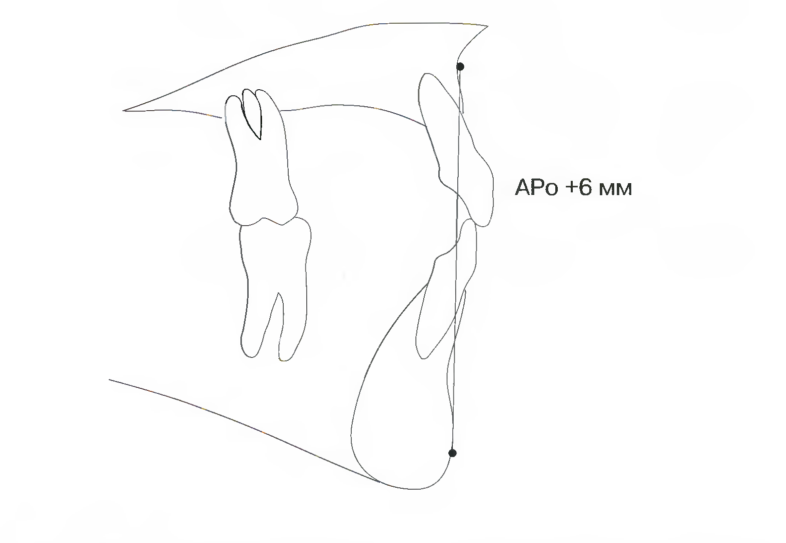
Рис. 7.10. При традиционном подходе к планированию ортодонтического лечения позиции верхних резцов определяют относительно линии АРо без дифференциации стандартных значений для мужчин и женщин
Традиционно в ортодонтии сагиттальная позиция верхних резцов определяется относительно линии АРо, а правильное цефалометрическое значение составляет +6 мм (рис. 7.10). В анализе по Arnett позиция верхних резцов соотносится с истинной вертикальной линией и используется термин MXI-TVL, обозначающий линейное измерение от вершины верхнего резца до истинной вертикальной линии (рис. 7.11).
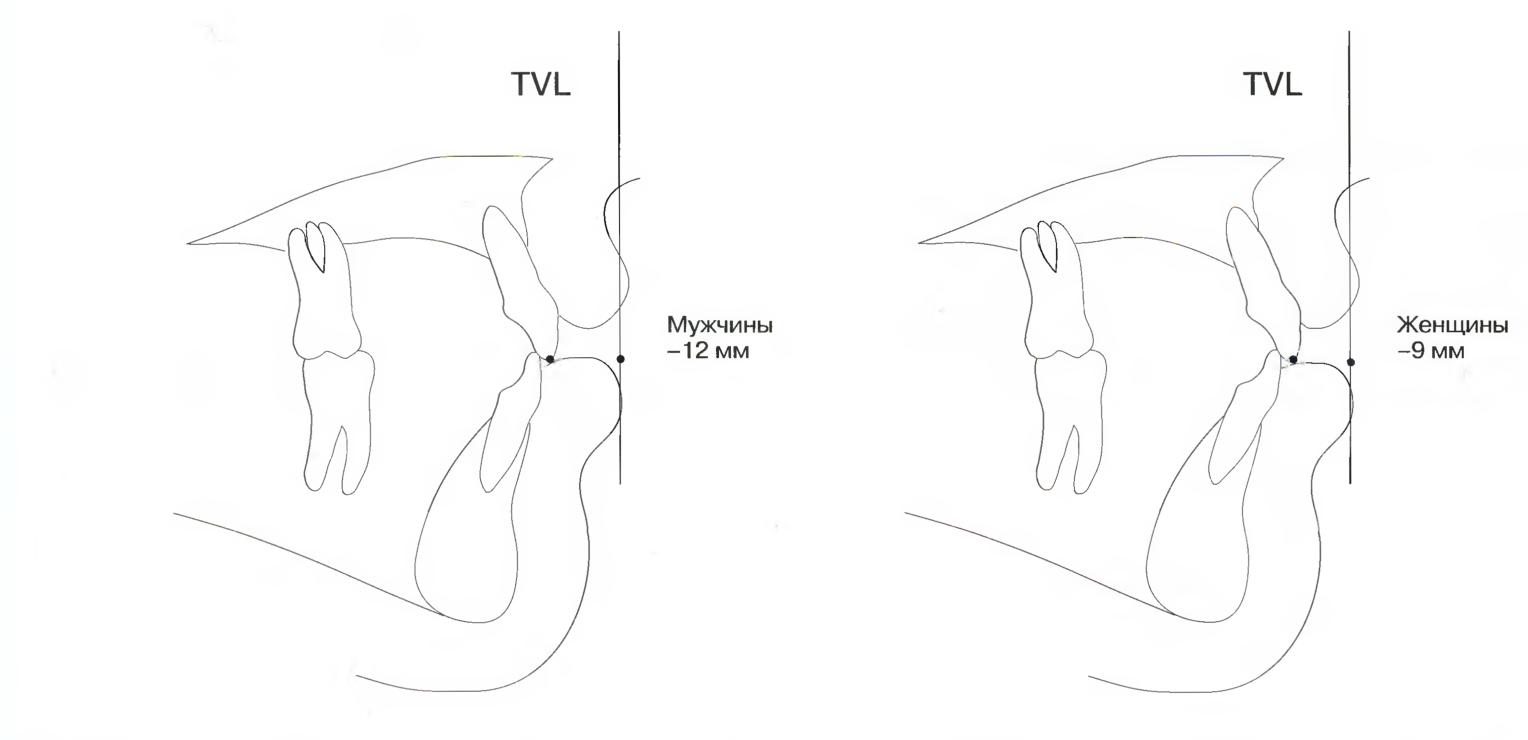
Рис. 7.11. Анализ по Arnett определяет позицию верхних резцов относительно TVL (истинной вертикальной линии) и различает норму для мужчин.
и женщин.
Традиционно в ортодонтии торк верхних резцов относится к плоскости верхней челюсти, при лечении обычно ставилась цель достижения цефалометрической величины 110-115° (рис. 7.12). Анализ по Arnett определяет торк верхних резцов относительно окклюзионной плоскости верхней челюсти, а торк нижних резцов - к окклюзионной плоскости нижней челюсти. Торк верхнего центрального резца составляет 58° у мужчин и 57° - у женщин (рис. 7.13). Более подробная информация по торку верхних резцов представлена на с. 174-176.
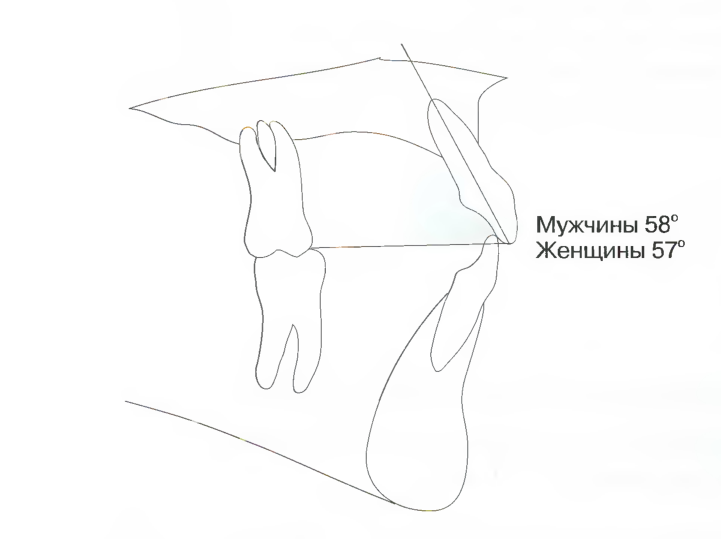
Рис. 7.13. Анализ по Arnett определяет торк верхних резцов относительно окклюзионной плоскости верхней челюсти и учитывает незначительные различия значений для мужчин и женщин
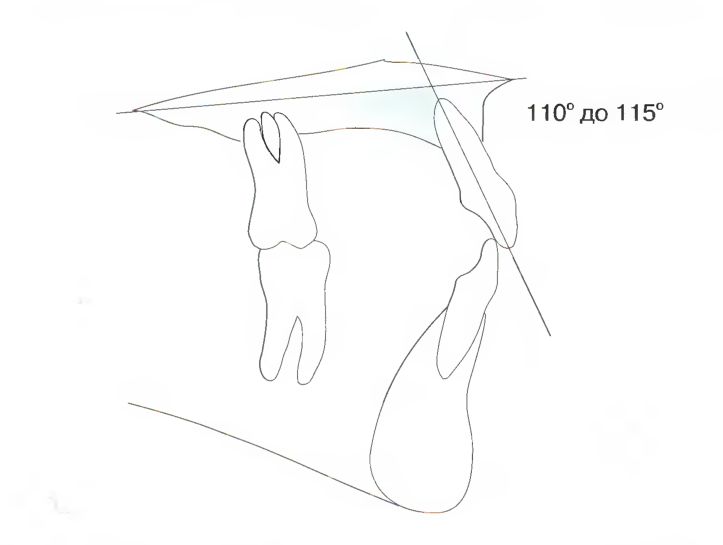
Рис. 7.12. Традиционно в ортодонтии торк верхних резцов относится к плоскости верхней челюсти
Вертикальная составляющая запланированной позиции резцов при лечении аномалий И класса
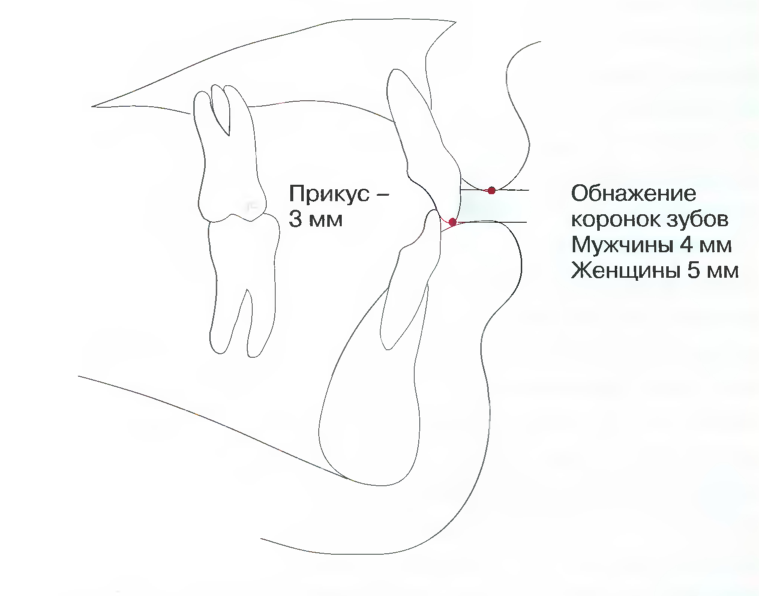
Рис. 7.14. Ортодонтическая цефалометрия не даёт чёткого определения вертикальной позиции верхних резцов. В противоположность этому анализ по Arnett количественно определяет величину прикуса по вертикали и обнажение верхних резцов при положении губ в состоянии покоя.
Анализ по Arnett количественно определяет вертикальную позицию верхних резцов, согласно которой прикус по вертикали должен составлять 3 мм с обнажением 4 мм ниже верхней губы в расслабленном состоянии у мужчин и 5 мм - у женщин (рис. 7.14).
Ортодонтическая цефалометрия не дает чёткого определения вертикальной позиции верхних резцов. Фактором, способствующим возникновению аномалии 11/1 класса, является высокая линия улыбки и в таких случаях возникает необходимость наклона верхних резцов кпереди и их укорочение для обеспечения стабильности результатов.
После определения ЗПР необходимо провести контроль их перемещения. При планировании механики лечения целесообразно рассмотреть отдельно верхнюю зубную дугу для установления верхних резцов в запланированной позиции. Сначала следует спланировать коррекцию позиции верхних, а затем нижних резцов. Это позволит выработать четкую систематизированную организацию механики лечения.
При планировании движения верхних зубов нижнюю дугу можно использовать как возможный источник фиксации, если требуется механика II класса. Необходимо также обеспечить надлежащий контроль прикуса по вертикали (раздел 6), для того чтобы позиция нижних резцов не препятствовала перемещению верхних резцов. Независимо от этих соображений, перемещение верхних резцов можно и нужно планировать без учёта мероприятий, проводимых на нижней зубной дуге.
Ниже рассматриваются типичные ситуации с подробным описанием рекомендуемой механики лечения МВТ™ для каждого вида движений зубов:.
• Мезиальное перемещение верхних резцов.
• Дистальное перемещение верхних резцов при наличии промежутков между ними.
• Дистальное перемещение верхних резцов после удаления верхних премоляров.
• Дистальное перемещение верхних резцов при отсутствии промежутков и без удаления зубов.
Мезиальное перемещение верхних резцов при лечении аномалий II класса.
При аномалиях 11/2 класса верхние резцы расположены обычно слишком кзади в комплексе лица.
Согласно современным концепциям, касающимся позиции резцов в комплексе лица, установка моляров по II классу (по Angle) является вторичным по отношению к наклоненным кзади верхним и нижним резцам. В процессе выравнивания и перемещения зубов верхней дуги резцы перемещаются кпереди, приближаясь к запланированной позиции и таким образом, согласно классификации, переходят в категорию аномалии 11/1 класса по Angle. При лечении пациентов подросткового возраста 11/1 класс обычно можно получить в результате обычного ортодонтического лечения, однако у отдельных взрослых пациентов может потребоваться хирургическое вмешательство на нижней челюсти.
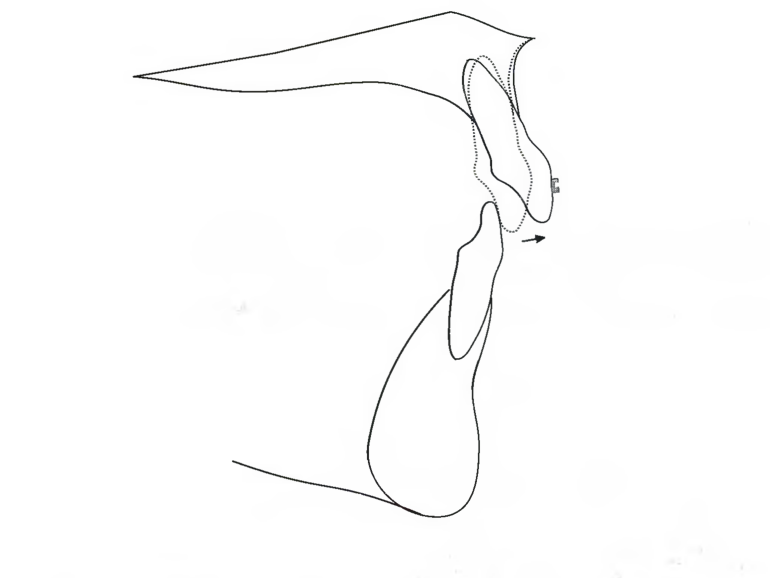
Рис. 7.15. Сложно точно определить точку А. Она имеет тенденцию к изменению вслед за изменением позиции корней верхних резцов на этапе перемещения зубов верхней дуги при лечении аномалий М/2 класса
Требуемое перемещение кпереди верхних резцов получают главным образом в результате зубоальвеолярных изменений. В ортодонтической цефалометрии угол SNA используется для определения позиции скелета, поэтому можно предположить, что мезиальное движение верхней челюсти способствует улучшению сагиттальной позиции верхних резцов. Это вызвано тем, что точка А, которую трудно обнаружить на снимке, имеет тенденцию изменяться вместе с позицией корней верхних резцов на этапе выравнивания при аномалиях II/2 класса (пациентка D.O., с. 212). Наблюдаемое изменение положения точки А часто приводит к большему скелетному нарушению при переходе аномалии в 11/1 класс, чем это наблюдается в начале аномалии, классифицируемой как II/2 класс.
На практике первый этап лечения аномалий 11/2 класса можно проводить двумя способами:.
1.
В начале лечения зафиксировать аппарат только на верхние зубы (или только кольца на нижние моляры) (рис. 7.16А). При переходе к использованию стальной прямоугольной дуги на верхней зубной дуге можно зафиксировать аппарат на нижние зубы и приступить к их выравниванию.
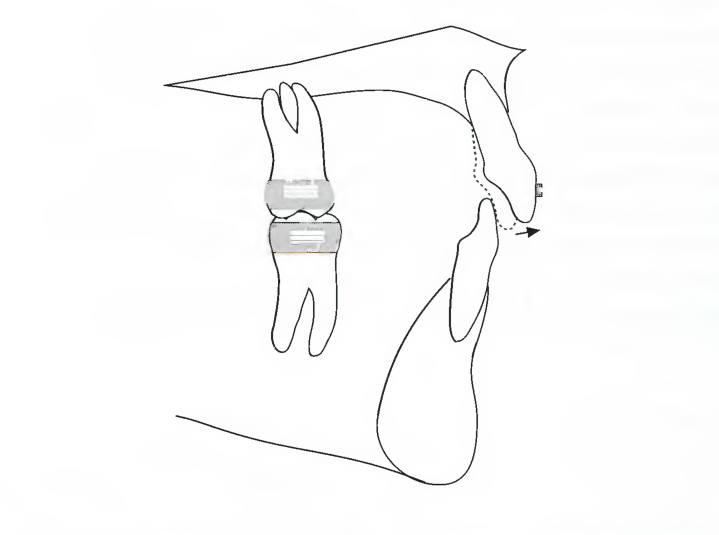
Рис. 7.16А. Лечение аномалий 11/2 класса можно начать с наложения аппарата исключительно на верхние зубы
2.
Несъёмный аппарат можно установить на верхнюю или нижнюю дуги с самого начала лечения; но при этом пациент должен носить накусочную пластинку в течение первых нескольких месяцев лечения (рис. 7.16Б) для разобщения прикуса и предотвращения повреждения брекетов на нижних зубах (пациентка D.O., с. 209). По мере выравнивания верхней дуги съёмная накусочная пластинка постепенно теряет точность прилегания и её снимают.
Выравнивание и перемещение верхних зубов проходит в результате применения типичной очерёдности лечебных дуг. Первые дуги обычно скрученные проволочные, поскольку в начале лечения часто возникает необходимость выполнения дополнительных изгибов на передних зубах во избежание образования чрезмерных сил, действующих на передние резцы. Длина верхней дуги увеличивается в течение первых нескольких месяцев лечения, поэтому дистальные загибы следует выполнять на.
1 мм позади трубок на молярах, чтобы способствовать этому процессу (рис. 7.16В). Типичные изменения на начальном этапе лечения можно проследить на примере пациентки D.O, с. 208 и 209.
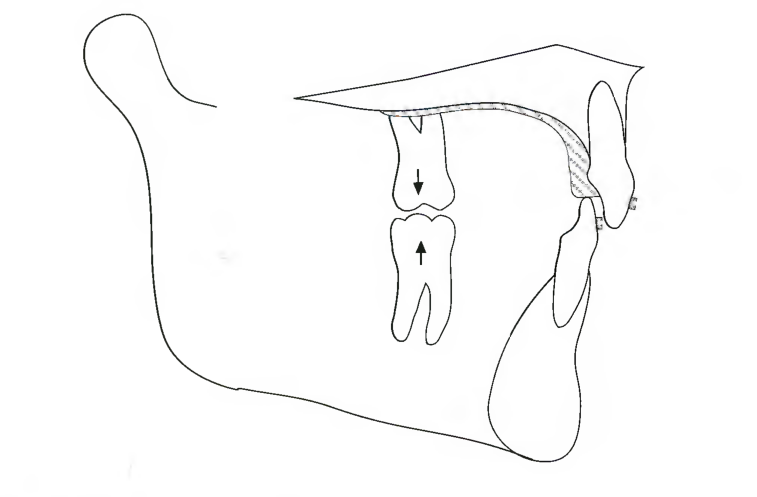
Рис. 7.16Б. В первые месяцы лечения аномалий И/2 класса пациент может носить накусочную пластинку на верхней челюсти. (Альтернативные методы контроля прикуса по вертикали рассматриваются в разделе 6, с. 134).
Рис. 7.16В. На этапе выравнивания и перемещения зубов дистальные загибы следует выполнять на расстоянии 1 мм позади трубок на молярах для удлинения дуги.
Дистальное перемещение верхних резцов при наличии промежутков между ними.
В некоторых случаях аномалий 11/1 класса отмечается чрезмерное выдвижение верхних резцов кпереди. Если это связано с наличием промежутков в переднем отделе, то не составляет особого труда объединить верхние резцы и переместить их на имеющееся место. (Механику процесса можно сравнить с использованием куска веревки, чтобы собрать шарики на столе!)
Механику скольжения можно использовать на обычной стальной прямоугольной дуге. Использование активных связок tieback обеспечивает необходимую ретракцию и закрытие промежутков. Иногда их действие усиливают слабой эластичной цепочкой из четырёх звеньев на передних зубах. Перед началом ретракции резцов следует убедиться в том, что нижние зубы позволят осуществить подобное движение.
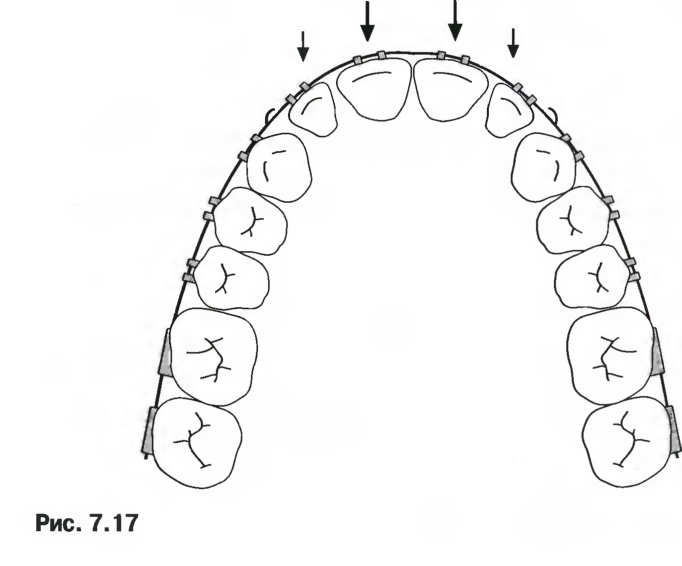
Может понадобиться соответствующее усиление фиксации с помощью верхней небной дуги, наложение внеротовой тяги в ночное время или эластичных тяг II класса. Типичная механика лечения схематически представлена на рис. 7.17 и 7.18, а также на примере пациентки D.O., с. 209.

Рис. 7.17 и 7.18. При наличии промежутков между передними верхними зубами для ретракции резцов и закрытия промежутков можно использовать механику скольжения на стальной прямоугольной дуге сечением 0,019/0,025 дюйма. Крючки на дуге должны быть расположены непосредственно возле брекетов на верхних боковых резцах, чтобы исключить столкновение с брекетами на клыках по мере закрытия промежутка. Фиксацию можно обеспечить с помощью нёбной дуги, внеротовой тяги или эластичных тяг II класса.
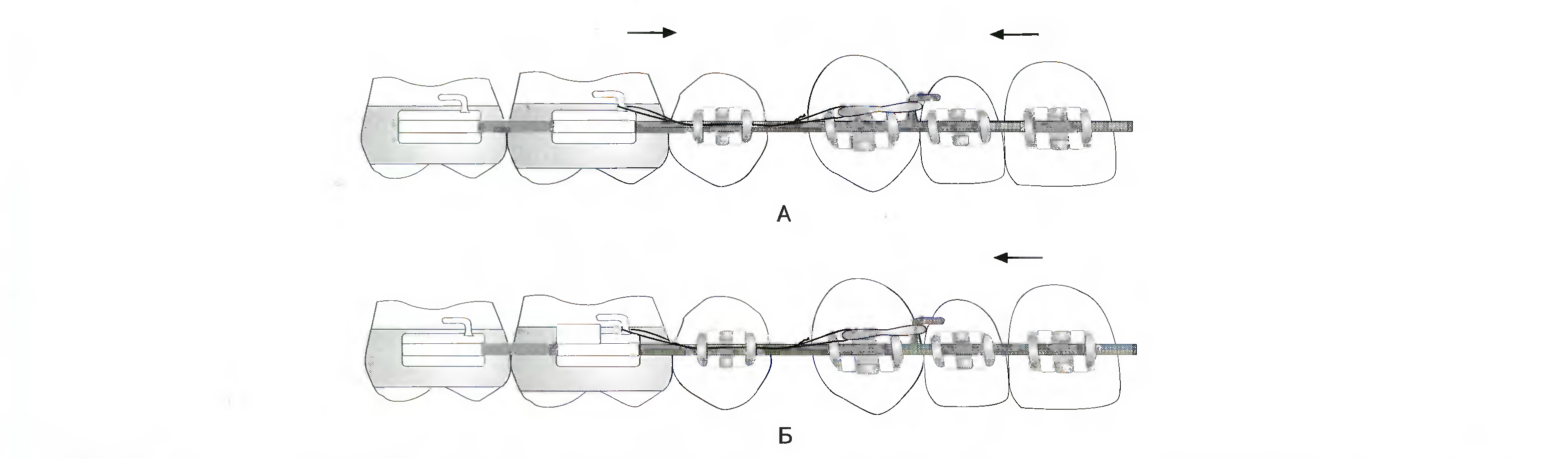
Рис. 7.19. Вид со щёчной стороны схемы механики скольжения после удаления первых верхних премоляров. Без усиления фиксации (А) обычно происходит двустороннее закрытие дуги. При использовании усиления фиксации (В) возможна ретрузия шести передних зубов в доступное пространство и удержание сагиттальной позиции моляров.
Дистальное перемещение верхних резцов после удаления верхних премоляров.
По возможности обычно следует избегать удаления нижних премоляров при лечении аномалий 11/1 класса, ввиду необходимости удержания мезиальной позиции нижних резцов. Поэтому только некоторые случаи.
II класса лечат с экстракцией четырёх премоляров. Если все же требуется их удаление, то часто целесообразна экстракция первых верхних премоляров и вторых нижних премоляров, что способствует механике лечения. Некоторые из подобных аномалий можно также лечить после удаления двух верхних премоляров (пациентка L.J., с. 184), окончательно устанавливая моляры во II классе
Для ретракции верхних резцов после экстракции премоляров применяется механика скольжения на типичной стальной прямоугольной дуге. Действие ретракционных сил обеспечивается за счет применения активных связок tieback. Может понадобиться введение небольшого дополнительного торка на стальной прямоугольной дуге на переднем участке, при этом следует избегать применения чрезмерных ретракционных сил. Таким образом можно поддерживать контроль торка верхних резцов во время уменьшения горизонтального прикуса.
Может понадобиться соответствующее усиление фиксации с помощью или верхней нёбной дуги и внеротовой тяги, используемой в ночное время, или же эластичных тяг II класса (рис. 8.12, с. 225) или их комбинации. Предварительно необходимо обеспечить выравнивание нижних зубов, чтобы перекрытие в переднем участке было минимальным, а нижние резцы не препятствовали ретракции. Типичная механика лечения схематически представлена на рис. 7.19 и 7.20, а также показана на примере пациентки L.J., с. 184.
В некоторых случаях аномалии 11/1 класса можно принять решение.
о неэкстракционном лечении зубов, а верхние боковые зубы необходимо переместить в дистальном направлении для обеспечения последующей ретракции верхних резцов в запланированной позиции. При минимальном движении (1-3 мм) ротация первых моляров в основном решает проблему (рис. 7.21). В данной ситуации целесообразно применение внеротовой тяги и скользящих крючков. Однако, если требуется движение на расстояние более 3 мм, то ситуация осложняется как для врача, так и для пациента, независимо от используемой механики лечения.
В этом случае необходима более сложная механика лечения верхних моляров, позволяющая провести дистальное перемещение премоляров при помощи одного из методов, предназначенных для этой цели, обычно с одновременной поддержкой внеротовой тягой. В литературе приводятся примеры
, что этот эффект можно получить, и только в случае с самыми дисциплинированными пациентами удается добиться запланированного перемещения зубов. Типичная механика лечения показана на с. 194 и 195.
Данная методика лечения обычно увеличивает время лечения, при этом не всегда удается добиться запланированных целей. Поэтому в некоторых случаях авторы отказываются от концепции неэкстракционного лечения и рассматривают вопрос об удалении вторых верхних моляров.
Такой подход в значительной степени облегчает механику лечения, и существуют подтверждения
тому, что впоследствии третьи верхние моляры занимают правильную позицию при прорезывании в более, чем 80% подобных случаев (пациентка D.O., с. 215). Если же третьи моляры отсутствуют или неправильно установлены, целесообразно удаление верхних премоляров.
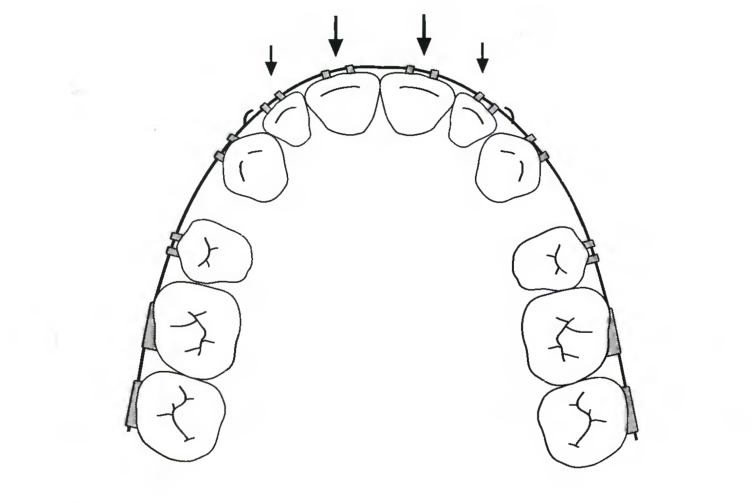
Рис. 7.20. Вид с окклюзионной стороны механики скольжения, применяемой для ретракции верхних резцов после удаления премоляров. Ввиду усиления фиксации внеротовой тягой, нёбной дугой или эластичными тягами II класса возможно удержание позиции верхних моляров и ретрузия в доступное пространство шести передних зубов.
Контроль торка верхних резцов.
В июне 2000 года Fastlight
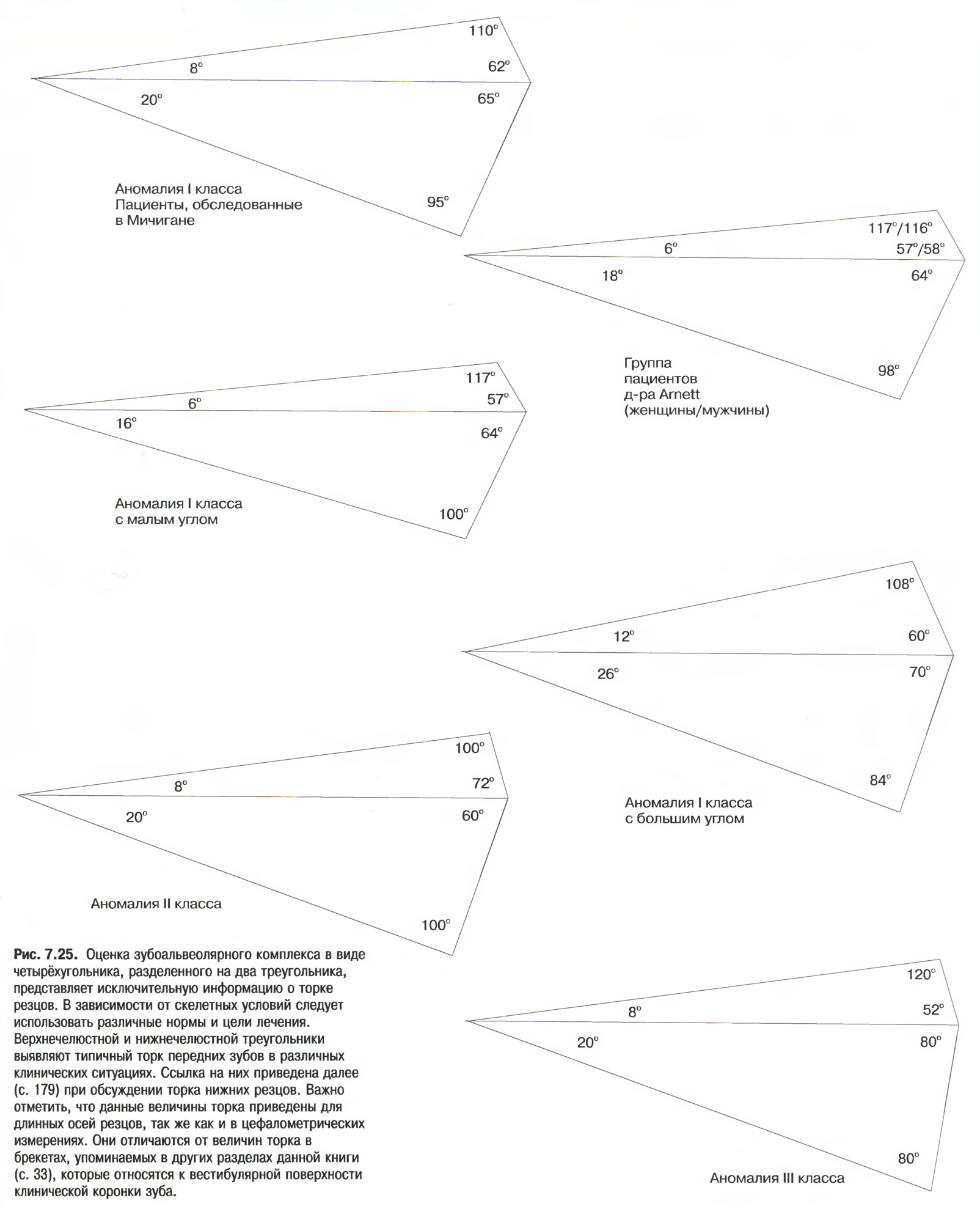
представил на рассмотрение концепцию лицевого четырёхугольника, состоящего из следующих четырёх углов:.
• Угол между верхними резцами и нёбной плоскостью
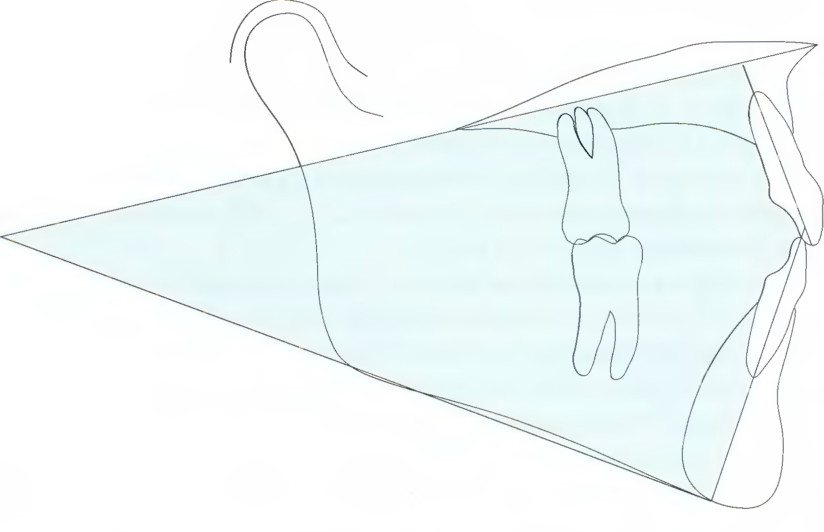
Рис. 7.22. Четырёхугольник Fastlight
• Угол между нижними резцами и мандибулярной плоскостью.
• Межрезцовый угол.
• Угол между нёбной и мандибулярной плоскостями (рис. 7.22)
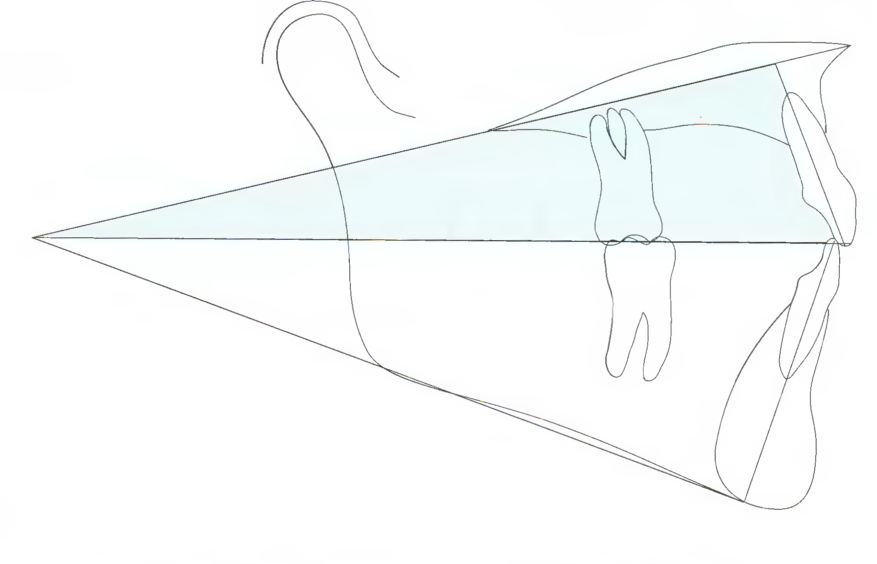
Рис. 7.23. Верхний треугольник четырёхугольника Fastlight
При делении четырёхугольника пополам получаются два треугольника. Верхний треугольник имеет следующие углы:.
• Угол между нёбной и окклюзионной плоскостями.
• Угол между верхними резцами и нёбной плоскостью.
• Угол между верхними резцами и окклюзионной плоскостью
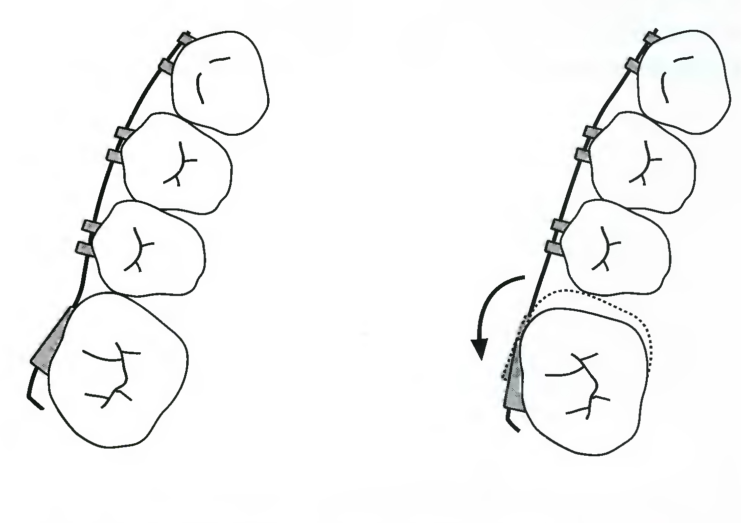
Рис. 7.21. Коррекция ротации первого верхнего моляра позволяет получить благоприятное перемещение кзади его щёчной поверхности на 1-3 мм, способствуя установлению в I классе. Дистальные загибы должны отстоять на 2-3 мм от трубок на молярах во избежание ограничения ротации зубов.
Нижний треугольник имеет следующие углы:.
• Угол между мандибулярной и окклюзионной плоскостями
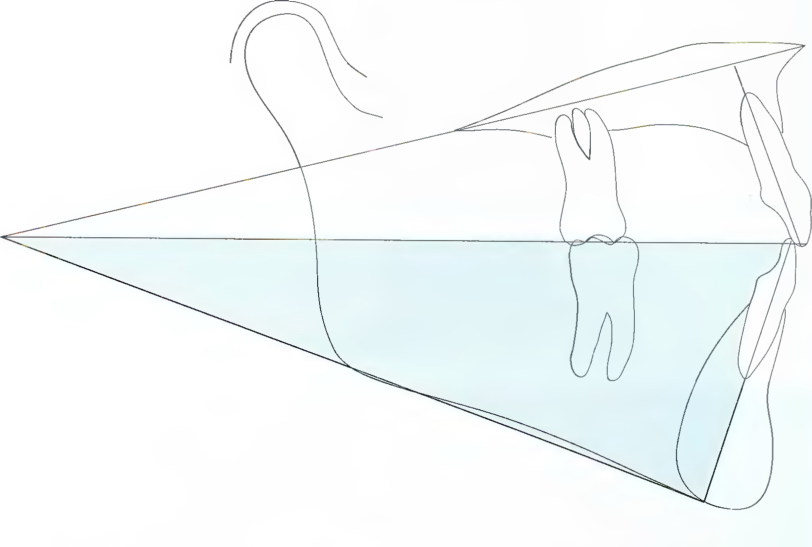
Рис. 7.24. Нижний треугольник четырёхугольника Fastlight
• Угол между нижними резцами и окклюзионной плоскостью.
• Угол между нижними резцами и мандибулярной плоскостью (рис. 7.24).
Такая оценка зубоальвеолярного комплекса является полезной информацией относительно торка резцов и свидетельствует о том, что в зависимости от скелетных структур следует использовать различные нормативные значения (рис. 7.25).
Компенсация торка передних зубов, как правило, необходима при лечении аномалий I класса у пациентов с большим межчелюстным углом и пациентов со скелетными аномалиями II и III класса, если в рамках лечения не планируется хирургическое вмешательство для коррекции скелетных соотношений.
При планировании лечения аномалий II класса врач должен уметь правильно оценить ситуацию и поставить на чаши весов, с одной стороны, желание избежать хирургического вмешательства, и, с другой.
стороны, те неблагоприятные изменения профиля лица, которые могут возникнуть в результате компенсации торка резцов. Какая степень компенсации торка может считаться приемлемой, чтобы лечение не потребовало хирургического вмешательства?.
Торк резцов контролируют с помощью прямоугольных дуг сечением.
0,019/0,025 дюйма в пазах брекетов 0,022/0,028 дюйма. Система МВТ™ разработана с целью сокращения количества необходимых изгибов дуги. Несмотря на это преимущество конструкции брекетов, врач должен понимать, что в случае необходимости следует выполнять дополнительные изгибы на стальной прямоугольной дуге для увеличения или уменьшения торка резцов в соответствии с требованиями у данного пациента (пациент D.O., с. 210).
Вертикальный контроль резцов.
В ортодонтической практике часто возникает необходимость в открытии глубокого прикуса или же закрытии открытого прикуса. Механика лечения для этих случаев была изложена в предыдущем разделе. При попытке добиться нормального прикуса по вертикали ортодонт должен создать образ планируемых результатов лечения относительно степени обнажения резцов к верхней губе, как предложил Arnett. Однако, что касается этой позиции зубов, то у хирурга больше возможностей, чем у ортодонта.

Рис. 7.26 и 7.27. Верхние резцы можно укоротить относительно линии улыбки в том случае, если пациент согласен носить внеротовую тягу с J-крючками. При этом необходимо осторожно провести дополнительный изгиб крючков, адаптируя их к линии щёк.
На начальном этапе лечения аномалий 11/2 класса в процессе выравнивания зубов происходит значительная интрузия верхних резцов по мере применения дуг всё большего сечения. Позднее, на этапе прямоугольной дуги при лечении аномалий 11/2 класса и других, верхние резцы можно незначительно укоротить, выполняя дополнительный изгиб на дуге, или с помощью внеротовой тяги с J-крючками или их комбинации. Верхние резцы можно укоротить относительно линии улыбки, если пациент готов носить внеротовую тягу с J-крючками (пациент М.Р., с. 146), прикреплёнными к специально припаянным крючкам на стальной прямоугольной дуге (рис. 7.26 и 7.27). Механика усиливается, если на верхней дуге дополнительно выполнить изгиб кривой Шпее на 2-3 мм.
Можно также попытаться удлинить верхние резцы относительно линии улыбки следующим образом. Стальную прямоугольную дугу сечением 0,019/0,025 дюйма с кривой анти-Шпее величиной 2-3 мм подвязывают к нижней дуге. На верхнюю зубную дугу накладывают стальную дугу сечением 0,014 дюйма с кривой Шпее величиной 3 мм. Затем можно использовать передние вертикальные эластичные тяги (50 г) для удлинения верхних резцов.
Действие с нижними резцами обычно вызывает больше проблем, чем с верхними. Зачастую бывает весьма сложно разработать механику лечения, которая обеспечила бы оптимальную позицию нижних резцов относительно запланированной позиции верхних резцов. В случае пациентов, у которых продолжается процесс роста, также весьма затруднительно прогнозировать будущие изменения с достаточной точностью ввиду изменения направления и степени роста нижней челюсти. Несмотря на это, возможно использовать логический и систематизированный способ для получения планируемой позиции нижних резцов, как указано во втором этапе планирования лечения (с. 166).
Контроль сагиттальной позиции нижних резцов
При лечении аномалий II класса задача обычно заключается в перемещении нижних резцов кпереди с целью адаптации их к запланированной позиции верхних резцов, указанной в первом этапе планирования лечения. Это касается как лечения аномалий 11/1 класса, так и второго этапа лечения аномалий II/2 класса, после начального выравнивания верхней дуги при её переходе в аномалию 11/1 класса.
В механике ортодонтического лечения сагиттальную позицию нижних резцов относительно верхних резцов можно изменить тремя способами:.
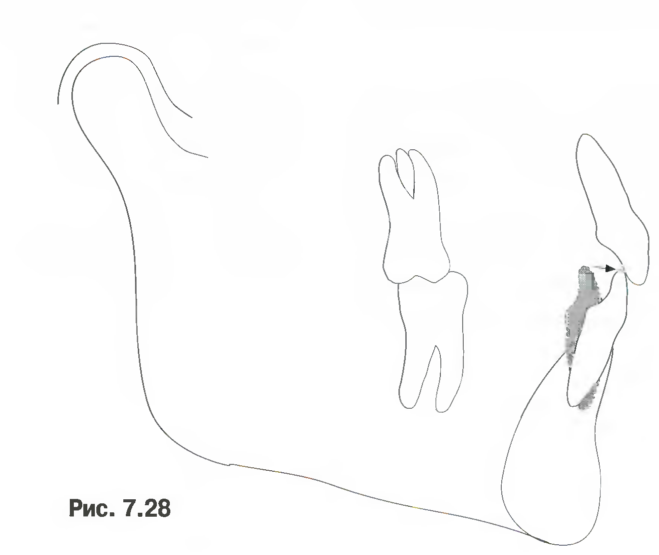
1.
Перемещение нижних резцов в кости нижней челюсти (рис. 7.28).
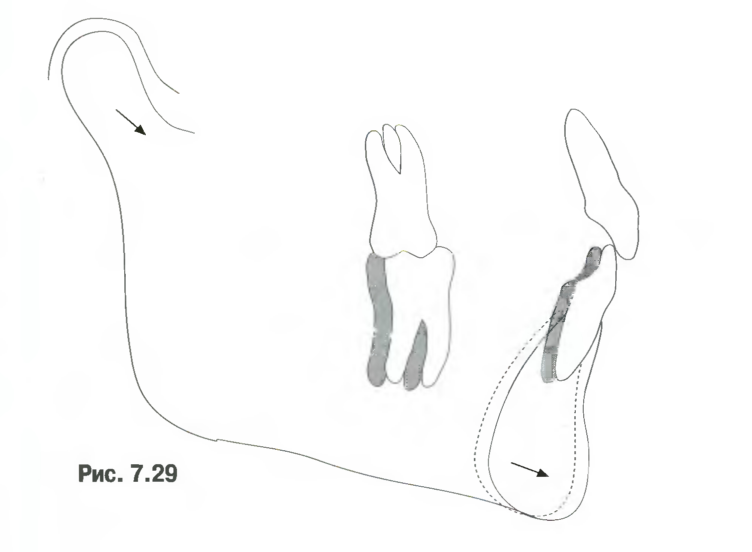
2.
Изменение длины нижней челюсти (рис. 7.29).
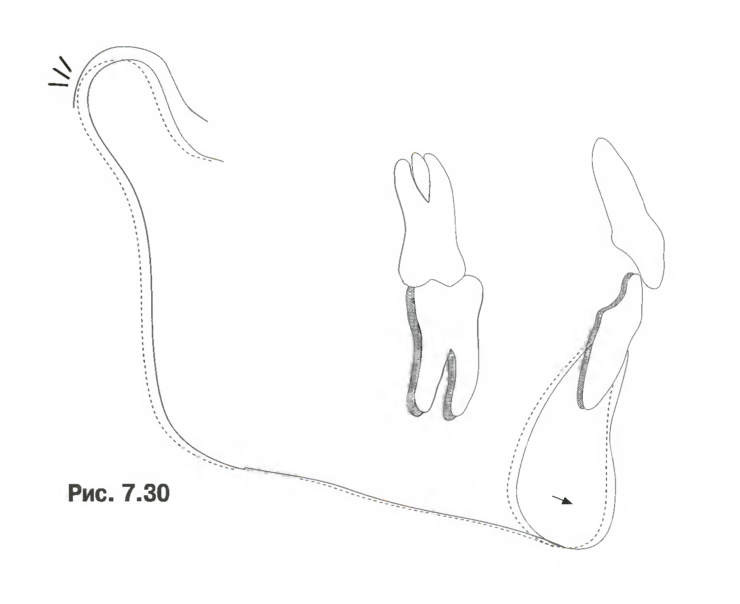
3.
Изменение сагиттальной позиции нижней челюсти в результате изменения позиции мыщелковых отростков нижней челюсти в суставных ямках (рис. 7.30).
Перемещение нижних резцов в кости нижней челюсти.
Диапазон ортодонтического движения нижних резцов в пределах кости нижней челюсти весьма ограничен. Мезиальное корпусное перемещение этих зубов обычно невозможно вследствие анатомического строения кости на участке нижних резцов (рис. 7.31). Поэтому любое мезиальное движение нижних резцов является, главным образом, результатом изменения торка (рис. 7.32). Предел данного наклона кпереди составляет 100° по отношению к мандибулярной плоскости, как в нижнечелюстном треугольнике аномалии II класса (с. 176). В случае превышения этого установленного предела возникает риск нестабильности полученных результатов, ухудшения эстетического вида или заболеваний дёсен.
Наклон нижних резцов кпереди с их исходной позиции обычно необходимо выполнить при лечении аномалий И/2 класса и многих аномалий 11/1 класса, связанных с привычкой сосать указательный палец, когда, как правило, нижние резцы типично наклонены кзади.
В таких случаях общепринято перемещать нижние резцы в мезиальном направлении. При лечении аномалий 11/1 класса и скелетных аномалий.
II класса все чаще стали применять наклон нижних резцов под углом, превышающим 95° к мандибулярной плоскости и на расстоянии +2 мм до линии АРо. Сторонники традиционного подхода к данной проблеме возражали против такой методики из-за риска рецидивов аномалий и рецессии десны. Однако на практике не наблюдалось ни рецессии.
десны, ни поражений пародонта
, а возможные рецидивы аномалии можно ограничить, используя постоянные ретенционные аппараты.
Поэтому умеренный наклон нижних резцов кпереди можно использовать для получения их удовлетворительного контакта с запланированной позицией верхних резцов. Незначительный наклон нижних резцов кпереди может быть приемлемым при лечении аномалий 11/1 класса с умеренной скелетной аномалией II класса. Таким образом, можно избежать чрезмерной ретракции верхних резцов с последующей потерей вогнутости верхней губы (вызывающей ухудшение эстетики профиля лица).
При лечении аномалий II класса в большинстве случаев разумный предел наклона нижних резцов к мандибулярной плоскости составляет 100°. Во многих случаях аномалии II класса нижние резцы можно наклонить кпереди.
Геометрически, каждые 2,5° наклона кпереди перемещают режущие края нижних резцов на 1 мм (создавая 2 мм места на каждые 2,5° наклона кпереди). Следовательно, благодаря получению места при лечении аномалий II класса, обычно отпадает необходимость в удалении нижних премоляров.
Торк -6° для нижних резцов в системе МВТ™ помогает предотвратить чрезмерный наклон нижних резцов кпереди. Поэтому при надлежащем выравнивании нижней зубной дуги стальную прямоугольную дугу сечением 0,019/0,025 дюйма можно часто использовать для усиления эластичных тяг II класса при ретракции верхних резцов, если это необходимо по показаниям.
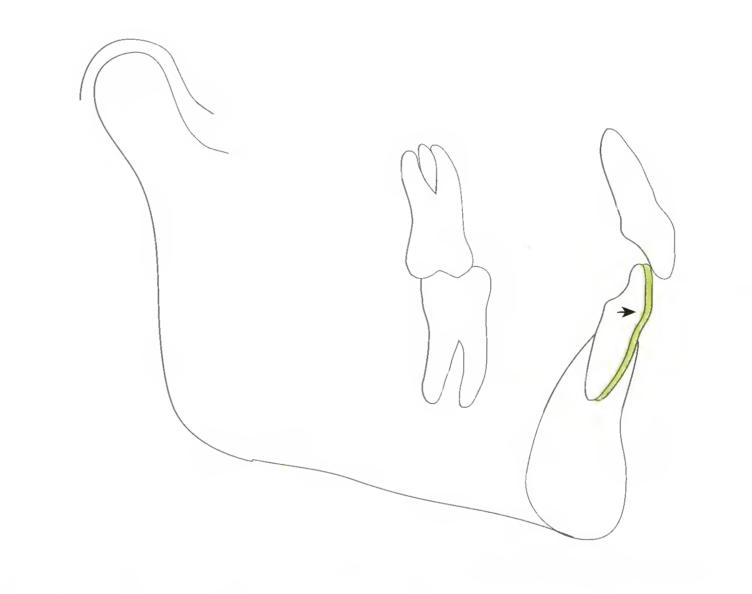
Рис. 7.31. Диапазон ортодонтического движения нижних резцов на участке кости нижней челюсти ограничен
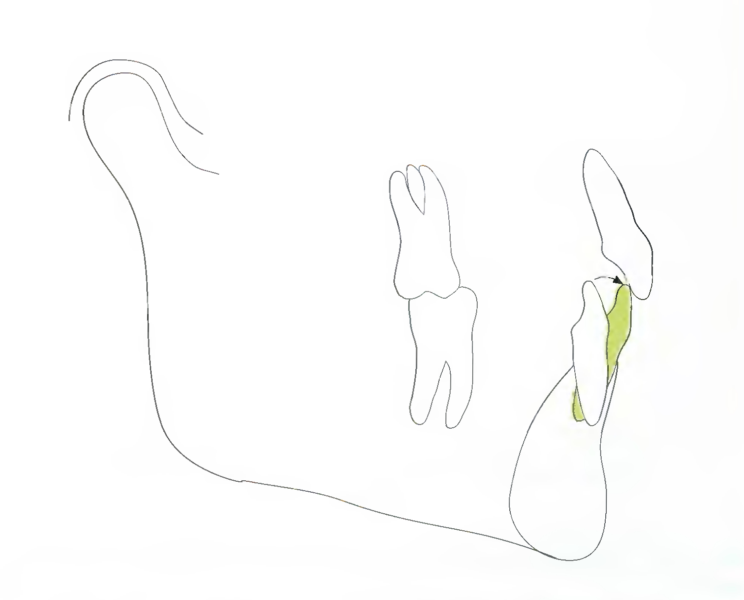
Рис. 7.32. Мезиальное движение нижних резцов в результате их наклона кпереди с изменением торка
Мезиальное движение нижних резцов относительно запланированной позиции верхних резцов можно увеличить, если произойдут благоприятные изменения длины нижней челюсти, и мезиальное перемещение точки В. Это в значительной степени способствует механике лечения, улучшая в большинстве случаев эстетику профиля лица. Кроме того, если точка В в ходе лечения переместится кпереди, потребуется меньший наклон нижних резцов кпереди.
Поэтому увеличение длины нижней челюсти требуется при лечении большинства случаев II класса, однако и дальше сомнительно, существуют ли какие-либо методики, которые может использовать врач-ортодонт для достижения этого. Ввиду того, что тема весьма обширная, её можно вкратце изложить в нижеприведённых пунктах.
Рост нижней челюсти.
На этапе планирования лечения у растущих пациентов необходимо поставить обоснованный прогноз величины и направления роста нижней челюсти, и как следствие - изменение позиции точки В. В целом, у пациентов с малым углом наблюдаются более благоприятные изменения позиции точки В, чем у пациентов со средним или большим углом (рис. 7.33). Более благоприятные изменения роста наблюдаются на поздних этапах развития у растущих мальчиков сравнительно с девочками.

Рис. 7.33. На этапе планирования лечения растущего пациента необходимо поставить обоснованный прогноз величины и направления роста нижней челюсти.
Влияние на изменение позиции нижней челюсти с помощью функциональных аппаратов.
Применение функциональных аппаратов в период сменного прикуса у пациентов подросткового возраста часто дает положительные результаты при лечении аномалий II класса с последующим улучшением эстетики профиля лица. Причина таких благоприятных изменений заключается в том, что функциональные аппараты способны вызвать зубные и скелетные изменения. С их помощью можно осуществить наклон нижних резцов кпереди, верхних резцов - кзади, благоприятно модифицировать рост нижней челюсти и ограничивать рост верхней челюсти.
В течение прошлых десятилетий проводились дискуссии и научные исследования, направленные на выяснение того, способны ли функциональные аппараты увеличивать окончательную длину нижней челюсти по сравнению с её длиной при естественном росте без применения аппаратов. Исследовать эту проблему весьма сложно, и в настоящее время данные научных исследований не подтверждают возможности модификации степени роста нижней челюсти при использовании этих аппаратов.
Несмотря на это, многие ортодонты полагают, что применение функциональных аппаратов целесообразно при лечении аномалий 11/1 класса, поскольку они вызывают значительные, быстрые и полезные изменения (пациентка T.S., с. 198), и могут сократить этап последующего лечения несъёмным аппаратом.
В 1998 году Pancherz и соавторы
проанализировали 98 клинических случаев 11/1 класса, лечённых с помощью аппарата Herbst, с целью оценки «эффективного роста мыщелковых отростков». Данный термин использовали для описания суммарного эффекта ремоделирования мыщелковых отростков, суставных ямок и изменений позиции мыщелковых отростков. У пациентов с авторотацией нижней челюсти кпереди они обнаружили относительно большое изменение позиции подбородка кпереди, а у пациентов с авторотацией нижней челюсти кзади - относительно большое изменение этой позиции кзади.
Если для лечения пациента требуется применение функционального аппарата в практике, то его целесообразно применять на позднем этапе сменного прикуса. В это время возможен интенсивный рост, что позволяет непосредственно перейти к этапу применения несъёмных аппаратов сразу же после завершения этапа использования функционального аппарата. При применении функционального аппарата на раннем этапе сменного прикуса могут возникать трудности на этапе ретенции перед установкой несъёмного аппарата.
Некоторые эффекты функциональных аппаратов могут возрастать при применении эластичных тяг II класса в случае применения несъёмных аппаратов на обеих челюстях. Например, «функциональный эффект» можно часто наблюдать при использовании эластичных тяг II класса на втором этапе лечения аномалий И/2 класса у растущих пациентов.
В немногих случаях, когда нижняя челюсть находится в дистальной позиции в начале лечения, можно ожидать, что мыщелковые отростки в ходе лечения переместятся мезиально в центральную позицию. Например, при лечении некоторых аномалий II/2 класса имеется возможность незначительного мезиального перемещения точки В после перехода данной аномалии в 11/1 класс (рис. 7.34), хотя это трудно подтвердить данными исследований (пациент D.O., с. 212).
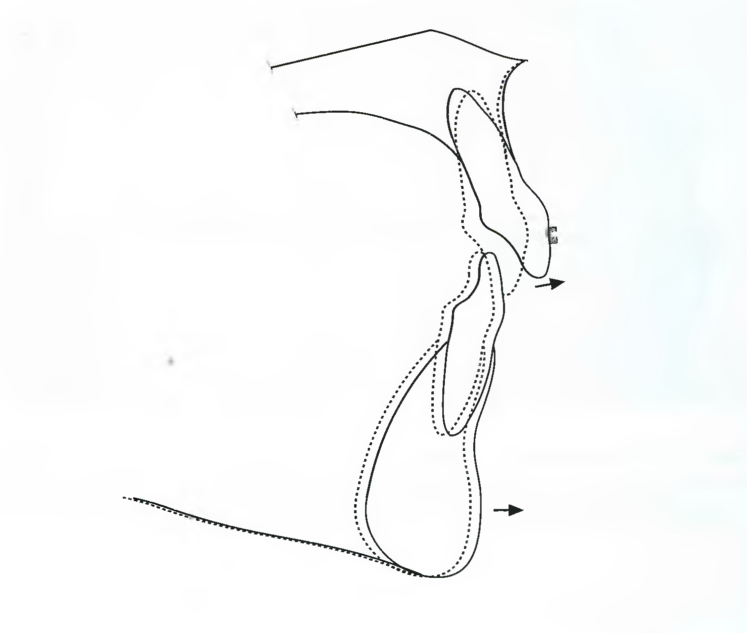
Рис. 7.34. На начальных этапах лечения некоторых аномалий II класса имеется возможность благоприятного мезиального перемещения точки В.
Ортопедический вертикальный контроль верхней челюсти.
Хотя такой контроль рассматривается как метод достижения мезиального перемещения точки В, имеется немного подтверждений эффективности этой ортодонтической процедуры. Весьма трудно добиться вертикального контроля верхней челюсти с помощью ортодонтических методов.
Неблагоприятные изменения позиции мыщелковых отростков нижней челюсти, вызывающие уменьшение её длины.
В некоторых случаях может происходить значительное укорочение нижней челюсти вследствие изменений на участках её мыщелковых отростков (рис. 7.35). Иногда это происходит в результате идиопати-ческой резорбции мыщелковых отростков. Такие явления, к счастью, встречаются не часто, но они могут привести к неблагоприятному.
перемещению точки В книзу и кзади под воздействием изменений на участке мыщелковых отростков. Такие аномалии наблюдаются преимущественно у женщин
(рис. 7.36).
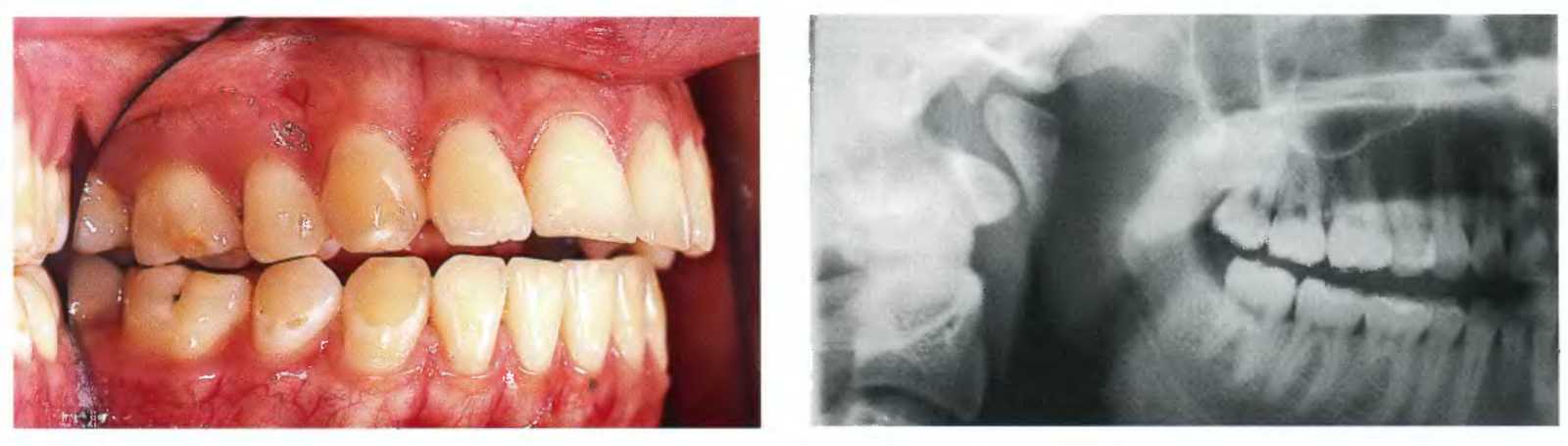
Рис. 7.35. Идиопатическая резорбция мыщелковых отростков наблюдается преимущественно у женщин. Природа такого явления не изучена, но оно встречается не часто. Резорбция может быть односторонней. Она вызывает укорочение длины нижней челюсти, что, в свою очередь, приводит к увеличению прикуса по сагиттали и переднего открытого прикуса.
Рис. 7.36. Идиопатическая резорбция мыщелковых отростков встречается не часто. Она плохо поддается лечению и может привести к неблагоприятному перемещению точки В книзу и кзади в ходе ортодонтического лечения или после его завершения.
На начальном этапе выравнивания и перемещения зубов при лечении некоторых аномалий 11/1 класса мыщелковые огростки могут переместиться в дистальном направлении, приводя к значительным и неблагоприятным изменениям позиции точки В. Это происходит в тех случаях, когда центральная окклюзия и центральное соотношение не совпадают в начале лечения (рис. 7.37). Roth
предлагал раннее использование акриловых шин для идентификации таких пациентов и определение истинной позиции нижней челюсти перед началом лечения.
Рис. 7.37. Если центральная окклюзия и центральное соотношение не совпадают в начале лечения, то мыщелковые отростки обычно перемещаются в дистальном направлении на этапе выравнивания и перемещения зубов. В результате происходят значительные и неблагоприятные изменения позиции точки В.