К наиболее важным показателям, подлежащим оценке с помощью контрольных и конечных цефалометрических рентгенограмм относятся профиль мягких тканей, сагиттальная позиция резцов, торк резцов, изменения плоскости нижней челюсти пациента, степень вертикального роста челюсти пациента или его ограничение, а также успешность результатов коррекции горизонтальных, скелетных и зубоальвеолярных элементов. При оценке используется метод наложения контрольных и конечных снимков на начальные цефалометрические рентгенограммы для точного определения изменений, произошедших в результате ортодонтического лечения.
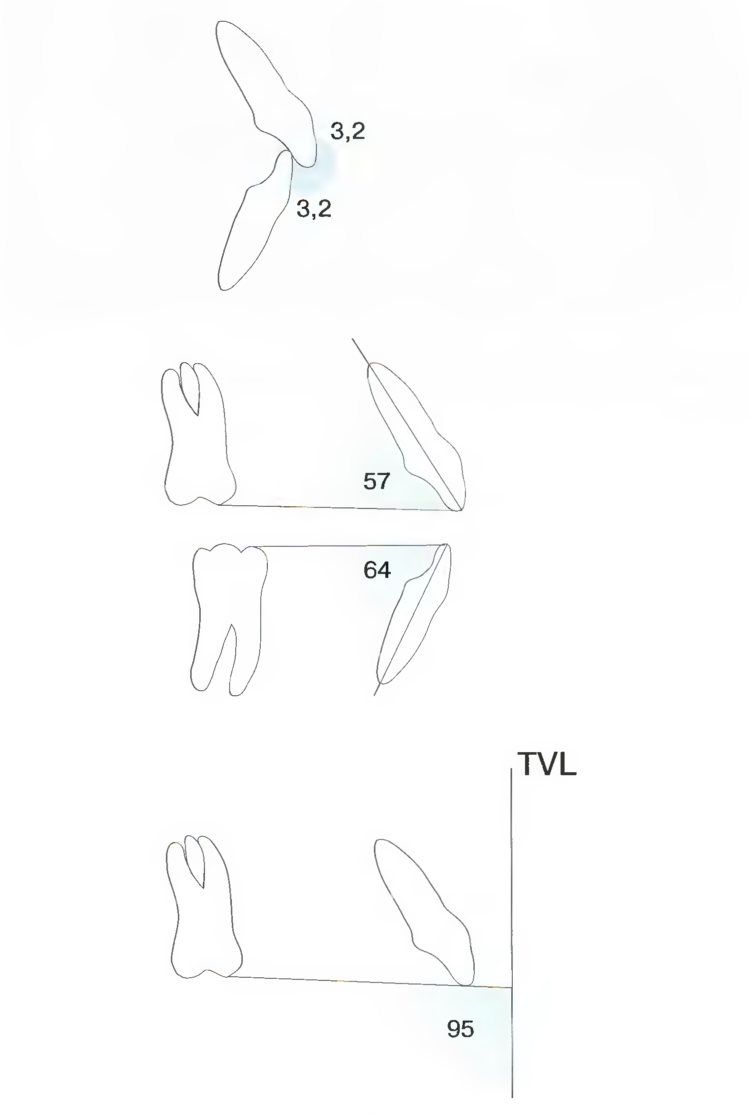
Рис. 10.19. На заключительных этапах лечения можно использовать анализ по Arnett для оценки профиля лица, зубоальвеолярных и скелетных структур. Обычно врач в случае необходимости может достаточно эффективно откорректировать торк резцов и горизонтальный/вертикальный прикус, но ему едва ли удастся воздействовать на позицию максиллярной окклюзионной плоскости относительно TVL (истинной вертикальной линии).

Если планирование лечения осуществлялось на основе анализа по Arnett
(с. 163), профиль лица и пять зубоальвеолярных и скелетных структур можно оценить на заключительных этапах лечения до снятия аппарата (рис. 10.19). В основе анализа по Arnett
лежат следующие стандартные нормы зубоальвеолярных и скелетных структур:
женщины | мужчины | |
• МхОР | 95,6+1,8 | 95,0±1,4 |
• Мх1 - МхОР | 56,8±2,5 | 57,8±3,0 |
• Md1 - MdOP | 64,3+3,2 | 64,0±4,0 |
• Горизонтальный прикус | 3,2±0,4 | 3,2+0,6 |
• Вертикальный прикус | 3,2±0,7 | 3,2±0,7 |
Прямоугольные стальные рабочие дуги требуются для коррекции прикуса по вертикали, сагиттальной коррекции и закрытия промежутков, однако показания к их применению для стабилизации позиции зубов на заключительных этапах лечения ограничены. Поэтому на данном этапе используют гораздо более слабые дуги. Обычно круглые термоактивируемые никелево-титановые дуги диаметром 0,014 или 0,016 дюйма используют на нижней зубной дуге, согласованной с ИФД пациента. На верхней дуге, на участке между боковыми резцами, можно ввести круглую секционную дугу диаметром 0,014 дюйма. Эти дуги можно применять параллельно с использованием вертикальных треугольных эластичных тяг на участках, требующих стабилизации. Чем точнее позиционированы брекеты, тем меньше необходимость в применении эластичных тяг в таком случае. На этапе стабилизации целесообразно оставлять все кольца и брекеты с тем, чтобы можно было откорригировать нежелательные изменения. Такой подход к организации лечения позволяет осуществить перемещение отдельных зубов в их конечную позицию до снятия аппарата. На этапе стабилизации наблюдение за пациентами осуществляется с интервалом приблизительно в 2 недели. В первые две недели эластичные тяги рекомендуется носить постоянно, в последующие 2 недели - только в ночное время, если процесс стабилизации протекает нормально. Затем можно планировать снятие аппарата.