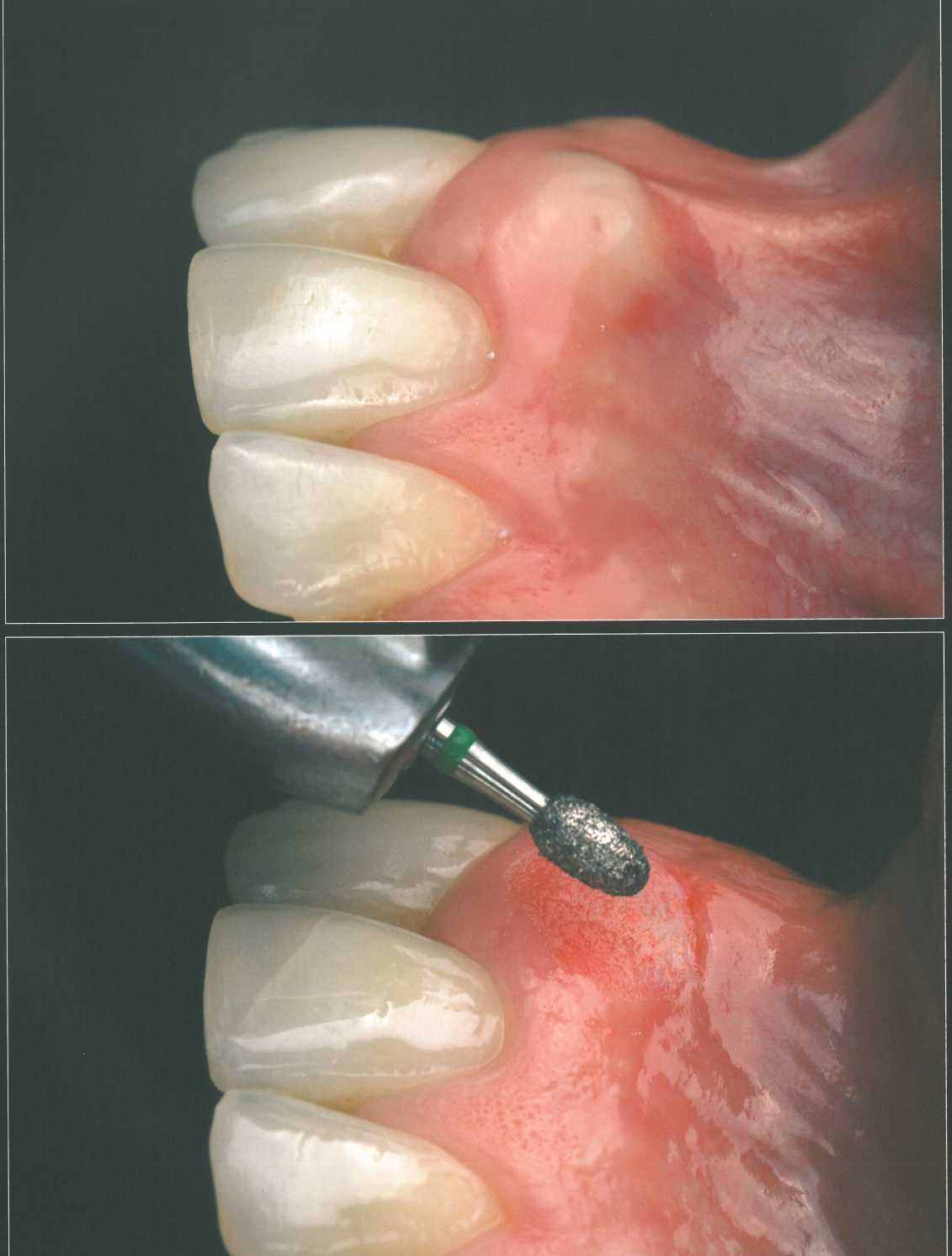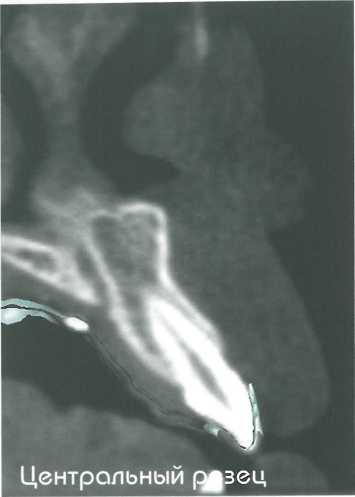
Толщина мягких тканей в области нёба
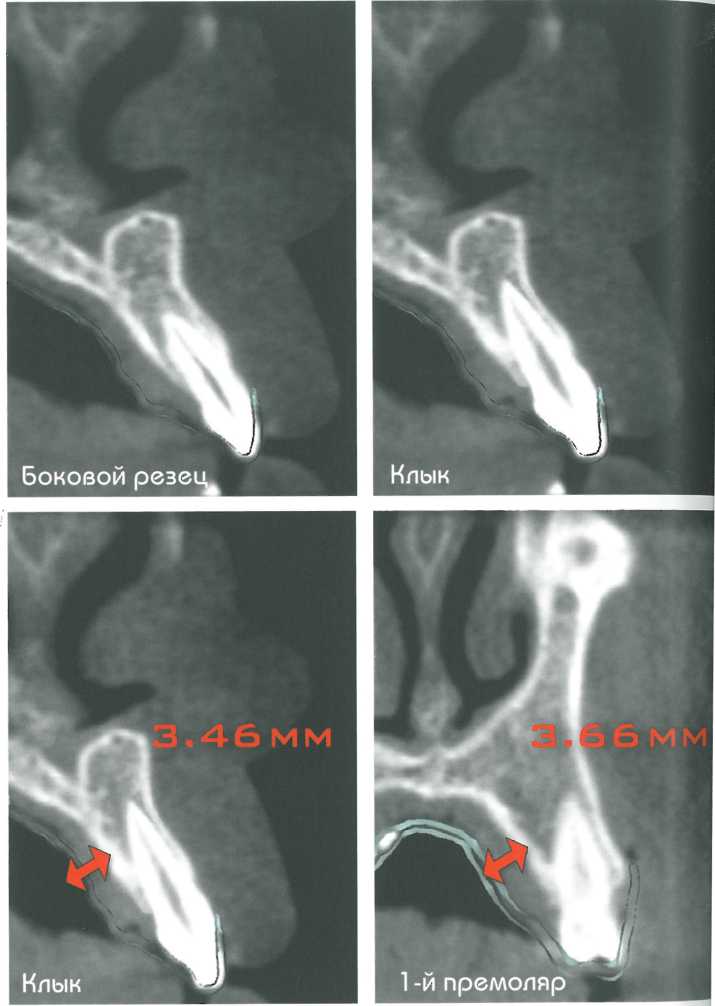
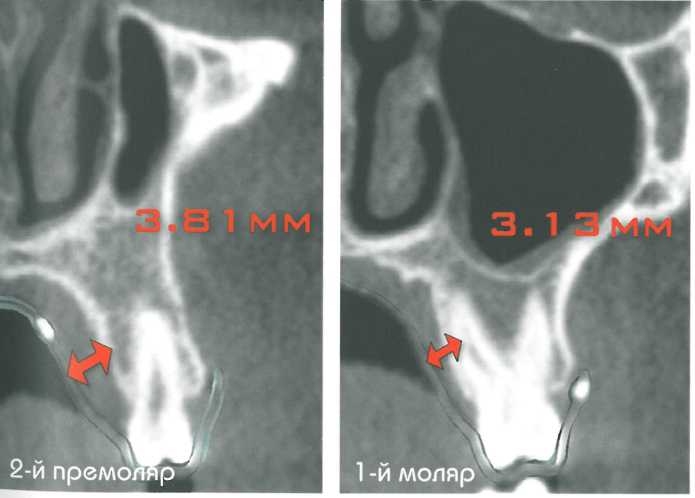
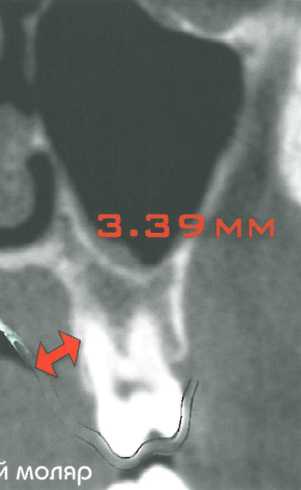
Средняя толщина мягких тканей нёба различна в разных участках, что представлено на срезах КТ. На размеры трансплантата могут влиять анатомические особенности нёба, фенотип и пол пациента, а также конфигурация альвеолярного отростка. Обычно наиболее толстый слой мягких тканей отмечается в проекции второго премоляра, в то время как в проекции первого моляра слой десны наиболее тонкий из-за выступающего нёбного корня этого зуба. Дистальнее первого моляра слой мягких тканей снова увеличивается.
Одним из основных ограничений при получении нёбного трансплантата является большая нёбная артерия, которая обычно локализуется между вторым и третьим молярами примерно на 14 мм нёбно относительно цементно-эмалевого соединения этих зубов. Однако это расстояние сильно варьируется у разных пациентов.
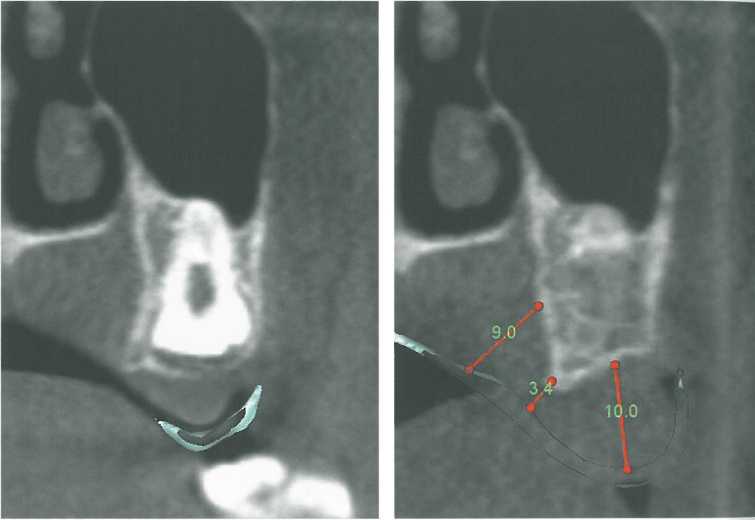
Толщина мягких тканей в области бугра верхней челюсти.
Как отмечалось выше, субэпителиальные СИ из области бугров верхней челюсти характеризуются определенными преимуществами, прежде всего относительно большей плотностью соединительной ткани. Поскольку долгосрочный успех трансплантации зависит не столько от количества, сколько от качества СТТ, донорскими зонами все чаще служат бугры верхней челюсти и ретромолярные области нижней челюсти.
Эти участки особенно удобны после удаления третьих моляров (не раньше чем через 6 месяцев после экстракции). При этом дискомфорт и риск послеоперационных осложнений при получении СТТ в указанных областях значительно ниже по сравнению с нёбом. Нужно отметить, что при получении СТТ из области бугра верхней челюсти трансплантат оказывается слишком большим, что затрудняет его фиксацию в принимающем ложе. Кроме того, дистальная локализация бугров и ретромолярных подушек затрудняет доступ, что требует от хирурга высоких мануальных навыков.
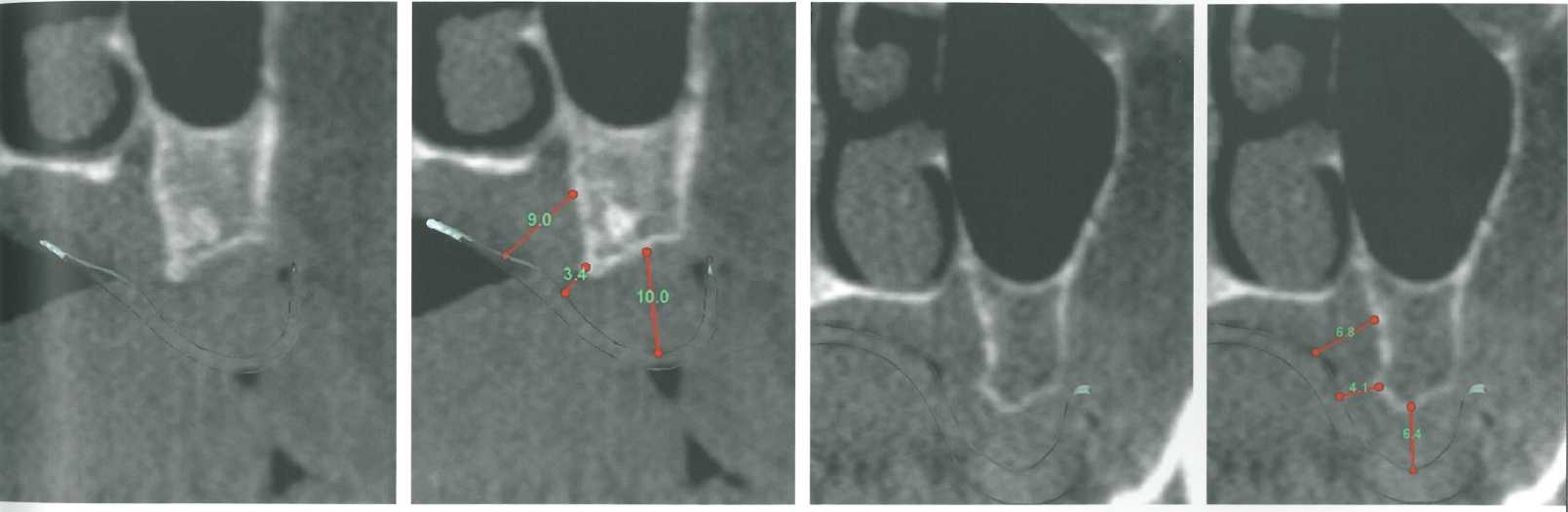
Получение СТТ в области ретромолярных треугольников нижней челюсти и бугров верхней челюсти связано с определенными техническими сложностями для хирурга. Прежде всего это связано с довольно большим объемом мягких тканей в этих донорских участках, необычной топографией подлежащей кости и, в случае с ретромолярной областью, относительно большой толщиной слоя жировой и железистой тканей. Интересно отметить, что на фоне непрекра-щающегося совершенствования пародонтологических хирургических вмешательств методики получения трансплантатов из указанных донорских областей не претерпели значительных изменений. Гингивэктомия при гиперплазии десны давно проводится при самых разных аномальных состояниях. Методика иссечения дистального клина представляет собой модификацию простой гингивэкто-мии и позволяет избежать недостатков последней с учетом труднодоступности и недостаточной визуализации. Кроме того, традиционная гингивэктомия не дает возможности устранить деформацию подлежащей кости и обеспечить доступ к дистальной бифуркации моляров верхней челюсти. В качестве способа получения субэпителиального СТТ иссечение дистального клина в области бугров верхней челюсти и ретромолярных треугольников нижней челюсти имеет ряд гистологических и морфологических преимуществ.
Преимущества методики иссечения дистального клина.
• Минимальная травма, быстрое заживление, меньшие боль и дискомфорт в послеоперационном периоде (по сравнению с нёбом).
• Сохранение прикрепленной десны, заживление первичным натяжением (снижает дискомфорт в послеоперационном периоде).
• Заживление без образования избыточного массива мягких тканей, что особенно важно для ретромолярной области.
К немногим ограничениям обсуждаемой манипуляции относятся сложность доступа и прилегающие анатомические структуры (например, восходящая часть ветви, венечный отросток, наружный косой гребень нижней челюсти).
Кроме того, работа в дистальных отделах челюстей требует дополнительного освещения.
Форма дистального клина.
• Треугольная.
• Прямоугольная, параллельная или Н-образная.
• Линейная или на ножке.
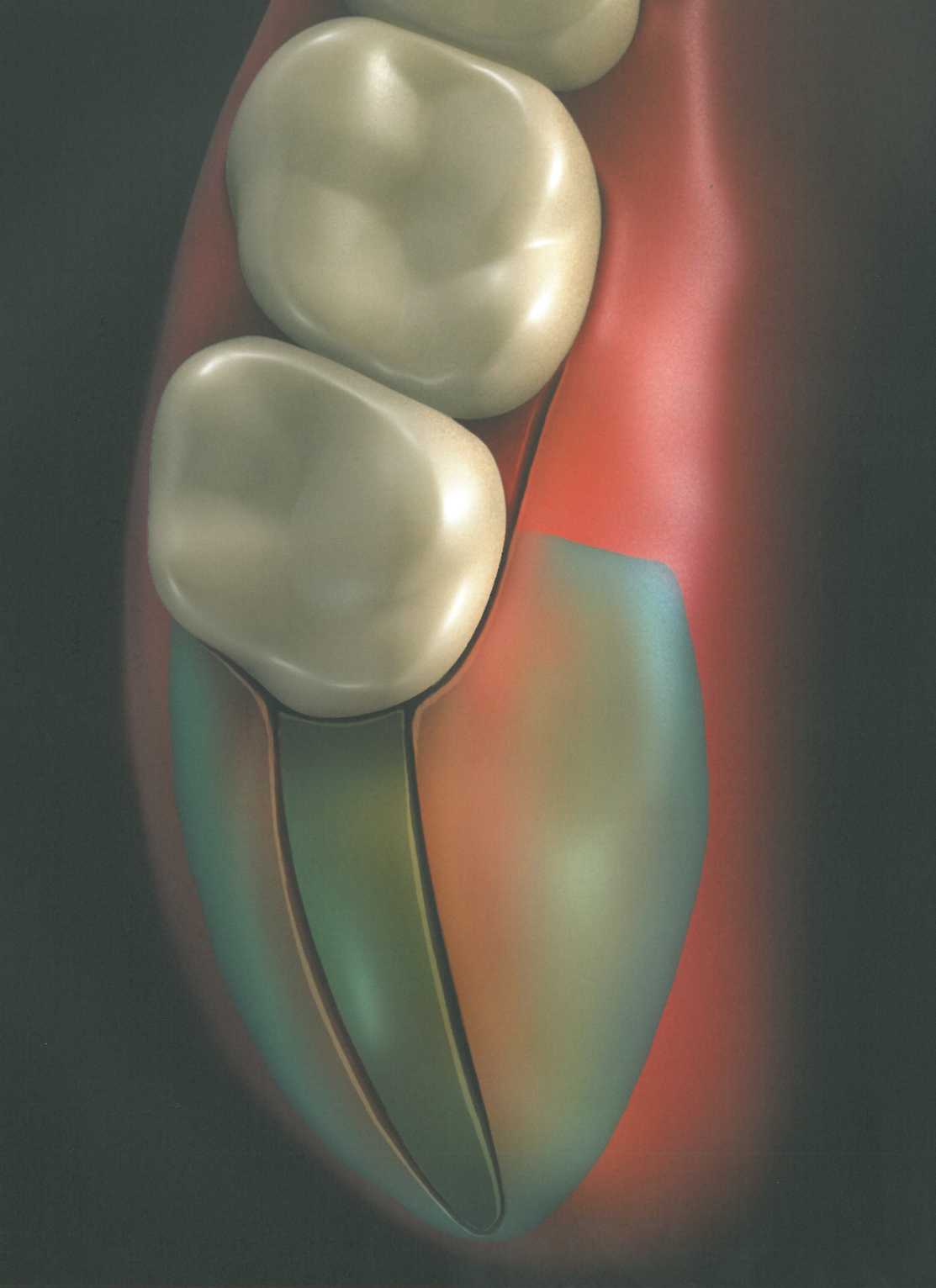
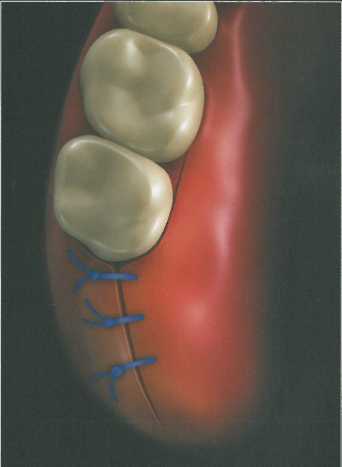
Треугольный дистальный клин.
Треугольная форма дистального клина используется при наличии достаточно широкой зоны кератинизи-рованной прикрепленной десны. Эта форма удобна при относительно небольшом бугре верхней челюсти. Треугольный разрез дистальнее последнего моляра выполняют лезвием № 12 или № 15С, после чего треугольный участок мягких тканей иссекают с помощью кюреты, скребка или пародонтологиче-ского ножа. Затем стенки по краям клиновидного иссечения истончают изнутри скальпелем, чтобы обеспечить лучшую адаптацию лоскутов к подлежащей кости. На схеме изображены вспомогательные разрезы для иссечения вторичных лоскутов и обнажения костной поверхности. Мягкие ткани отслаивают распатором. Иногда требуется провести небольшие послабляющие разрезы у вершины основного разреза для ослабления натяжения тканей. Края раны точно сопоставляют и ушивают простыми узловыми швами.
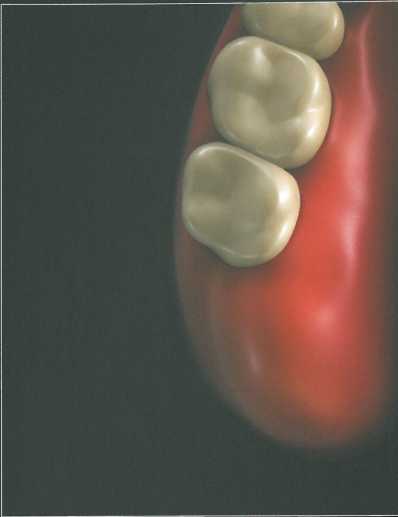
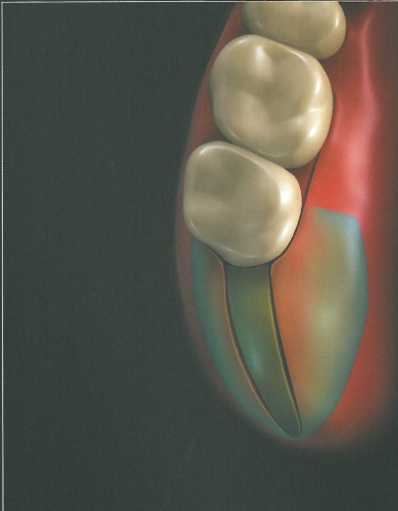
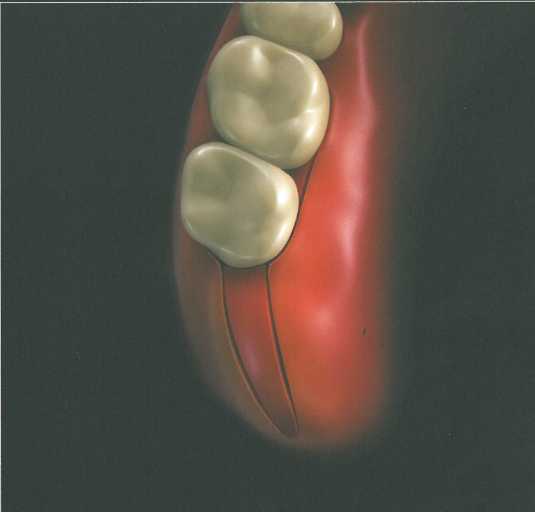
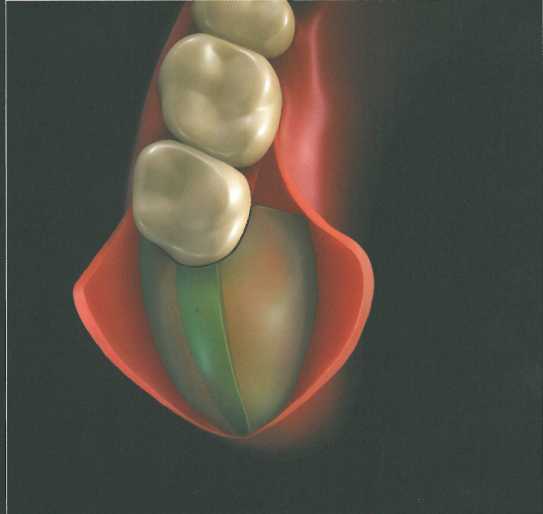
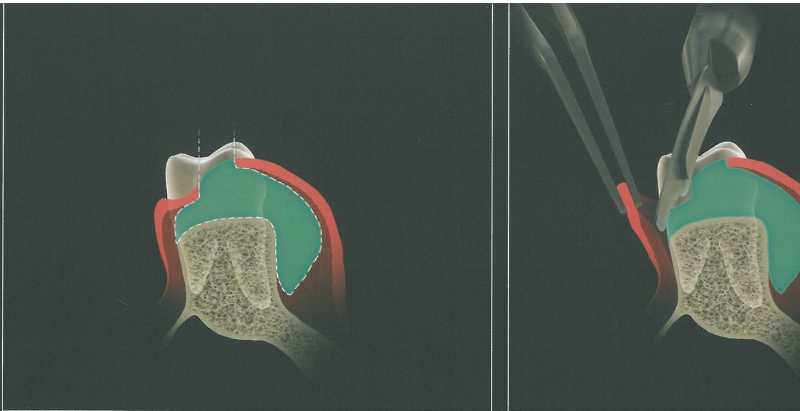
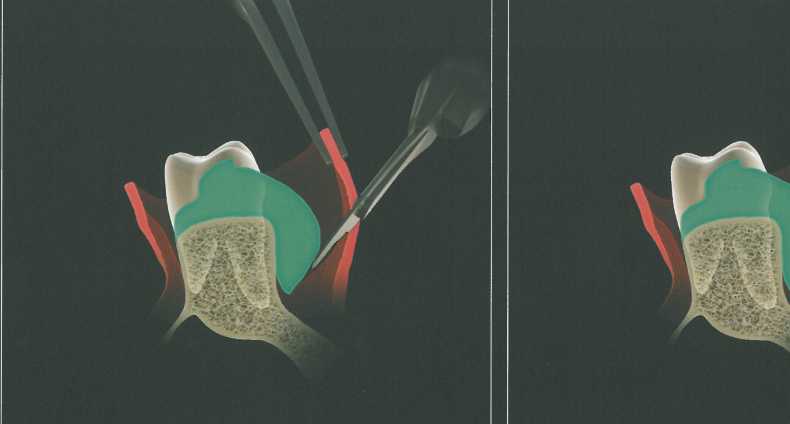
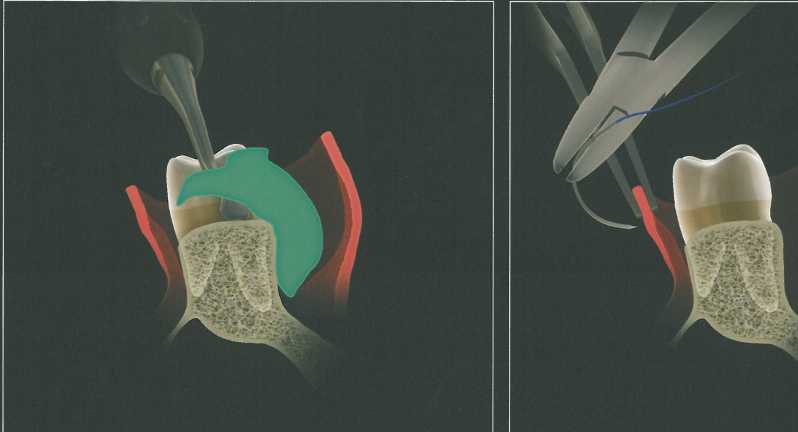
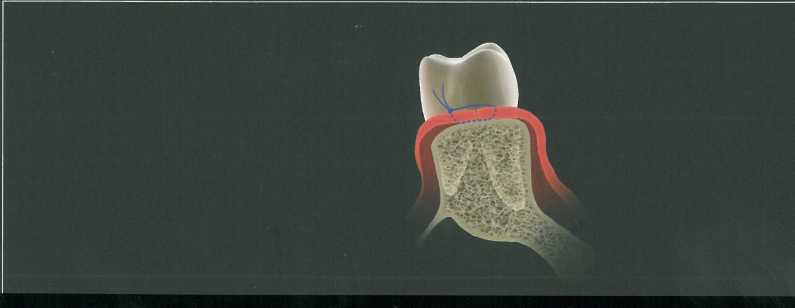
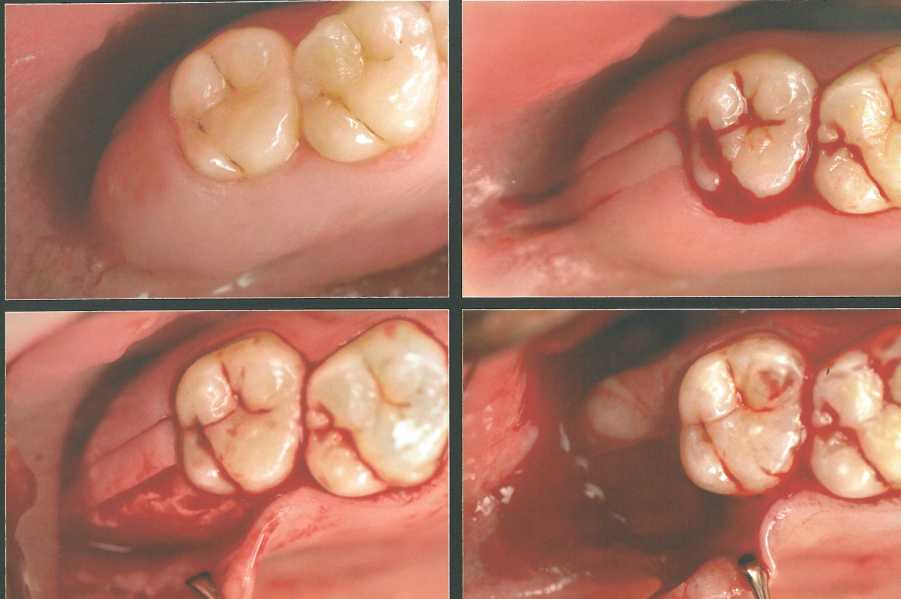
Прямоугольный или параллельный дистальный клин.
Такая форма клина позволяет получить довольно большой объем ке-ратинизированного трансплантата и в то же время добиться плотного сопоставления краев раны в донорской области. Кроме того, эта методика обеспечивает лучший доступ к подлежащей кости и дистальной бифуркации последнего моляра (при необходимости). Прямоугольный дистальный клин показан при наличии достаточно протяженной и большой области бугров верхней челюсти.
На первом этапе лезвием № 12 выполняют два параллельных скошенных разреза для истончения лоскутов. Разрезы начинают от крылочелюстной вырезки и проводят до зуба. Потом в участке адентии выполняют два послабляющих разреза: один направлен вестибулярно, а второй - нёбно.
После этого распатором отслаивают вестибулярный и язычный (или нёбный) лоскуты. Дистальный клин отделяют от подлежащей кости па-родонтологическим ножом Киркланда или Орбана. Затем края лоскутов истончают для достижения плотной адаптации краев раны, которую ушивают простыми узловыми швами.
Исс0Ч0ниб дистального клина в области бугра ворхной чолюсти
Модифицированный параллельный дистальный клин.
Данная методика позволяет получить максимально возможный объем трансплантата в области бугра верхней челюсти. Нужно отметить, что максимальное количество мягких тканей располагается с нёбной стороны бугра. Таким образом, модифицированная методика иссечения параллельного дистального клина показана при необходимости получения как можно большего объема трансплантата и, соответственно, при наличии достаточно больших бугров верхней челюсти.
Сначала лезвием № 12 пооволят два паоаллельных разреза от наиболее дистальной части бугра (крылочелюстной вырезки) к дистальной поверхности второго моляра. Вестибулярный разрез может быть внутренним скошенным или параллельным поверхности кости. Он проходит непосредственно до костной поверхности.
Нёбный разрез выполняется параллельно вестибулярному, но только на глубину 1-2 мм и продолжается вокруг дистальной и нёбной поверхностей зуба. Вну-трибороздковый разрез позволяет высвободить внутренний лоскут перед иссечением соединительной ткани вокруг второго моляра и непосредственно у первого моляра при необходимости получения большого СТТ.
Нёбный эпителий осторожно иссекают лезвием № 15, начиная от нёбного разреза и следуя анатомии нёба. Таким образом удается выделить лоскут толщиной 2 мм на всем протяжении до первого моляра. Для отделения нёбного лоскута при проведении вертикального разреза с мезиальной стороны второго моляра до поверхности кости рекомендуется применять изогнутый пинцет. После этого распатором отслаивают внутренний лоскут для обнажения костной поверхности, используя второй моляр для пальцевой опоры. Отслаивание начинают со стороны вестибулярного параллельного разреза, постепенно перемещая инструмент к центру нёба. Затем у основания этого лоскута проводят горизонтальный или параллельный разрез для освобождения вторичного лоскута или СТТ, после чего края раны ушивают простыми узловыми швами.
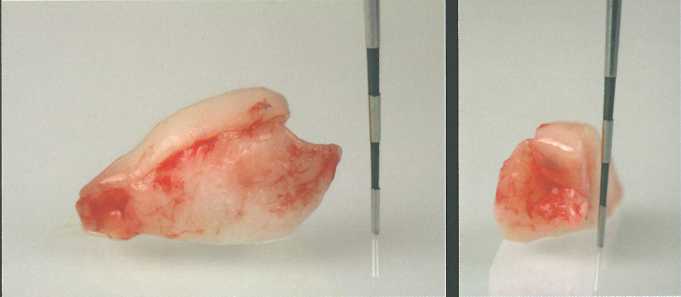
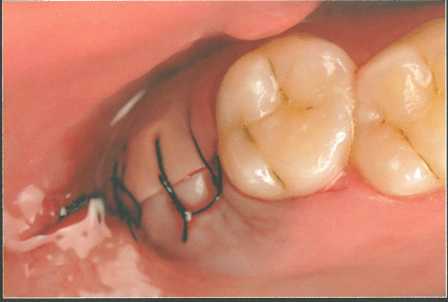
Иссечение дистального клина е ретромолярной области нижней челюсти
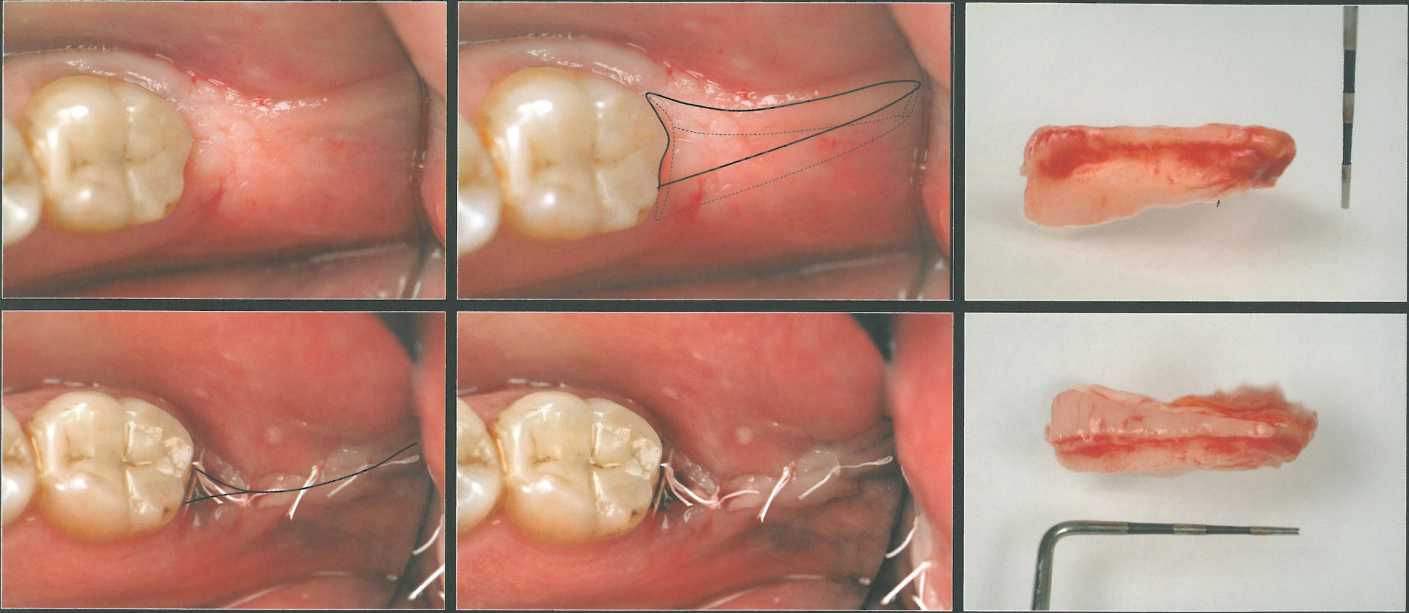
Ретромолярная область часто характеризуется минимальным количеством кератинизирован-ной десны и в основном представлена железистой тканью. Единственный способ уменьшения объема ретромолярных тканей заключается в иссечении простого дистального клина. При этом размер СТТ, который можно получить, обычно относительно мал, что позволяет использовать его только для устранения небольших дефектов в области передних зубов нижней челюсти или боковых резцов верхней челюсти. К сожалению, в стоматологической литературе встречается немного сообщений о применении СТТ, полученных в ретромолярной области.
В целом в ретромолярной области нижней челюсти выполняется традиционная методика иссечения дистального клина. В данном случае при зондировании выявили пародонтальный карман глубиной 9 мм с прилегающей широкой зоной кератинизированной десны, что позволяет получить СТТ достаточного размера. Эта донорская область далеко не всегда оптимальна, но ее следует принимать во внимание, например, при планировании удаления третьих моляров.
Два вертикальных параллельных разреза выполняют до уровня кости и объединяют по дистальной границе ретромолярного треугольника. При проведении такого клиновидного разреза нужно оставлять зону кератинизированной десны шириной как минимум по 1 мм с язычной и вестибулярной сторон. Затем делают перпендикулярный разрез, выделяя клиновидный участок мягких тканей. В представленном случае удалось получить относительно большой трансплантат.