4.
Подготовка трансплантата.
5.
Методика наложения швов.
Форма разреза и вид лоскута.
В этой книге неоднократно подчеркиваются преимущества малоинвазивных хирургических вмешательств. В целом меньшая травматичность ассоциируется с более быстрым заживлением, меньшим дискомфортом в послеоперационном периоде, более высокой эффективностью и хорошим долгосрочным прогнозом. Малоинвазивные методики начинаются с как можно менее травматичных и четких разрезов, что во многом зависит от правильного выбора хирургических инструментов. Хирург должен обращать внимание на остроту лезвий, ножей, распаторов.
По возможности следует использовать микрохирургические инструменты, которые характеризуются меньшим повреждением тканей. Кроме того, такие манипуляции сопровождаются меньшей кровоточивостью, что часто удивляет стоматологов, которые впервые применяют в своей практике малоинвазивные методики. Как бы то ни было, эффективная работа с микрохирургическими инструментами невозможна без средств увеличения - бинокуляров или микроскопа.
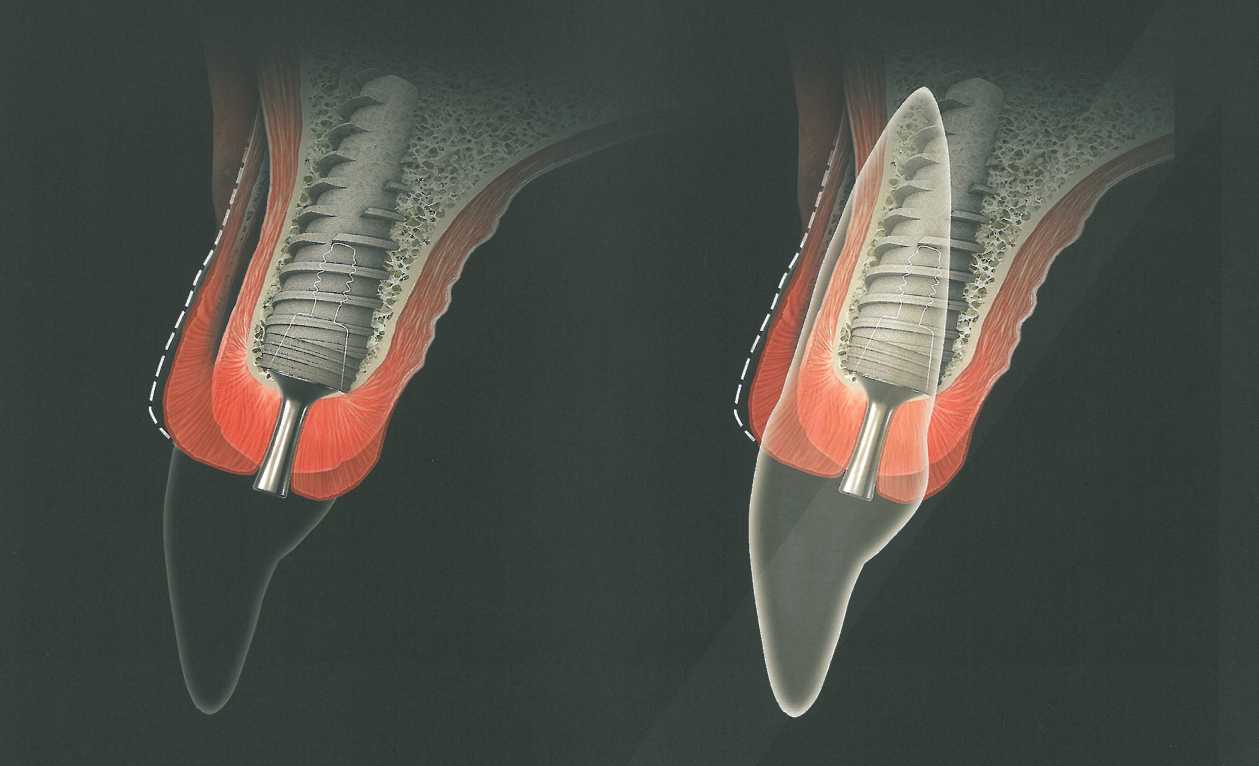
В последние несколько лет значительно изменились подходы к проведению разрезов и отслаиванию лоскутов с тенденцией к все более частому использованию слизистого (расщепленного) лоскута. Помимо этого, малоинвазивные вмешательства предполагают отказ от вертикальных послабляющих разрезов. Такие разрезы хотя и обеспечивают простой доступ к подлежащим структурам, но считаются слишком травматичными, поскольку нарушают кровоснабжение лоскута, ограничивают его подвижность и могут приводить к образованию рубцов. Сегодня рекомендуется ограничиваться как можно меньшим, но достаточным обнажением поверхности кости и только при необходимости костной регенерации. По возможности, следует отслаивать слизистый лоскут, оставляя надкостницу интактной и сохраняя кровоснабжение подлежащей костной ткани. Продление лоскута в сторону прилегающих зубов позволяет достаточно отвести мягкие ткани без необходимости проведения вертикальных послабляющих разрезов, что облегчает адаптацию краев раны и способствует лучшему заживлению. После требуемой мобилизации лоскута имплантат можно установить, не вызывая избыточного кровотечения, а это, в свою очередь, облегчает визуальный контроль при проведении манипуляции.
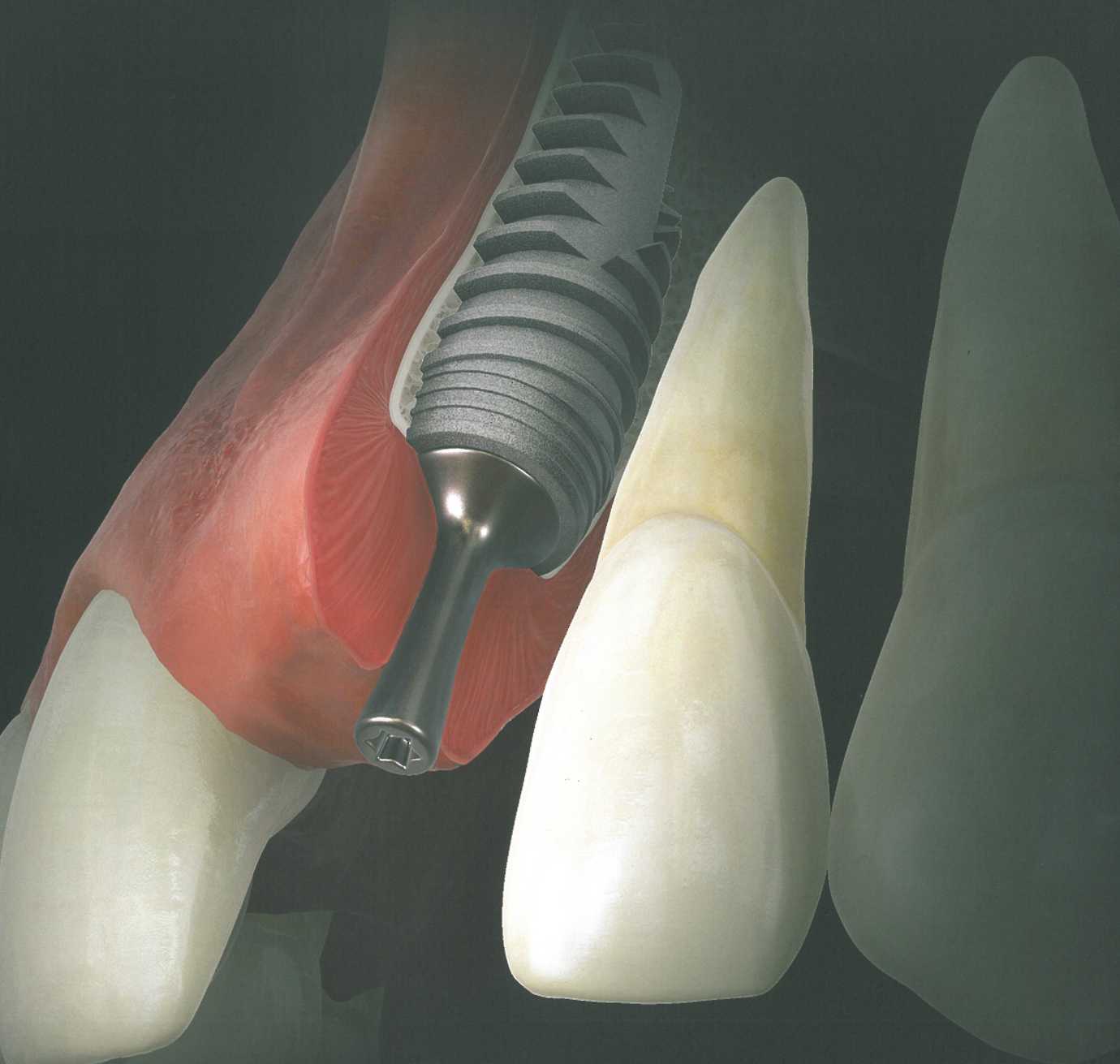
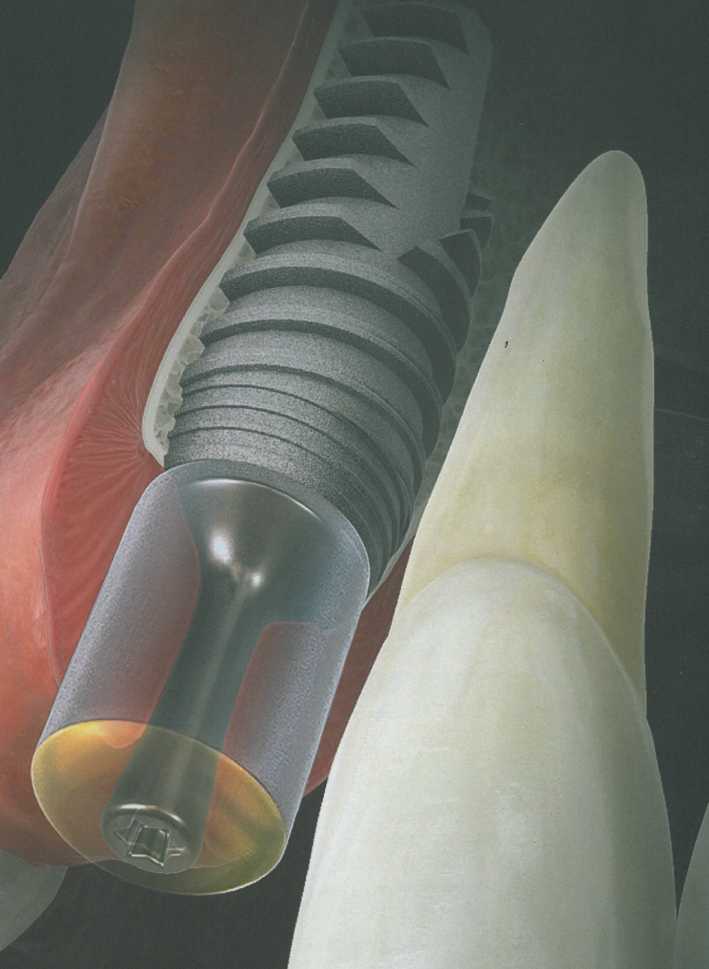
Выбор формирователя десны.
Форма, высота и диаметр формирователя десны оказывают непосредственное влияние на контуры мягких тканей и положение СТТ, особенно при использовании относительно толстых и плотных трансплантатов из области бугров верхней челюсти. При расположении ортопедической платформы имплантата на 3 мм апикальнее предполагаемого края десны или на уровне костного гребня высота формирователя десны должна быть не меньше 5 мм, чтобы служить в качестве ориентира. Выбор диаметра формирователя непосредственно связан с количеством прилегающих мягких тканей и расстоянием до соседних зубов. Кроме того, тонкие формирователи предпочтительнее при пересадке СТТ, поскольку обеспечивают большее пространство для трансплантата и облегчают сопоставление краев раны без натяжения.
Выбор донорского участка для получения СП.
Как уже отмечалось, субэпителиальные СТТ из области бугров верхней челюсти приводят к лучшим клиническим результатам, но их получение требует от хирурга высоких мануальных навыков. Так же как мембраны для направленной тканевой регенерации, СТТ из области бугров следует полностью перекрывать лоскутом. Это объясняется тем, что такие трансплантаты отличаются высоким содержанием коллагеновых волокон и бедны сосудами, что повышает риск некроза СТТ при обнажении в полость рта. Нёбные СТТ менее предпочтительны для использования в области имплантатов, поскольку характеризуются меньшей стабильностью и недостаточно благоприятными долгосрочными результатами. Эти трансплантаты включают в себя относительно немного коллагена и избыточное количество жировой ткани. Один из основных недостатков использования нёба в качестве донорского участка заключается в значительном дискомфорте пациента в послеоперационном периоде.
Подготовка трансплантата.
Узкие формирователи десны оставляют больше пространства для работы с трансплантатами (особенно с толстыми и плотными), а также облегчают их адаптацию в принимающем ложе. Во избежание подвижности СТТ его всегда фиксируют, добиваясь плотного прилегания к подлежащей кости или надкостнице, после чего перекрывают лоскутом.
Надежная фиксация трансплантата также способствует заживлению первичным натяжением.
Методика наложения швов.
Правильное ушивание раны снижает дискомфорт пациента и способствует более быстрому заживлению с меньшим риском рубцевания и других осложнений в послеоперационном периоде. Поэтому оперирующие стоматологи должны уделять большое внимание отработке навыков наложения швов. Это имеет особенно большое значение при использовании очень тонких шовных материалов, требующих применения дополнительного увеличения (не менее >.
В качестве общего правила нужно помнить, что чем тоньше нить и игла, тем меньше повреждение тканей. Вне всяких сомнений, шовный материал должен обладать соответствующими качествами для ушивания мягких тканей и выдерживать оказываемую на него нагрузку. С учетом этого нити диаметром 7-0 и 6-0 представляются оптимальными при условии правильного формирования лоскутов и возможности пассивного сопоставления краев раны. Диаметр нитей обычно характеризуют по критериям Фармакопеи Соединенных Штатов Америки (United States Pharmacopeia, USP), где обозначение 6-0 соответствует 0,07 мм для нерезорбируемых нитей, а 7-0 - 0,05 мм. Авторы предпочитают нерезорбируемый монофила-ментный шовный материал полипропилен (например, Proiene, Ethicon), который гидрофобен и очень прочен, а также ассоциируется с меньшим отложением микробного налета по сравнению с другими нитями.
Если предполагается большее натяжение тканей, а значит, и нагрузки на шов, то целесообразно применение нитей из расширенного политетра-
фторэтилена (р-ПТФЭ), на1^^^И^вестными из которых до последнего времени были шовные материалы Gore-Tex компании W.L. Gore. Такие нити обладают превосходЯ^ШРлогической совместимостью, податливостью и прочностью на разрыв. В качестве альтернативы можно использовать схожие материш^И например Cytoplast PTFE (Osteogenics Biomedical). Размер и конфигурация иглы должны соответствовать размеру нити и условиям применения (виду и толщине лоскута). В частности, более длинные иглы применяются при необходимости одновременного сопоставления вестибулярного и нёбного сосочков, в то время как более короткие рекомендуются для наложения швов в области тонких лоскутов.
Авторы этой книги в своей практике предпочитают реверсивно режущие иглы длиной 12-15 мм.
Хирургически® критерии.
Успех имплантологического лечения невозможен без тесного взаимодействия хирурга и ортопеда, они должны четко понимать общие цели и задачи в конкретном клиническом случае. Ниже обсуждаются три ключевых параметра окружающих имплантаты мягких тканей, которые определяют эстетический результат.
1.
Высота интерпроксимальных участков десны.
2.
Уровень расположения края десны.
3.
Объем вестибулярной десны.