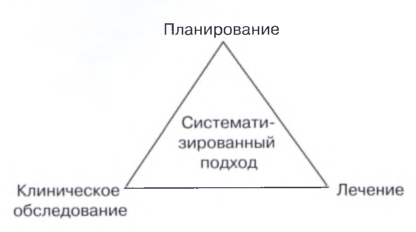
Рис. 1.1. Схема систематизированного подхода к лечению.
менять согласно систематическому подходу к лечению, удобным выражением такого подхода является предложенная выше аббревиатура APT. Использование данного подхода совместно с перечисленными компонентами позволяет достичь максимального успеха и минимизировать количество неудачных случаев в клинической практике.
Клиническое обследование.
Одной из особенностей обследования пациента в эстетической стоматологии является первичная консультация, которая имеет важное значение для всего процесса дальнейшего лечения. Когда основным мотивом посещения стоматолога является не боль, а эстетика, первая встреча будет носить преимущественно психологический характер. Так, в процессе первого посещения происходит взаимная оценка врача и пациента, со стороны врача первостепенной задачей будет определение личностных качеств пациента, его эмоционального статуса и пожеланий. Так как эстетическое восстановление зубов — процесс в большей или меньшей степени длительный, то взаимное уважение и понимание, формирующиеся при первой встрече, должны поддерживаться на протяжении всего периода лечения. Для этого врачу следует авторитарной манере общения предпочесть сдержанный и доверительный тон
. Как правило, уже в ходе первичной консультации становится ясно, как сложатся отношения врач-пациент. Следует учитывать, что даже несмотря на хорошие мануальные навыки врача и слаженность работы его команды, лечение с большой долей вероятности завершится неудачей, если не удалось достичь взаимопонимания.
Таким образом, не следует недооценивать значение первичной консультации, и хотя полученный от нее доход будет меньше среднечасового дохода врача в неделю, удачная первичная консультация может положить начало дальнейшей длительной работе.
Для собрания всей необходимой информации от пациента иногда требуется не один визит. Все последующие визиты, по сравнению с первичной консультацией, будут более информативными с клинической точки зрения. Процесс получения информации подразделяется на три этапа: сбор анамнеза, клиническое обследование основными методами, обследование с помощью дополнительных технологических методов, при необходимости возможно направление пациента к врачам других специальностей для получения необходимых заключений. Ниже приводится развернутый план получения информации. Следует отметить, что не всем пациентам требуется проведение всех ниже перечисленных исследований, в зависимости от клинической ситуации ненужные пункты можно исключить, а требуемые добавить:.
(1) Сбор анамнеза:.
Общесоматический статус — выявление различных заболеваний, например, диабета, нарушений иммунного статуса, а также данных о регулярном приеме каких-либо лекарственных препаратов.
Выявление факторов риска — медицинских (диабет, иммуносупрессия, синдром Дауна, эпилепсия, ксеросто-мия), генетических (предрасположенность к развитию кариеса и заболеваний пародонта), социальных (культурные и жизненные ценности), факторов, связанных с потреблением фтора (место рождения и проживания), социальный статус и уровень образования, наличие вредной работы и привычек (плохая гигиена, курение, щелканье орехов).
Характер питания — гастродуоденальный рефлюкс, какая-либо диета, булимия.
Стоматологический анамнез — отношение к стоматологическому здоровью в целом, уровень гигиены полости рта, информация о предыдущем лечении, данная пациентом и направляющим его врачом.
(2) Основные методы обследования:.
Опрос — первичная консультация (выявление ведущей жалобы пациента, его пожеланий и ожиданий).
■ Осмотр:.
Общий наружный осмотр — оценивается симметричность лица, крас-.
ная кайма губ, строение скелета, наличие спазмов мускулатуры, состояние лимфатических узлов, особенности речи.
Эстетический осмотр — оценивается линия улыбки, степень обнажения десны при улыбке, степень обнажения зубов при улыбке и в покое, форма, рельеф поверхности и оттенок зубов.
Осмотр полости рта — начинается с оценки мягких тканей: следует обратить внимание на наличие патологических элементов на слизистой оболочке полости рта, биотип десны, ширину прикрепленной десны, а также на размер и расположение языка, так как крупный язык будет упираться в передние зубы, что может негативно отразиться на реставрации. То же самое может произойти при увеличении миндалин, при этом будет сужен вход в гортань, что препятствует правильному дыханию и способствует смещению языка вперед. При оценке состояния зубов обращают внимание на наличие кариеса, некариозных поражений (эрозии, клиновидные дефекты, патологическая стираемость) и травматических сколов. При оценке зубных рядов следует определить форму зубных дуг в передне-заднем и трансверзальном направлениях. Величина вертикального перекрытия и межокклюзионного пространства оцениваются в случае зубоальвеолярного выдвижения, проблемах с ВНЧС, убыли альвеолярной кости после удаления зубов. В случае отсутствия зубов конфигурацию беззубого гребня определяют по классификации Misch
Оценка окклюзионных соотношений - определение центральной окклюзии (ЦО), центрального соотношения зубов (ЦС), бокового ведения, переднего ведения, горизонтальной резцовой щели и вертикального резцового перекрытия,.
величины кривых Шпее и Уилсона, наличие супраконтактов, брук-сизма, некачественных реставраций.
Пальпация — оценивается тонус жевательных мышц, состояние ВНЧС, выявляется фремитус (дрожание) передних зубов при смыкании в положении центральной окклюзии, проводится перкуссия зубов (обследование на предмет выявления эндодонтичес-ких патологий).
Письменная часть обследования — регистрация данных клинического обследования. Для выявления эстетических ожиданий пациента часто используются всевозможные анкеты, там могут содержаться, например, такие вопросы: «Что для вас важно: форма, цвет или длина зубов?».
(3) Дополнительные методы обследования: Получение диагностических моделей и изучение их в артикуляторе. Регистрация движений нижней челюсти.
Диагностическое моделирование из воска на гипсовых моделях (рис. 1.2 и 1.3).
Изучение рентгенограмм (как текущих, так и предыдущих).
Проведение фотосъемки клинического случая до лечения (с использованием интраоральной камеры или фотоаппарата).
Различные виды компьютерного сканирования: компьютерная томография, линейная томография, интерак-
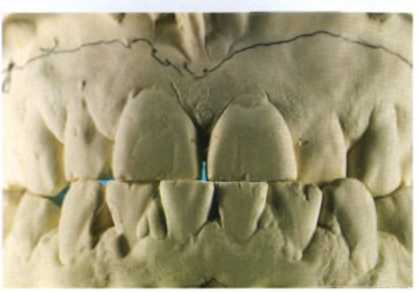
Рис. 1.2. На диагностических моделях видно снижение высоты прикуса.
Анализ цвета: визуальный и/или с применением компьютерных технологий самим врачом или керамистом (см. главу 4).
Выявление и подтверждение наличия кариеса и заболеваний пародонта инструментальным методом и с помощью красителя.
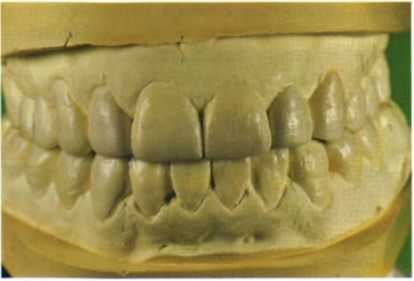
Рис. 1.3. На диагностической модели в воске предложен вариант увеличения высоты прикуса пациенту с рисунка 1.2 (лабораторная работа Gerald Ubassy, Франция).
Оценка жизнеспособности пульпы (температурная проба, электроодон-тодиагностика (ЭОД). Микробиологические и гистологические исследования.
Планирование лечения.
К составлению плана лечения переходят по тивная томограмма, магнитно-резо- завершении клинического обследования,.
нансная томография для выявления когда у врача имеются все необходимые.
заболеваний ВНЧС (рис. 1.4 и 1.5).
данные о пациенте. Этап планирования
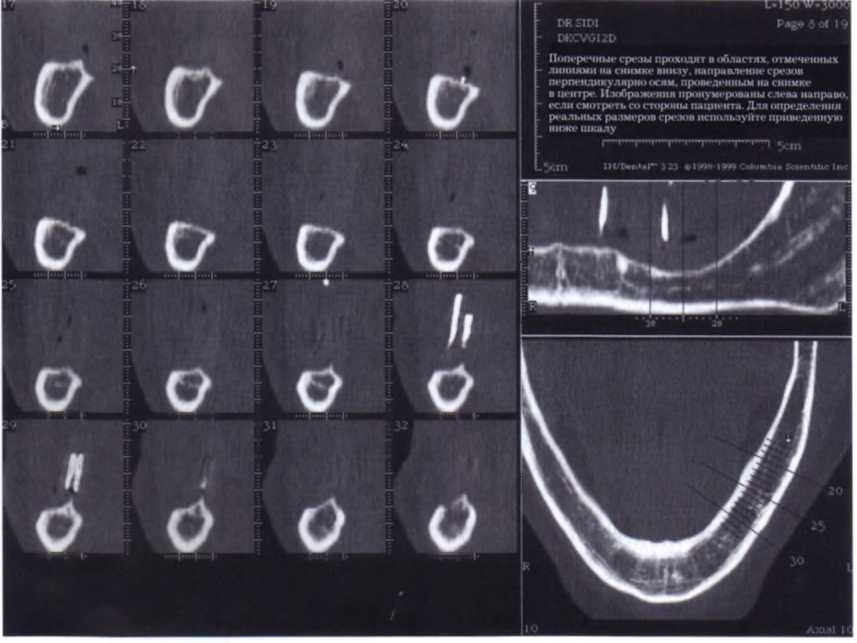
Рис. 1.4. На КТ видно, что для внутрикостной установки имплантата объем костной ткани недостаточен (снимок предоставлен доктором Alan Sidi, Великобритания).
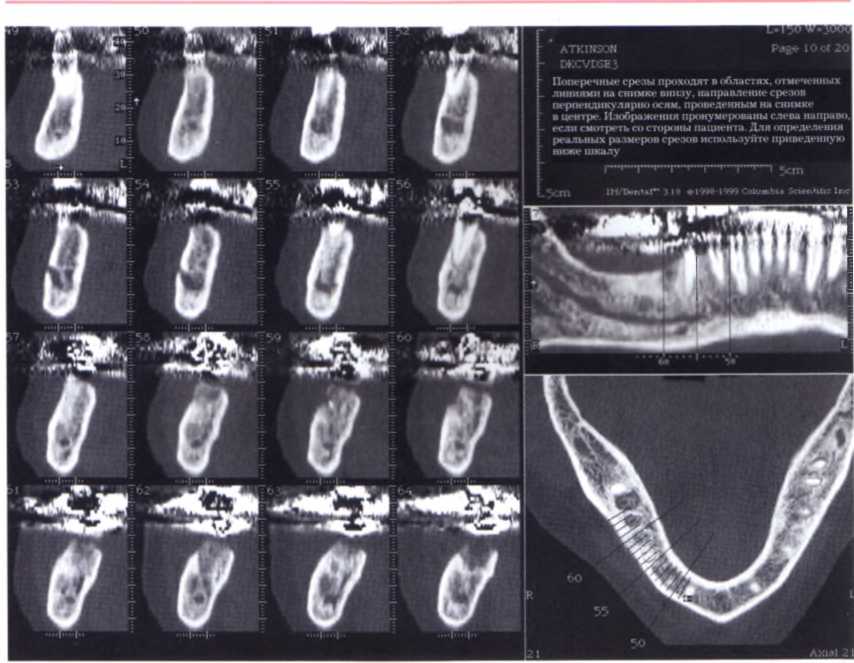
Рис. 1.5. На КТ видно, что для внутрикостной установки имплантата объем костной ткани недостаточен (снимок предоставлен доктором Alan Sidi, Великобритания).
включает постановку окончательного диагноза, оценку степени риска при лечении, выбор методики лечения и подробное изложение ее пациенту.
Постановка окончательного диагноза.
Для определения окончательного диагноза все данные обследования следует объединить в логической последовательности, опытный врач оставляет в этой цепочке только значимую информацию, а второстепенную опускает.
Так как окончательный диагноз является предопределяющей частью для составления плана лечения, то в процессе диагностики следует рассмотреть проблему комплексно, для того чтобы в план лечения входило не только устранение симптоматики, но и причины ее возникновения. Например, при наличии скола тканей зуба или облицовки искусственной коронки одна лишь реставрация сколотой части является симптоматической терапией без устранения причины. Для создания качественной реставрации необходимо выявить причину скола до начала лечения (рис. 1.6), для этого следует оценить наличие аномалий окклюзии, заболеваний пародонта, эн-додонтический статус sy6a и т.д.
Оценка степени риска.
В данном разделе под термином «риск» будет пониматься риск развития нового стоматологического заболевания или прогрессирование и усугубление уже имеющегося.
Как правило, такой риск возникает, когда врач, со своей стороны, подходит к проблеме субъективно и недооценивает тяжесть имеющейся клинической ситуации. Необоснованность выводов при диагностике и, как следствие, непоследовательность мероприятий при лечении в дальнейшем приводит к необходимости более дорогого и сложного лечения. Таким образом, цель оценки степени риска заключается в составлении плана лечения, адекватного стоматологическому статусу пациента, что предотвратит возврат заболевания и обеспечит стабильное долговременное здоровье полости рта.
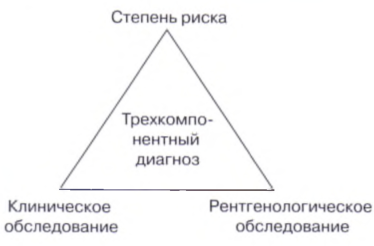
Рис. 1.7. Схема трехкомпонентного диагноза.
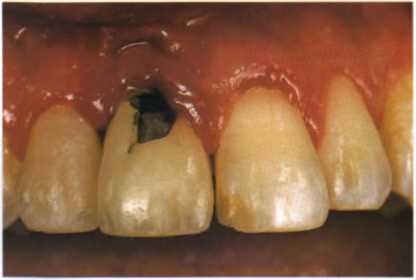
Рис. 1.6. Скол керамической облицовки металлокерамической коронки.
Клиническое Рентгенологическое.
обследование обследование
Рассмотрим необходимость оценки степени риска на примере заболеваний пародон-та. В ходе многочисленных исследований было установлено, что кариес и заболевания пародонта — это заболевания, развитие которых можно предотвратить. Это становится возможным при своевременном обнаружении риска их возникновения и принятии мер профилактики
. Здесь следует провести четкую границу между традиционным понятием «диагноз» и «риск», так как отсутствие диагноза заболеваний пародонта не значит отсутствие риска их развития в будущем. Традиционный диагноз описывает имеющиеся клинические проявления, тогда как оценка риска является оценкой возможности развития болезни в будущем. Учитывая этот факт, традиционную диагностику принято считать двухкомпонентной (так называемая 20-диагностика) (основанием для ее проведения являются два компонента: данные основных методов клинического обследования и рентгенограммы), она дает возможность определить тяжесть имеющегося на данный момент заболевания. Более современной по праву признана трехкомпонентная диагностика (так называемая 3D-диагностика), где оценка степени риска является одной из составляющих. При проведении традиционной диагностики этот последний компонент обычно опускается. Трехкомпонентная диагностика состояния тканей пародонта включает следующие составляющие (рис. 1.7):.
клиническое обследование;.
рентгенологическое обследование;.
■ оценка риска.
При использовании двухкомпонентной диагностики без учета риска всем пациентам с заболеваниями пародонта будет предписано одинаковое лечение. Однако при использовании трехкомпонентной диагностики для каждого конкретного пациента будет свой план лечения, даже если после двухкомпонентной диагностики он был одинаковым. Оценка риска со стороны тканей пародонта чрезвычайно важна при имплантации или эстетическом протезировании. Для пациентов с низким риском развития заболевания для долговременного поддержания стоматологического здоровья достаточно простых профилактических мер, у таких пациентов очень высока вероятность успешного лечения.
При планировании имплантации или эстетического восстановления зубов пациентам групп высокого и среднего риска следует назначать интенсивную терапию и более частые профилактические осмотры, и даже при соблюдении всех этих мер долговечность результата лечения гарантировать невозможно. Пациенты обязательно должны быть об этом предупреждены.
При рассмотрении оценки риска в стоматологии важным вопросом является способ проведения этой оценки и его достоверность. Проведенные в этой области исследования показали неутешительные результаты — при обсуждении данной проблемы только 20% клинических экспертов пришли к единому мнению, что указывает на неэффективность и невозможность проведения коллегиальных исследований на данную тему. Для клинициста это значит, что решение относительно тяжести имеющейся патологии и необходимого в данном случае метода лечения целиком зависит от его субъективного мнения и не поддается ка-кой-либо стандартизации
. Для объективизации степени риска предложена Программа предварительной оценки риска, где после тщательного анализа клинической ситуации вероятность развития, например, заболеваний пародонта выражается в баллах: от 1 балла (низкий риск) до 5 (очень высокий риск). Также с помощью данной программы можно было оценивать настоящее состояние тканей пародонта по уровням: с 1-го уровня (здоровый пародонт) до 100-го (тяжелая степень заболеваний пародонта)
. Использование этой программы на протяжении 15 лет является первым шагом к созданию единой, унифицированной, удобной для практического применения системы оценки риска, ориентируясь на показатели которой клиницисты смогут корректировать план лечения для каждого конкретного случая.
Выбор метода лечения с использованием принципов доказательной медицины.
Исторически стоматология всегда была далеко впереди остальных областей медицины в вопросах разработки и применения мер профилактики. Эффективность большинства традиционных методов профилактики подтверждена данными многолетних и многочисленных научных исследований и клинических испытаний.
Интенсивное развитие современной стоматологической промышленности, помимо своих очевидных плюсов, пошатнуло традиционные, проверенные многолетним опытом основы специальности, поставило под сомнение эффективность и рациональность их применения в угоду призрачным маркетинговым целям. Новые материалы и оборудование выбрасываются на рынок с огромной скоростью, каждый материал представляется врачу панацеей для решения всех существующих проблем. Производители и фирмы, помимо выпуска новых материалов, активно занимаются популяризацией своих продуктов и формированием выгодного им общественного мнения. Одним из способов для достижения этой цели является прямое рекламирование своих продуктов через средства массовой информации, где новые продукты противопоставляются традиционным, которые, в свою очередь, признаются устаревшими. Другим широко распространенным способом является организация семинаров и лекций по обучению врачей работе с тем или иным материалом, на которых авторитарные и харизматичные лекторы докладывают о своем опыте применения данного материала. На таких семинарах врачам следует быть очень внимательными и не забывать о том, что чаще всего лектор делится своим эмпирическим опытом, а не результатами долговременных клинических испытаний, тем не менее этот опыт подается как непреложная истина и многими так и воспринимается.
Причиной такой поспешности внедрения новых материалов в современной стоматологии является тот факт, что проведение длительных, фундаментальных исследований невыгодно производителям, так как многие материалы вызовут проблемы еще на этапе внедрения, а к моменту окончания исследования тех образцов, которые отвечают всем требованиям, они уже устареют и появятся новые аналоги. Таким образом, порочный круг замыкается, и возможность внедрения научно обоснованного подхода в существующую систему представляется утопической, хотя, несомненно, необходимой. Не последнюю роль в этом играет налаженность круговорота средств: часть финансов, которые получают производители от продажи новых материалов, возвращается врачам в виде спонсорства обучающих программ, мастер-классов и т.д.
В современной стоматологии врачу следует критически оценивать те сведения.
о продукте, которые он получает от производителя
, так как за результат лечения ответственность будет нести один только врач. Ни одному пациенту не придет в голову предъявить обвинения по поводу неудачного исхода лечения производителю материала, поэтому решение врача о методе лечения должно быть обдуманным и обоснованным. Такое лечение возможно с применением принципов доказательной медицины, основанных на трех составляющих
(рис. 1.8):
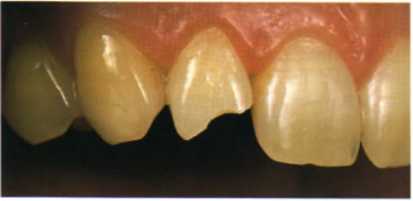
Рис. 1.9. Скол правого латерального резца в результате травмы.
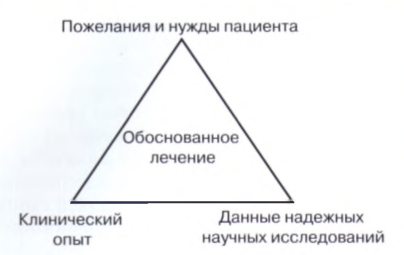
Рис. 1.8. Компоненты лечения с учетом принципов доказательной медицины.
■ клинический опыт врача;.
■ данные надежных научных исследований;.
пожелания и нужды пациента.
Для получения хорошего результата лечения каждый из представленных факторов требует учета и подробного рассмотрения. Так, возможность ориентироваться в любой клинической ситуации складывается из личного опыта врача, данных изученной литературы и посещения различных обучающих программ и лекций. Здесь следует отметить, что клинический опыт является важным, но не единственным компонентом, влияющим на принятие решение, так как то, что подошло одному пациенту в конкретном случае, не является универсальным методом для всех. Данные исследований, которые можно считать надежными и которыми можно руководствоваться при принятии решения, должны быть получены в ходе рандомизированных исследований, а не при изучении небольшого количества нестандартных случаев.
Таким образом, принятие обоснованного решения является залогом успеха даже в сложной клинической ситуации. Для удобства оценки того или иного метода лечения следует выявить его преимущества и оценить степень риска
. Например, при травматическом сколе коронки верхнего латерального резца возможны следующие варианты лечения (рис. 1.9):.
(1) Прямая композитная реставрация:.
Преимущества — минимально инвазивный, быстрый, экономичный способ.
■ Риск — адгезивная техника требует точного соблюдения всех этапов, в будущем возможно окрашивание композита и образование микроподтеканий, связанных с некачественным эн-додонтическим лечением. При реализации этих рисков эстетичность реставрации будет сомнительной, что может потребовать ее замены или повторного эндодонтического лечения.
(2) Керамическая реставрация (винир или полная коронка):.
■ Преимущества — отличная эстетика.
■ Риск — значительная инвазивность методики, чувствительность к соблюдению технологии, возможно депуль-пирование зуба, привлечение керамиста, чтобы подобрать оттенок коронки в тон соседним натуральным зубам, метод лечения длительный и дорогостоящий, при нарушении лабораторных этапов возможны сколы керамики под воздействием жевательных нагрузок.
(3) Удаление с немедленной имплантацией: Преимущества — одномоментность процедуры, возможность избежать осложнений эндодонтического характера.
■ Риск — хирургическое вмешательство, возможно непредвиденное заживление мягких и твердых тканей, которое приведет к неудовлетворительному эстетическому результату, потребуется привлечение керамиста, чтобы подобрать оттенок коронки в тон натуральным зубам, метод лечения длительный и дорогостоящий.
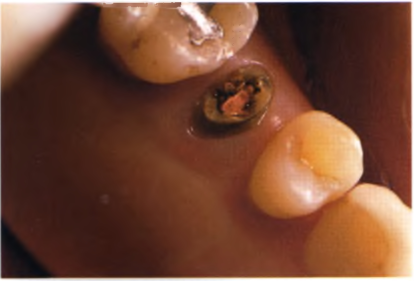
Рис. 1.10. Отлом коронки второго премоляра, ранее проводилось эндодонтическое лечение.
Другим примером может служить полный отлом коронки эндодонтически леченного второго премоляра по линии шейки зуба, в периапикальной области обнаружен очаг разрежения костной ткани без нагноения (рис. 1.10 и 1.11). В данном случае варианты лечения могут быть следующими:
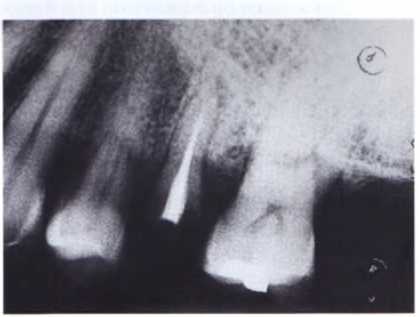
Рис. 1.11. Рентгенограмма зуба с рисунка 1.10, корень тонкий, в периапикальной области обнаружен очаг разрежения костной ткани.
(1) Повторное эндодонтическое лечение с установкой внутриканального штифта и коронки:.
■ Преимущества — возможность внесения изменений в план лечения.
Риск — дальнейшая травмирование тканей периапикальной области при повторном эндодонтическом лечении и установке штифта в уже ослабленном зубе, повторное эндодонтическое лечение приведет к истончению корня, сомнительная возможность обеспечения адекватной ретенции для постоянной коронки, трудоемкий в исполнении план лечения.
(2) Резекция верхушки корня с установкой штифта и коронки:.
■ Преимущества — ретроградное пломбирование предотвратит дополнительное истончение стенок корневого канала.
■ Риск — укорочение корня приведет к уменьшению соотношения длины коронка-корень, сомнительная возможность достижения адекватной ретенции для постоянной коронки, сложный план лечения.
(3) Ортодонтическое вытягивание корня с целью увеличения наддесневой части для создания адекватной ретенции постоянной коронки в сочетании с пунктами 1 и 2:.
Преимущества - удлинение надцесне-вой части создает место для помещения края искусственной коронки.
■ Риск — укорочение корневой части, что приведет к ухудшению соотношения длины коронка—корень, сложный план лечения.
(4) Удаление с немедленной имплантацией: Преимущества — наилучший в данном случае, предсказуемый, но требующий хирургического вмешательства метод.
■ Риск - необходимость хирургического вмешательства, необходимость адекватного анатомического строения мягких и твердых тканей для установки имплантата.
Как было сказано выше, третьим компонентом обоснованного лечения являются
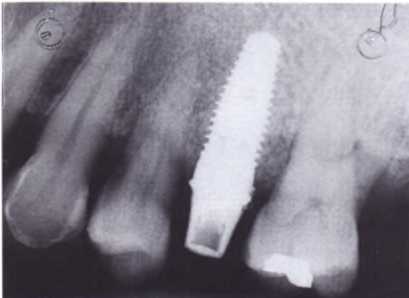
Рис. 1.14. На рентгенограмме через четыре месяца видно наличие остеоинтеграции.
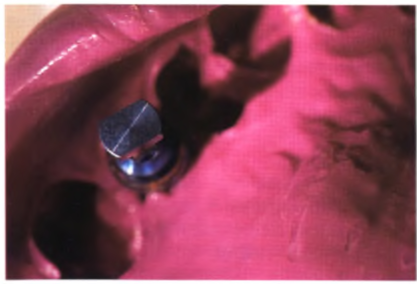
Рис. 1.15. Оттиск с аналогом имплантата для изготовления постоянной коронки.
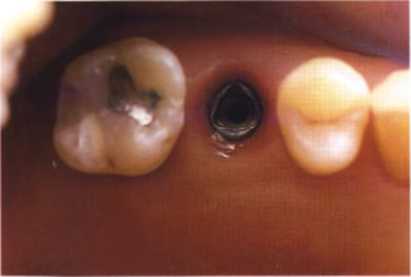
Рис. 1.12. Немедленная установка имплантата (Replace Select, Nobel Biocare) после атравматиче-ского удаления.
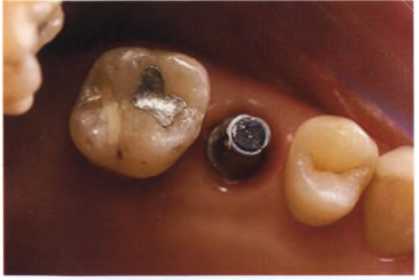
Рис. 1.13. Абатмент с окклюзионным винтом-заглушкой перед установкой временной коронки.
пожелания и нужды пациента, а так как эстетическое восстановление зубов проводится в тесном сотрудничестве с пациентом, то этот последний фактор нельзя недооценивать. В данном случае пациент остановил свой выбор на последнем варианте, так как стоимость всех вариантов была одинаковая, а в полости рта имелись хорошие условия для имплантации. Анатомия мягких и твердых тканей, количество кости в апикальной области, расстояние между будущим имплантатом и соседними зубами, а также межокклюзионное расстояние подходят для немедленной имплантации одновременно с фиксацией временной коронки (рис. 1.12—1.16).
Итак, для составления наиболее адекватного клинической ситуации плана лечения необходимо поэтапно следовать схеме: клиническое обследование — установка окончательного диагноза — оценка риска
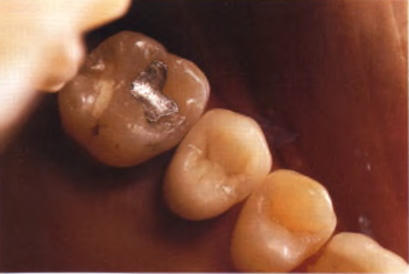
Рис. 1.16. Зафиксированная цельнокерамическая коронка (ср. рис. 1.10).
того или иного метода лечения с использованием принципов доказательной медицины (клинический опыт, данные надежных научных исследований, пожелания и нужды пациента). Следуя этой схеме, современный врач-стоматолог значительно повышает свою профессиональную компетентность и конкурентоспособность
Изложение плана лечения пациенту.
При изложении плана лечения врачу-сто-матологу, особенно работающему в области эстетической реставрации, следует помнить, что практически любой план лечения является лишь предложением решения существующей проблемы, а не единственным выходом, не подлежащим обсуждению. План лечения может меняться под влиянием множества факторов, таких как финансовые сложности пациента, несознательное отношение к собственному здоровью, а также любых непредвиденных обстоятельств. Основной задачей врача при изложении плана лечения является мотивирование пациента к выполнению тех пунктов, которые необходимы, а также разрешение спорных моментов относительно пунктов, выполнение которых желательно, но не необходимо.
Изложение происходит в спокойной обстановке без спешки, при общении с пациентом следует применять простые и доступные словесные формулировки, не перегружать объяснения различными специализированными терминами, стараться не использовать слов и выражений, которые могут испугать пациента. Например, если планируется операция резекции верхушки корня, то не следует чересчур подробно останавливаться на каждом этапе или описывать пациенту всевозможные осложнения до мельчайших подробностей. Лучше всего будет представить эту операцию как способ устранения инфекции для улучшения функционального и эстетического состояния зуба.
При изложении плана лечения полезно использовать наглядные примеры, такие как рентгенограммы, томограммы, диагностические модели и фотографии похожих предыдущих случаев из практики врача. Конечно, только начиная заниматься эстетической реставрацией, врач не сможет предоставить для ознакомления пациенту большое количество фотографий предыдущих случаев, поэтому на первых этапах можно использовать фотографии из стоматологических журналов и информационных листовок. Однако со временем не лишним будет собрать базу данных о различных клинических случаях с фотографиями на всех этапах лечения специально для скептически настроенных пациентов, сомневающихся в компетенции врача. Практика показывает, что после однократно представленного собственного удачного случая в качестве примера доверие пациента к врачу многократно повышается.
При работе с несознательными пациентами наглядные примеры способствуют лучшему пониманию проблемы, уже существующей или потенциально возможной, а следовательно, облегчают их мотивацию (рис. 1.17). В современной стоматологии вопрос демонстрации пациенту плана лечения активно развивается, в настоящее время существует множество способов — от зеркала до новейших компьютерных технологий. В эстетической стоматологии этот вопрос приобретает особенно важное значение. Внедрение интраоральной камеры и фотоаппарата, последовательно фиксирующих все этапы (состояние до лечения, анализ цвета и формы, потенциальные осложнения, оценка результата пациентом), значительно облегчило достижение взаимопонимания между врачом и пациентом
. Получение и сохранение высококачественных изображений этапов работы важно не только при общении врач—пациент—зубной техник, но и при возникновении судебных
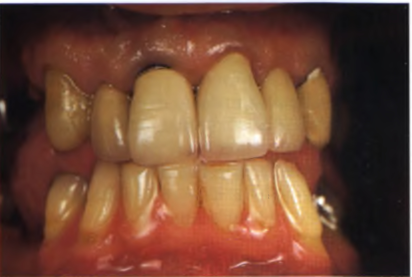
Рис. 1.17. Пациент не был осведомлен о том, что дефектный край фронтальных реставраций является отправной точкой для дальнейшего развития патологического процесса.
разбирательств по поводу тех случаев, лечение которых завершилось не так, как планировалось. Ниже приведен перечень современных способов демонстрации с пояснением их диагностического значения:.
Снимки интраоральной камеры и фотоаппарата — анализ эстетических параметров, наличия дефектов имеющихся реставраций.
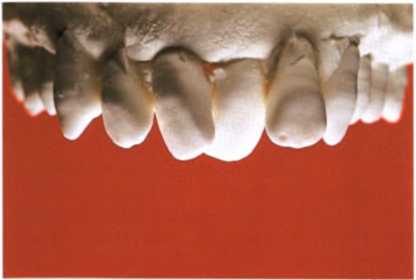
Рис. 1.18. Скученность фронтальной группы зубов.
Примеры вариантов лечения, сделанные с помощью компьютерных программ. И хотя этот вариант наиболее наглядный из всех, следует учитывать, что сделанные на компьютере работы не всегда возможно повторить в полости рта. Поэтому, чтобы у пациента не возникало излишних иллюзий, вместо виртуальных объектов, возможно, лучше использовать для демонстрации диагностическое моделирование из воска на моделях пациента.
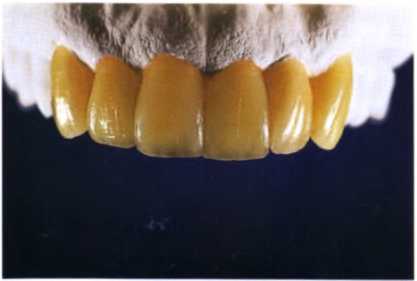
Рис.1.19. Диагностическое моделирование будущей реставрации пациента с рисунка 1.18 (техническая работа Jason Kim, Нью-Йорк).
Рентгенограмма — обнаружение кариеса, дефектных краев имеющихся реставраций, качество обтурации корневых каналов, дефекты костной ткани, расположение важных анатомических структур.
■ Если планируется имплантация, то потребуется компьютерная томограмма, которая дает возможность оценить качество и количество кости в трехмерном пространстве.
■ Диагностические модели, загипсованные в артикулятор, — оценка окклюзионных соотношений.
Диагностическое моделирование из воска — дает представление о внешнем виде планируемой реставрации (рис. 1.18 и 1.19).
■ Результаты микробиологических исследований — необходимо для лечения заболеваний пародонта.
Тесты на жизнеспособность пульпы и обнаружение кариеса — подтверждение клинического диагноза. Интернет-сайты для демонстрации пациентам возможностей лечения.
После демонстрации пациенту необходимых в его случае наглядных примеров следует изложить план лечения в логической и доступной манере.
Несмотря на вышеупомянутую возможность внесения изменений в план лечения в процессе обсуждения его с пациентом, врачу не следует отступать от приоритетных задач в угоду желаниям пациента. В настоящее время в современных средствах массовой информации активно пропагандируется идея жертвования всем ради красоты. У большинства людей это формирует ошибочное убеждение, что получение желаемой эстетики может обогатить их жизнь, наполнить ее особым смыслом, поэтому они будут настаивать на достижении эстетики любой ценой
. В последнее время эти веяния моды так глубоко проникли в стоматологию, что во многих случаях при планировании эстетической реставрации составлением плана лечении практически полностью руководят пациенты. Врачи, беспрекословно следуя пожеланиям таких пациентов, как правило, руководствуются корыстными маркетинговыми целями в ущерб клиническим требованиям. Моральная и этическая ответственность за подобное перераспределение приоритетов лежит на враче, которому ни при каких условиях не следует забывать о том, что стоматология является отраслью медицины, а не индустрии моды, и имеет дело со здоровьем человека. И если модные веяния могут быстро меняться, то «косметическую реставрацию», которая привела к необратимой деструкции натуральных зубов, изменить практически невозможно.
Заключительным этапом объяснения пациенту деталей плана лечения является подписание информированного согласия, включающего описание клинической ситуации, вариантов лечения с преимуществами и недостатками каждого (с научно обоснованным прогнозом для каждой манипуляции), предполагаемые временные затраты и стоимость лечения, способы оплаты, варианты компенсации врачу (например, за пропущенные приемы) и гарантии. Информированное согласие представляет собой форму контракта между врачом и пациентом, перед тем как его подписать, пациент еще раз самостоятельно изучает зафиксированный в карте план лечения. В США информированное согласие на лечение требуется практически во всех клиниках и состоит из 6 пунктов
:.
■ развернутый диагноз, основанный на симптоматике и данных клинического обследования;.
задачи предполагаемого лечения;.
■ оценка риска;.
■ вероятность успеха; альтернативные варианты лечения;.
■ прогноз.
Лечение.
Последней составляющей систематизированного подхода APT является этап лечения. На выбор метода лечения влияют экономические, биологические, клинические и психологические факторы
. К биологическим факторам относятся такие показатели, как общее состояние организма, характер питания, особенности местного статуса, например биотип десны. Клинический фактор включает знания, техническое оснащение и мануальные навыки врача. Как сказано выше, применение систематизированного подхода направлено на достижение здоровья полости рта, снижение скорости потери зубов, минимизирование необходимости применения сложных методов лечения в дальнейшем
Однако даже при применении систематизированного подхода нельзя недооценивать значение креативности работы врача и керамиста. Врачу, работающему с эстетическими реставрациями, необходимо задаваться вопросом, обладает ли он достаточным опытом, техническими и психологическими возможностями, а также художественным вкусом для работы с эстетическими реставрациями. Для достижения хороших результатов необходимо адекватно оценивать возможное наличие собственных ограниченных возможностей, степень профессиональной ответственности, эффективность общения с пациентом и слаженность работы стоматологической команды в целом. Учитывая все эти особенности, следует отметить, что эстетической реставрацией может заниматься не каждая стоматологическая клиника, большая часть практикующих врачей обеспечивает выполнение рутинной, стереотипной, но наиболее востребованной работы. В некоторых случаях благоразумным будет перенаправить сложного пациента к другому специалисту. В заключение этого раздела следует еще раз подчеркнуть, что отличное выполнение эксклюзивной работы требует времени и опыта, а рутинная оптимальная стоматологическая помощь есть и должна быть целью каждой стоматологической клиники
После утверждения плана лечения намечают последовательность выполнения его этапов, большинство планов эстетического лечения многоэтапные и междисциплинарные. Далее следует изложение этапов в хронологическом порядке, при переходе от одного этапа к другому необходимо помнить, что лечение ориентируется на три основных принципа — здоровье, функция и эстетика (триада HFA, которая будет обсуждаться в главе 2):.
(1) Устранение боли, перевод активной стадии заболевания в контролируемую.
(2) Восстановление здоровья полости рта мерами профилактики.
(3) Использование систематизированного подхода.
(4) При наличии общесоматического заболевания удостовериться, что оно находится в стадии компенсации или под наблюдением специалиста.
(5) Консультация специалистов относительно необходимости проведения мукогингивальных и костных коррекций, ортодонтического лечения.
(6) Консультация керамиста относительно анализа цвета и возможности достижения цели эстетического лечения.
(7) Начало лечения.
Клинический случай.
Применение систематизированного подхода к лечению будет продемонстрировано на примере приведенного ниже клинического случая.
Обследование.
Первичная консультация.
Пациентка, интеллигентная, элегантная женщина 40 лет, была направлена на консультацию врачом-имплантологом по поводу улучшения эстетики фронтальной группы зубов. Пациентку не удовлетворял внешний вид ее улыбки, однако из-за неудачных визитов к стоматологу к возможности улучшения ситуации она относилась скептически.
Анамнез.
Наличие общесоматических заболеваний и регулярный прием каких-либо лекарственных препаратов отрицает. Факторы риска — отношение к собственному здоровью сознательное, наследственная предрасположенность к развитию заболеваний пародонта отсутствует, социально-экономический статус высокий, вредная работа отсутствует, курение отрицает, регулярно занимается спортом.
■ Характер питания — здоровая диета.
■ Стоматологический анамнез — регулярный уход за полостью рта, посещение гигиениста, некачественная работа предыдущего стоматолога, отсутствие ка-кой-либо зафиксированной документально информации о прошлых визитах к стоматологу.
Клиническое обследование.
Ведущая жалоба — неудовлетворительная эстетика фронтальной группы зубов.
■ Внешний осмотр - лимфатические узлы не увеличены, низкая линия улыбки (верхняя губа закрывает верхние резцы при улыбке, рис. 1.20).
■ Осмотр полости рта — патология твердых и мягких тканей отсутствует, не выпавшие временные клыки, врожденное отсутствие верхних латеральных резцов, смещение постоянных клыков на их место.
Верхние центральные резцы треугольной формы, имеются сколы по режущему краю. Доминанта центральных резцов в улыбке утрачена из-за слишком широких псевдолатеральных резцов (клыки реставрированы под латеральные резцы предыдущим врачом). Тонкий биотип десны. Дефектные керамические виниры на постоянных клыках (были сделаны для имитации латеральных резцов) и временных клыках (имитация постоянных клыков). Изменение цвета фронтальных зубов, вызванное зубным налетом, «зенит десневого края» у псевдолатеральных резцов расположен выше, чем у центральных (рис. 1.21-1.23). Окклюзия — значительное вертикальное резцового перекрытия, приведшее к сколам режущих краев виниров, в функциональном отношении полноценны как правая, так и левая стороны, преждевременные контакты на рабочей и балансирующей сторонах отсутствуют, па-рафункциональные явления отсутствуют.
Пальпация — гипертонус жевательных мышц и дисфункция ВНЧС не обнаружена.
Из заполненной пациенткой анкеты — возможность восстановления эстетики воспринимается с энтузиазмом, однако из-за неудачного предыдущего лечения есть некоторая степень недоверия.
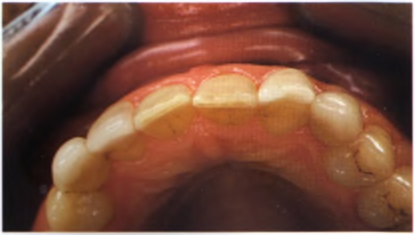
Рис. 1.23. Вид с окклюзионной поверхности до реставрации.
Дополнительные
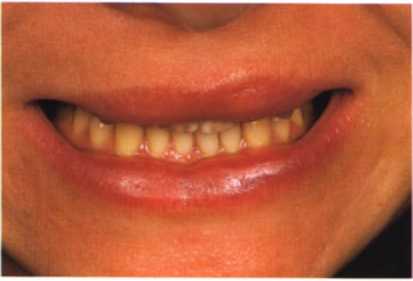
Рис. 1.20. Низкая линия улыбки, закрывающая пришеечную область верхних резцов.
методы исследования
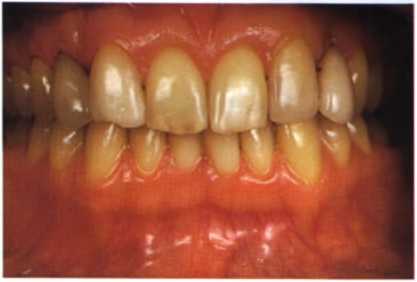
Рис. 1.21. Положение центральной окклюзии до реставрации (детали см. в тексте).
■ Рентгеновское исследование - на рентгенограмме в периапикальной области видно практически полное рассасывание корня временного клыка и очаг разрежения костной ткани, поэтому данный зуб требует немедленного удаления (рис. 1.24 и 1.25).
■ Для подробного изучения окклюзионных соотношений с обеих челюстей были сняты оттиски, проведена регистрация окклюзионных соотношений с использованием лицевой дуги, модели загипсованы в полурегулируемый артику-лятор.
■ Диагностическое моделирование для оценки возможности достижения цели лечения (рис. 1.26 и 1.27).
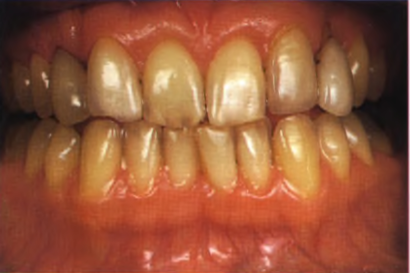
Рис. 1.22. Положение передней окклюзии до реставрации (детали см. в тексте).
Фотографии — лицо, нижняя треть лица, зубные ряды.
Компьютерная томография — не требуется.
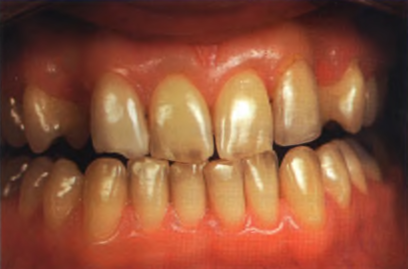
Рис. 1.24. После удаления временных клыков (вид спереди).
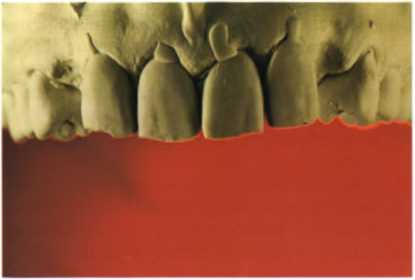
Рис. 1.26. Диагностическая модель до реставрации.
■ Анализ цвета — с использованием двух шаблонов шкалы Вита, классической и 3D (рис. 1.28 и 1.29).
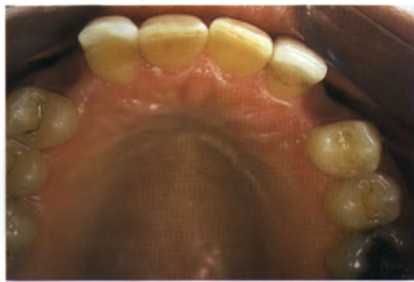
Рис. 1.25. После удаления временных клыков (виде окклюзионной поверхности).
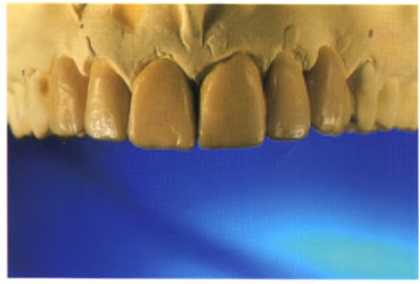
Рис. 1.27. Диагностическое моделирование реставрации фронтальной группы зубов.
■ Тест на жизнеспособность пульпы — все зубы фронтальной группы витальные, без поражений периапикальной области.
■ Микробиологическое исследование не показано.
Планирование.
Диагноз.
Неудовлетворительная эстетика фронтальной группы зубов, некачественная реставрация фронтальной группы зубов (дефектные виниры на постоянных клыках, имитирующие латеральные резцы), скол по режущему краю центральных резцов, диско-лорит фронтальной группы зубов, мягкие и твердые зубные отложения. Резорбция и дефицит костной ткани в вестибуло-
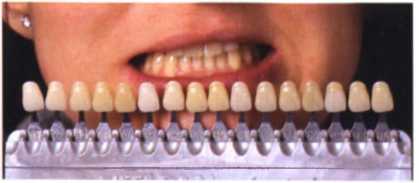
Рис. 1.28. Выбор цвета с использованием классической шкалы Вита.
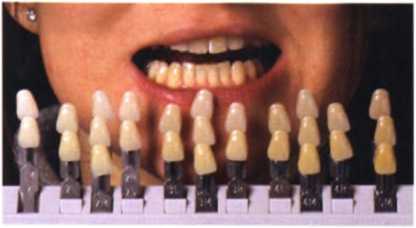
Рис. 1.29. Выбор цвета с использованием шкалы Вита 3D.
оральном направлении в результате удаления молочного клыка. Расстояние в мезио-дистальном направлении между псевдола-теральным резцом и первым премоляром —.
4 мм, этого недостаточно для установки имплантата, так как расстояние между имплантатом и зубом должно быть минимум 1,5 мм, а диаметр самого тонкого имплантата 3,5 мм.
Задачи лечения.
Сохранение существующих окклюзионных соотношений.
■ Восстановление доминанты центральных резцов в улыбке.
■ Сужение псевдолатеральных резцов (постоянных клыков).
Решение проблемы слишком высокого расположения зенитов десневого края псевдолатеральных резцов (постоянных клыков) по сравнению с центральными.
■ Восстановление отсутствующих клыков.
■ Улучшение цвета зубов на нижней челюсти.
Оценка риска.
Риск развития заболеваний пародонта минимален, так как глубина пародонтальных карманов незначительная, системные заболевания отсутствуют, генетическая предрасположенность к развитию заболеваний пародонта отсутствует, уход за полостью рта регулярный, здоровая диета. Однако учитывая тонкий биотип десны, при выполнении реставрационных работ или хирургических манипуляций можно получить рецессию.
Выбор метода лечения с использованием принципов доказательной медицины.
Пациентке были предложены следующие варианты лечения:.
(1) Съемный протез на верхнюю челюсть:.
■ Преимущества — неинвазивный, экономичный способ.
■ Риск — неприемлем с психологической точки зрения, неудобство принятия пищи и гигиенического ухода, протез является временным решением проблемы, так как искусственные акриловые зубы подвержены стиранию и окрашиванию, поэтому в будущем потребуется замена протеза.
(2) Отбеливание нижних зубов:.
■ Преимущества — предсказуемый и экономичный способ, немедленный результат.
■ Риск - возможно развитие повышенной чувствительности, могут потребоваться повторные аппликации отбеливающей системы для достижения желаемого результата.
(3) Ортодонтическое лечение с целью увеличения мезиодистального расстояния между псевдолатеральными резцами (постоянными клыками) и первыми премолярами для создания места под имплантат (с подсадкой костной ткани). Проблемы с десной можно решить с помощью ортодонтического вытяжения или пластики мягких тканей:.
■ Преимущества — тонкая, креативная работа, неивазивный способ.
Риск — лечение длительное, возможна резорбция кости и корня вследствие ортодонтического движения, необходимость ношения ретейнеров в ретен-ционный период, возможность развития осложнений после хирургического вмешательства, таких как инфицирование, утрата кости, непредвиденное изменение контуров мягких тканей, лечение дорогостоящее.
(4) Ортопедическое лечение: изготовление керамических виниров на центральные резцы, фиксация двух консольных протезов (с консольной частью, расположенной дистально от псевдолатеральных резцов) или двух мостовидных протезов, протяженностью от псевдолатеральных резцов до первых премоляров:.
■ Преимущества - отличный эстетический результат, предсказуемый и наиболее подходящий в данной ситуации метод.
■ Риск - очень инвазивный способ, необходимость точного соблюдения технологии, возможно в будущем потребуется эндодонтическое лечение, дорогостоящая работа.
Изолированно друг от друга ни один из перечисленных вариантов не обеспечивает решения всех проблем пациентки. Окончательный план лечения будет состоять из комбинации нескольких из приведенных выше вариантов, пациентка выбрала варианты №2 и №4. Рассмотрим эту комбинацию с точки зрения компонентов доказательной медицины:.
■ Клинический опыт врача. Исходя из опыта в подобных клинических случаях, реставрацию следует выполнять, сохраняя имеющиеся окклюзионные соотношения. Для центральных резцов было решено вместо полных коронок изготовить виниры, так как при имеющемся значительном вертикальном резцовом перекрытии и протрузии натуральных зубов отказ от коронок обеспечит более долговременный результат.
Данные надежных научных исследований. С точки зрения предсказуемости результата отбеливание и виниры при точном соблюдении технологии являются достаточно надежным решением. Установка цельнокерамических мостовидных протезов (In-Ceram, Vita) позволяет добиться максимальной эстетики. Такие конструкции при небольшой протяженности во фронтальной области позволяют добиться долговременного результата (см. главу 3).
Пожелания и нужды пациента. Об окончательном плане лечения можно говорить только после подробного выяснения жалоб пациента. Причиной отказа от хирургического вмешательства и длительного лечения был негативный предыдущий опыт пациентки. По настоятельной просьбе пациентки в план лечения включили отбеливание нижних зубов. Учитывая низкую линию улыбки, неудовлетворительное расположение зенитов десневого края у псевдолатеральных резцов было решено не принимать во внимание.
Лечение.
Последовательность предполагаемого лечения следующая:.
(1) Поддержание здоровья тканей пародонта с помощью профилактических мер и проведения инструктажа по индивидуальной гигиене полости рта.
(2) Изготовление каппы для отбеливания, проведения отбеливания и ожидание стабилизации цвета в течение 3—4 нед., чтобы подобрать оттенок верхних зубов.
(3) Консультация керамиста по поводу выбора оттенка с использованием диагностического моделирования из воска, фотографий и обсуждения желаемого цвета с пациенткой.
(4) Препарирование центральных резцов под виниры и изготовление двух мостовидных протезов от псевдолатеральных резцов до первых премоляров. Установка временных конструкций для поддержания здоровья тканей пародонта, обеспечения адекватной фонетики и окклюзии (рис. 1.30—1.32).
(5) Еше раз определить цвет после препарирования, особенно для центральных резцов (рис. 1.33).
(6) Так как десна здоровая, возможно снятие окончательного оттиска с лицевой дугой и регистрацией окклюзионных соотношений (рис. 1.34).
(7) Отливка двух гипсовых моделей в лаборатории, одна оставляется неразрезанной, для того чтобы был пример десневого контура. Вторая модель разрезается и гипсуется в артикулятор для изготовления окончательной реставрации (рис. 1.35 и 1.36).
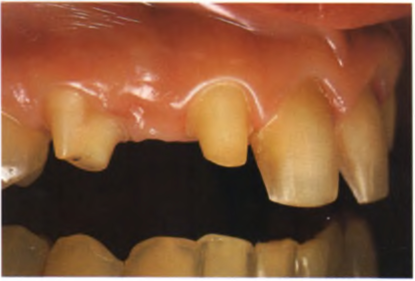
Рис. 1.30. Зубы после препарирования, вид сбоку справа.
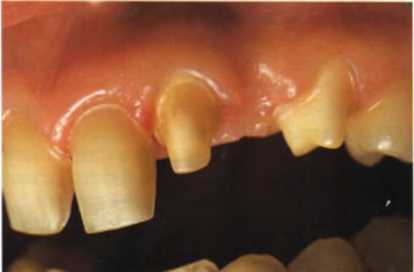
Рис. 1.31. Вид после препарирования сбоку слева.
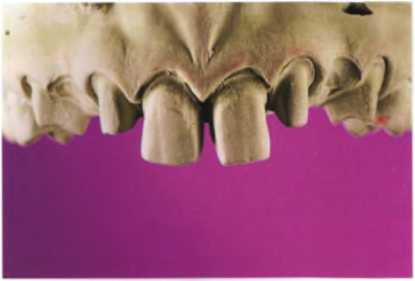
Рис. 1.35. Рабочая модель до разделения на части.

Рис. 1.36. Модель разделена на части и загипсована в полурегулируемый артикулятор.
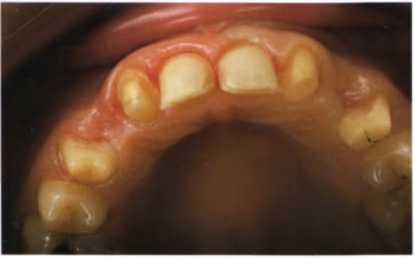
Рис. 1.32. Вид после препарирования с окклюзионной стороны.
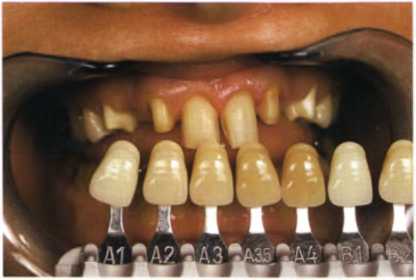
Рис. 1.33. Анализ цвета после препарирования с помощью классической шкалы Вита.
(8) Примерка реставрации, контроль качества посадки и окклюзии, фонетики и эстетики (рис. 1.37 и 1.38). В данном случае были выявлены следующие недоработки (рис. 1.39):
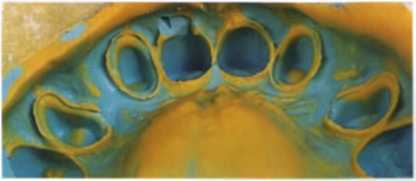
Рис. 1.34. Окончательный силиконовый оттиск (Provil Novo, Heraeus Kulzer).
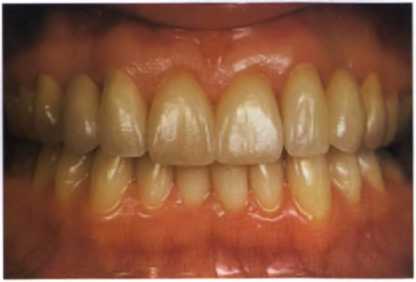
Рис. 1.37. Примерка окончательного варианта реставрации (вид спереди).
Неправильный наклон правого клыка (промежуточная часть мостовидного протеза) и левого псевдолатерального резца.
Дефекты краевого прилегания реставрации с мезиально-щечной и нёбной.
сторон опорного зуба 1-4 и нёбной стороны зубов 2-2 и 2-4.
Пациентка попросила уменьшить интенсивность желтого тона в интерпроксимальных областях и в прише-ечной области.
(9) Так как дефекты краевого прилегания каркаса мостовидных протезов невозможно скорректировать добавлением керамической массы, то было принято решение об изготовлении новых конструкций. Окончательный вид реставрации после устранения недоработок представлен на рисунке 1.40.
(10) Фиксация реставрации с использованием адгезивной техники.
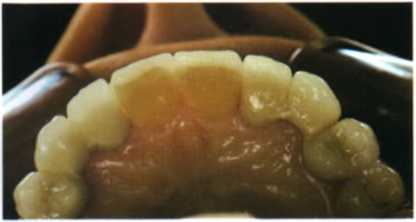
Рис. 1.38. Примерка окончательного варианта реставрации (вид с окклюзионной поверхности).
(11) Вид после лечения демонстрирует отличное состояние тканей пародонта
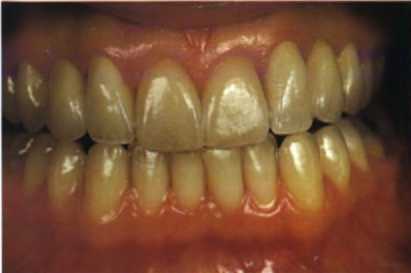
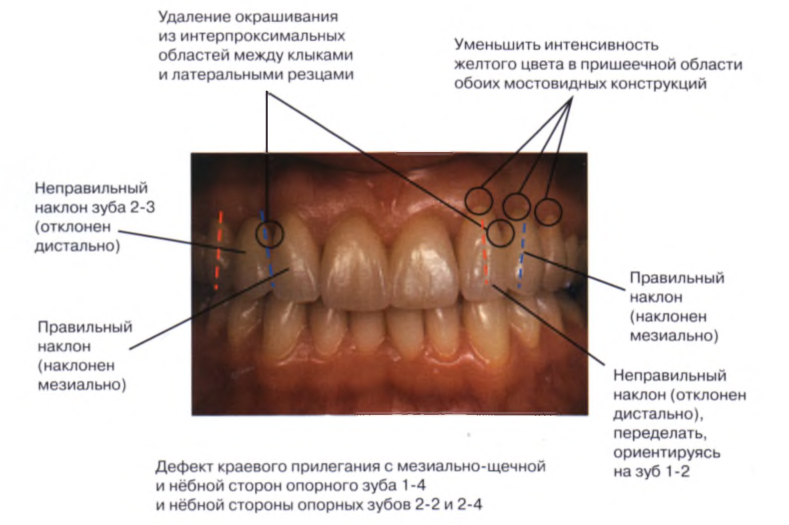
Рис. 1.39. Оценка эстетики и технических ошибок на этапе примерки.
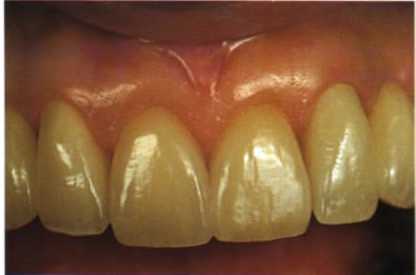
Рис. 1.40. Окончательный вариант реставрации Рис. 1.41. Вид после реставрации, увеличение в полости рта.
1:1, видно улучшение эстетики, незаметный пере.
ход края реставрации в ткани зуба и десны.
Рис. 1.42. Вид нижней трети лица до реставрации.
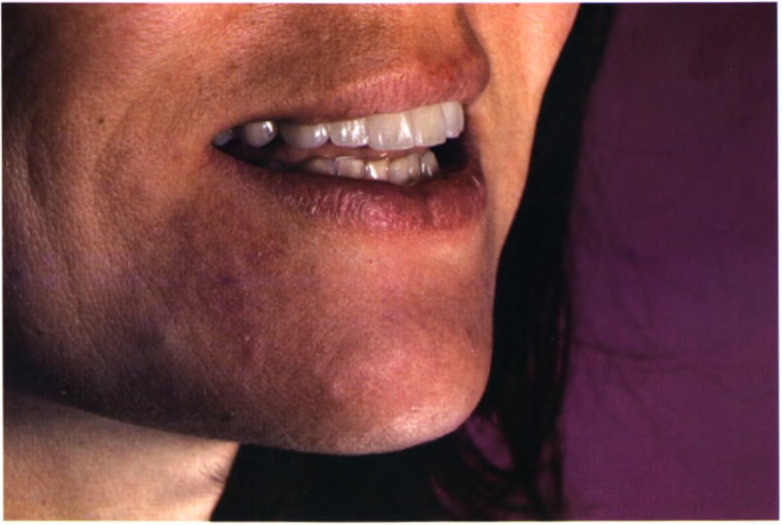
Рис. 1.43. Вид нижней трети лица после реставрации.
и высокоэстетичную границу реставрация—ткани зуба—десна (см. рис. 1.41-1.43). Таким образом, достигнуты следующие цели лечения:.
Существующие окклюзионные соотношения остались неизменными. Восстановлена доминанта центральных резцов в улыбке.
■ Псевдолатеральные резцы несколько сужены.
■ Высокое расположение зенитов десневого края псевдолатеральных резцов незаметно благодаря низкой линии улыбки.
Восстановлены утраченные клыки.
■ Цвет нижних зубов улучшен.
План лечения состоял из трех последовательных этапов: достижения здоровья тканей пародонта, хороших окклюзионных соотношений и фонетики, а также эстетики фронтальной группы зубов (триада HFA, где Health — здоровье, Function - функция, Aesthetic - эстетика). Эта триада является темой следующей главы.