Необходимо помнить, что ряд симптомов встречается при различных заболеваниях. Кроме того, в рассказе больных превалируют субъективно оцениваемые ими и наиболее важные с их точки зрения явления, которые, доминируя в физиологическом и психологическом восприятии, могут завуалировать другие, весьма сложные заболевания зубочелюстной системы, протекающие без субъективных ощущений. Важно также помнить, что чаще всего встречается сочетание различных заболеваний зубочелюстной системы и их осложнений.
При обследовании органов полости рта врач всегда проводит сопоставление увиденного со знанием физиологических вариантов строения каждого органа. На этом этапе именно сопоставление поможет найти отклонение, т. е. симптом болезни или аномалийного развития и определить важность и значимость его в патологическом процессе.
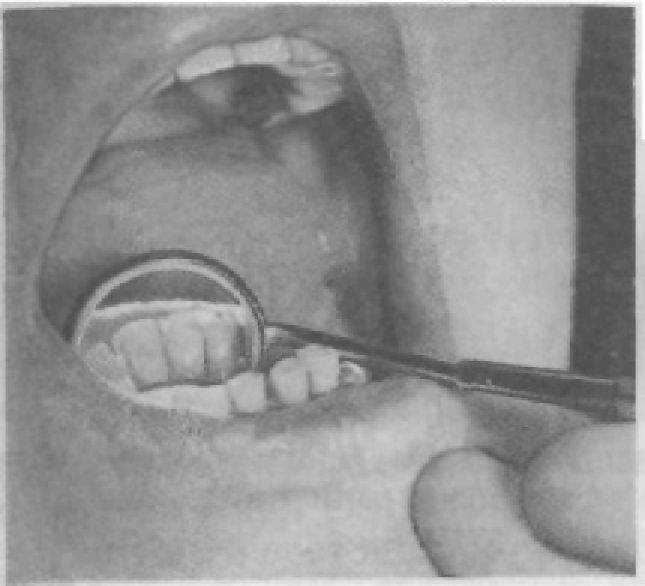
Рис. 5. Положение стоматологического зеркала при обследовании зубов.
Обследование проводят в следующей последовательности: 1) оценка зубов; 2) оценка зубных дуг, дефектов в них и взаимоотношения зубных рядов; 3) оценка слизистой оболочки рта; 4) оценка челюстных костей.
Осмотр и обследование зубов проводят с помощью зонда, зеркала и пинцета. Сначала осматривают зубы правой стороны нижней челюсти, затем левой и с переходом на верхнюю челюсть, продолжая осмотр слева направо. Оценка зубов складывается из оценки формы коронки, определения состояния твердых тканей коронковой части и корня, тканей периодонта, состояния пульпы зуба. При осмотре зуба стоматологическое зеркало держат в левой руке, а зонд или пинцет — в правой. Применение зеркала позволяет осмотреть каждый зуб со всех сторон (рис. 5); пинцетом определяют подвижность зуба, зондом — целостность поверхностей коронки зуба, чувствительность обследуемого участка, глубину десневой бороздки, а возможно, периодонтального кармана. Сопоставляя знания анатомической формы зубов с полученными данными, отмечают соответствие или отклонение в форме у каждого обследованного зуба (рис. 6). Одновременно оценивают цвет зуба; замечают изменение цвета всей коронки или отдельных ее участков. При кариесе цвет зуба меняется соответственно степени процесса: исчезновение естественного блеска эмали, меловидное пятно, окрашивание кариозного пятна от серого до темно-коричневых тонов. Если для лечения кариеса применяли амальгамы, наблюдается темно-синее окрашивание, а если пластмассовые материалы — темно-коричневое. У зубов, у которых погиб или удален сосудисто-нервный пучок (депульпированные зубы), эмаль теряет блеск и приобретает сероватожелтоватый оттенок. Изменяется цвет эмали у курильщиков, ра-
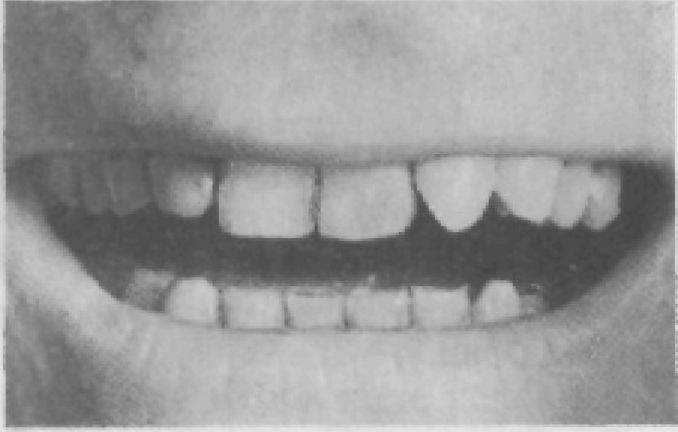
Рис. 6. Изменение формы зуба (аномалия развития).
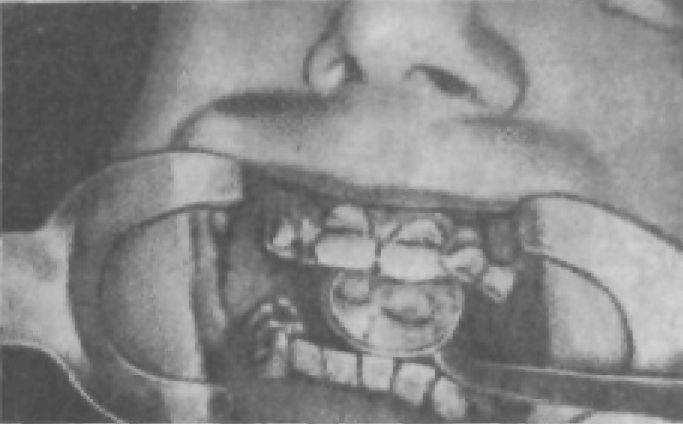
Рис. 7. Нарушение формы зубов при гипоплазии.
ботников кислотных цехов. Цвет и форма зуба могут изменяться при ряде заболеваний (флюороз, дисплазии).
При обследовании коронки зуба важно правильно направить луч света от осветительной лампы или осветить обследуемую зону с помощью световода. Тщательному осмотру подлежат области межзубных контактов, где чаще всего развивается кариес.
Форма зубов нарушается при флюорозе, дисплазиях, гипоплазии, клиновидных дефектах, физиологической и патологической стираемости твердых тканей зуба (рис. 7, 8). Это нарушения некариозного происхождения.
Наиболее часто форма зуба изменяется в результате кариеса — патологического процесса, при котором происходит деминерализация твердых тканей с последующим образованием дефекта.
Локализация и частота поражения разных групп зубов различны. Чаще поражаются моляры и премоляры, как правило, фиссуры жевательной поверхности и контактные поверхности. Блэк предложил в зависимости от групп зубов и поверхности поражения классификацию кариозных дефектов (см. рис. 68).
Кариозным процессом коронковая часть может быть разрушена частично или полностью. При обследовании обнаруживают зубы, запломбированные разными материалами. В этих случаях необходимо визуально и с помощью зонда оценить качество пломбы, степень ее прилегания к тканям зуба, выяснить, не развился ли вторичный кариес (см. рис. 12, а).
Оценка нарушения формы зуба, топографии и степени поражения твердых тканей зубов позволяет не только установить наличие заболеваний, но и определить необходимость ортопедических вмешательств. Это, как правило, предполагает проведение ряда дополнительных исследований: оценка состояния околоверхушечных тканей по данным рентгенологического исследования и правильности пломбирования зубного канала (каналов), определение толщины стенок корней.
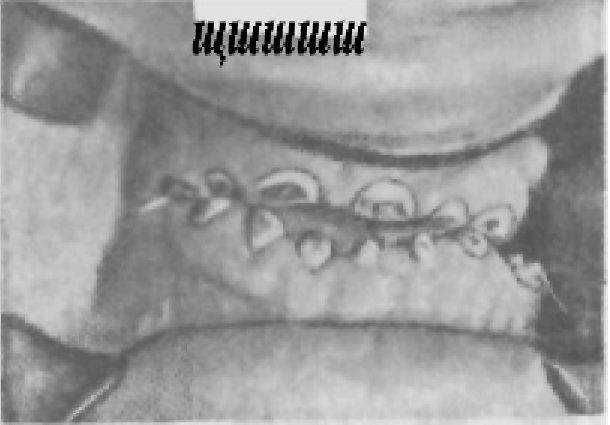
Рис. 8. Нарушение формы зубов при дисплазии Капдепона.
Степень разрушения твердых тканей коронки и корня зуба определяют в 2 этапа: до и после удаления всех размягченных тканей. Именно после удаления размягченных тканей можно с достоверностью говорить о возможности сохранения оставшейся части твердых тканей зубов, а с учетом топографии дефекта о виде лечения: пломба, вкладка, искусственная коронка, частичная и полная резекция коронковой части с последующим ее восстановлением штифтовыми конструкциями.
Степень разрушения твердых тканей пломбированных зубов определяется относительно, так как не представляется возможным установить объем проведенного врачом перед пломбированием иссечения тканей.
Данные о состоянии коронковой части зуба в виде условных обозначений заносят в одонтопародонтограмму. Существует несколько форм одонтопародонтограмм (рис. 9). Одонтопародонтограмма — это запись результатов исследования коронковой части зуба и функционального состояния пародонта в виде таблицы, содержащей данные измерения глубины десневой бороздки или периодонтальных карманов, сопоставленных с данными рентгенографии.
Основу таблицы составляет развернутая зубная формула. В первый ряд клеток над и под зубной формулой вносят данные о
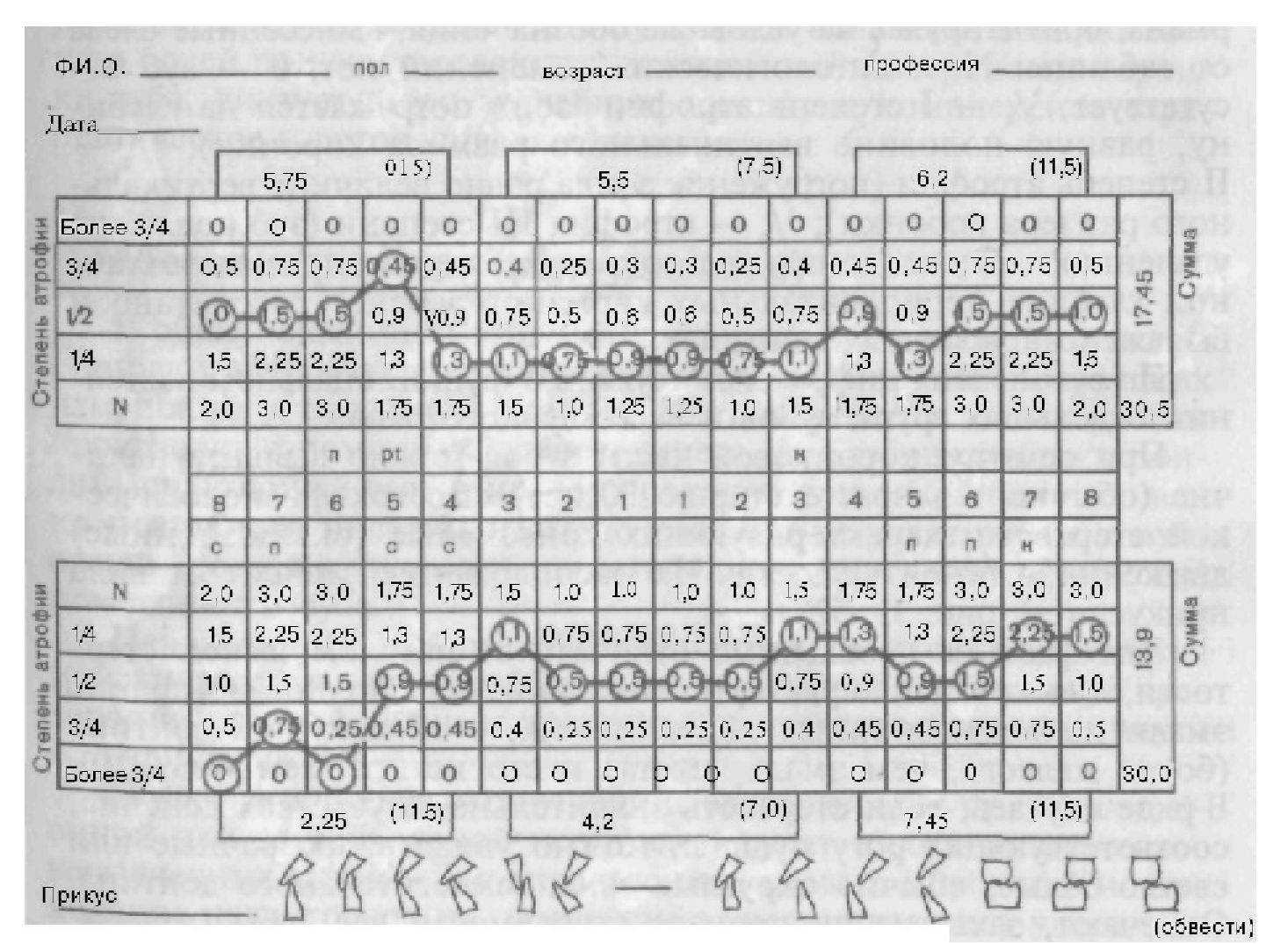
Рис. 9. Одонтотродонтограмма.
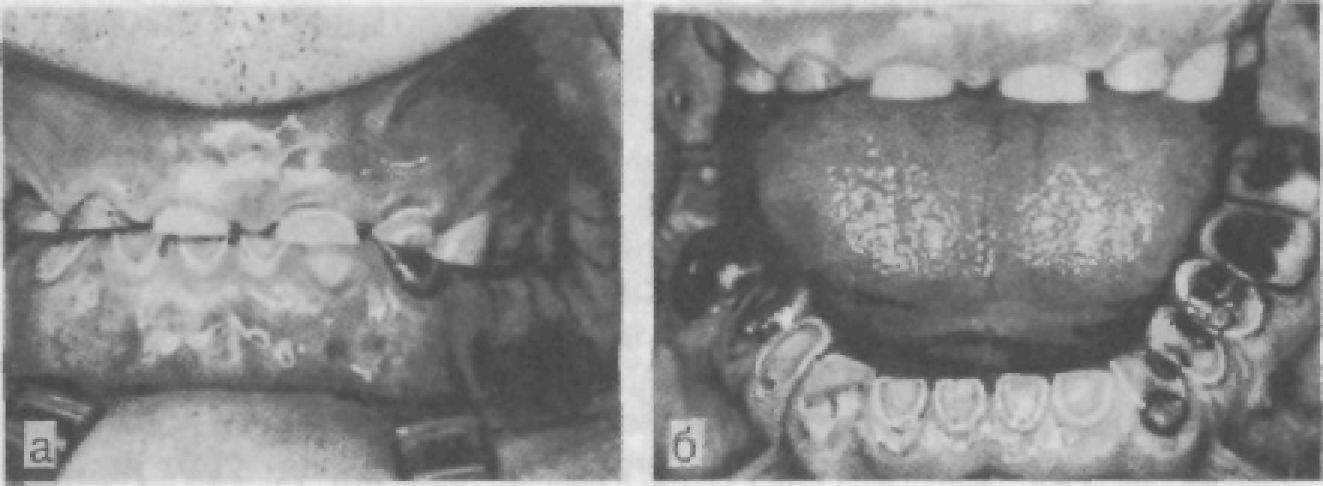
Рис. 10. Вид коронок зубов при локализованной (а) и генерализованной (б) формах патологической стертости.
состоянии тканей зубов верхней и нижней челюстей: С — кариес, Р — пульпит, Pt — периодонтит, R — корень, п — пломба, К — зуб покрыт искусственной коронкой, И — искусственный зуб, замещающий отсутствующий. В этих же клетках стрелкой можно отметить направление смещения подвижного зуба.
В следующие клетки вносят данные зондирования и обводят кружком цифры, соответствующие глубине периодонтального кармана, ориентируясь на условные обозначения, вынесенные слева от таблицы: N — патологических изменений нет; 0 — зуб отсутствует; `/
— I степень атрофии (зонд погружается на глубину, равную половине вертикального размера коронки);
/, — II степень атрофии (погружение зонда равно величине вертикального размера коронки); 3/
— атрофия III степени (зуб подлежит удалению) . Функциональное состояние пародонта при различной глубине периодонтальных карманов заранее рассчитано и выражено в условных единицах.
По сумме этих цифр можно судить о функциональном состоянии отдельных групп зубов и всего зубного ряда.
При осмотре коронковой части зубов можно выявить наличие (обычно в возрасте старше 30 лет) фасеток физиологической стертости, характеризующих контактные (окклюзионные) движения нижней челюсти. Их расположение зависит от вида прикуса (см. рис. 31, 32).
Эти фасетки необходимо отличать от патологической стертости, для которой характерно зональное или полное истирание эмали на окклюзионных поверхностях, с обнажением дентина (более желтого, чем эмаль, цвета) и его истиранием (рис. 10). В ряде случаев, если стертость значительна, в участках дентина, соответствующих рогу пульпы, можно увидеть прозрачные или светло-белые, обычно округлые зоны заместительного дентина. Отмечают, захватил ли процесс стираемости все зубы (генерализованная стертость) или какую-либо отдельную группу зубов (локализованная). Вид прикуса определяет характер убыли твердых тканей: горизонтальная, вертикальная или смешанная форма стираемости.
Фактически фасетки окклюзионной стертости следует отнести к физиологической стертости. Если у лиц старше 30 лет при осмотре не обнаружены такие фасетки, то говорят о задержке истирания. Эта задержка может обусловить развитие патологического процесса в тканях пародонта, особенно если она характерна для отдельных или функционально ориентированной группы зубов.
Зубы, у которых изменен цвет или значительно разрушена коронковая часть, даже при отсутствии субъективных ощущений, подлежат электроодонтологическому и рентгенологическому исследованиям. Эти же исследования показаны для всех зубов с патологической стертостью. Применение данных методов обусловлено тем, что при этом виде поражения патологический процесс захватывает не только твердые ткани, но пульпу и околоверхушечную область. Образующиеся в пульпе дентикли могут быть причиной «пульпитных» болей, а облитерация канала — асептического некроза всего сосудисто-нервного пучка. Процесс может захватить околоверхушечную область пародонта, где чаще всего определяются бессимптомно протекающие кистозный и кистозно-гранулематозный процессы. Гиперестезия эмали, которая определяется по субъективным ощущениям больного, возникновению болей при зондировании окклюзионной поверхности коронки зуба, диктует иную врачебную тактику и комплексное терапевтическое и ортопедическое лечение.