вследствие потери части зубов, хронических заболеваний слизистой оболочки, заболеваний височно-нижнечелюстного сустава; б) кламмерами съемных протезов, консольными или некачественно изготовленными мостовидными протезами.
К общим, эндогенным, факторам относят общесоматические заболевания, которые в своей основе содержат факторы, вызывающие нарушение гемодинамики как во всем организме, так и с топически функционально обусловленными гипо- и гипертензивными изменениями гемодинамики.
Чтобы четко ориентироваться во врачебной тактике, следует после усвоения этиологических факторов разобраться и ответить на вопрос, почему под влиянием многих этиологических (эндогенных и экзогенных) факторов патологический процесс в зубочелюстной системе реализуется как болезнь в однотипную воспалительно-дистрофическую реакцию.
В этом плане важно рассмотреть основы генеза заболевания при наличии основных перечисленных выше этиологических.
моментов в непосредственной связи общего состояния организма со спецификой функциональной деятельности зубочелюстной системы, взаимосвязи окклюзии и артикуляции с гистофункциональными корреляциями зуба и окружающих тканей при функциональных нагрузках, сосредоточив внимание на взаимосвязи между динамической функцией жевания и кровообращением в тканях пародонта.
Знание реакций всех компонентов тканевого комплекса: пародонта (зубочелюстного сегмента) на воздействие доминантного фактора внешней среды — функциональной жевательной нагрузки, местно-действующих хронических травматических факторов, факторов бактериального влияния с учетом общесоматического состояния обследуемого позволяет с большой достоверностью установить в каждом конкретном случае специфику возникновения и развития заболевания пародонта.
Рассмотрим отдельные вопросы патогенеза заболеваний.
Первый фактор местно-действующих причин — микробная бляшка (конгломерат сапрофитов полости рта) — приводит к тому, что продукты их обмена (токсины) повреждают эпителий, вызывают изменения в сосудах с признаками продуктивного васкулита, лейкоцитарную инфильтрацию, дезорганизацию соединительной ткани, изменения в волокнистых структурах. Развивающиеся в сосудах нарушения обусловливают дистрофические изменения как в десне, так и в костной ткани, т. е. воспалительный процесс, возникая в десне, переходит на костную ткань.
Аналогично возникает и распространяется процесс под влиянием хронической механической травмы десневого края. Попадание пищевого комка на десневой край из-за отсутствия клинически выраженного экватора, вклинивание и застревание пищи в межзубных промежутках, постоянное раздражение десневого края неправильно изготовленной пломбой (вкладкой), краем некачественных протезов вызывают воспаление в участке травмы, которое распространяется в подлежащие ткани, на весь маргинальный пародонт. Дальнейшее повреждение воспаленного участка пищевым комком усугубляет процесс. Распространяющееся на кость воспаление вызывает ее рассасывание.
Развитие воспалительного процесса под влиянием измененной функциональной нагрузки начинается с функциональных изменений в сосудах периодонта с переходом через внутрикостные сосуды на ткани десны, т. е. в отличие от первых двух факторов воспаление развивается изнутри.
Чтобы понять механизм развития заболеваний, опишем гистофункциональные корреляции зуба и окружающих тканей, уточним биомеханику пародонта при воздействии на зубы доминантного фактора внешней среды — жевательной нагрузки.
Тензометрическими исследованиями установлено, что в процессе жевания костная ткань челюстей находится под двойным воздействием общего функционально-напряженного состояния и функционального напряжения в стенках альвеол. Сопоставление величин напряжений в зоне нагрузки и общего напряженного состояния альвеолярной части челюсти свидетельствует о более значительном влиянии местных деформаций на ткани пародонта (см. рис. 137). Под влиянием жевательного давления в стенках альвеол возникают упругие деформации, вызывающие напряжения сжатия или растяжения, характер и степень которых находятся в прямой зависимости от величины, направления и точки приложения силы, топографии, зоны и толщины стенки альвеол, геометрии и угла наклона зуба, наличия контактных пунктов.
Под воздействием вертикально направленной силы на вертикально стоящие зубы вестибулярные и язычные стенки альвеол испытывают деформации одинакового характера — сжатие в случаях совпадения осей зуба и действующей силы при наибольшей степени деформации в средней зоне альвеолы. При воздействии этой силы на зуб, имеющий наклон, на стороне наклона в стенке альвеолы возникает напряжение сжатия, а в противоположной стенке — растяжения с увеличением степени деформации в пришеечной области. Данный факт обязывает пересмотреть сложившееся в ортопедической стоматологии положение, что вертикально направленные силы наиболее безвредны для тканей пародонта.
Направленная под углом к длинной оси зуба сила обусловливает различный характер напряжения наружных слоев вестибулярной и язычной стенок альвеол. При этом степень деформации увеличивается по сравнению с вертикальным напряжением в среднем в 2—2,5 раза. Наибольшая степень напряжений при действии силы под углом возникает в пришеечной и приверхушечной зонах. Отмечен факт повышенной деформации стенок альвеол у зубов, граничащих с дефектом зубного ряда, что свидетельствует о важной роли контактных пунктов на контактных поверхностях зубов в перераспределении нагрузки.
Изменение линейных размеров деформированных участков стенок альвеол при вертикальных нагрузках силой в 5 кг в области жевательных зубов составляет 0,45—0,5 мкм, а у передних — 1—15 мкм. При воздействии силы под углом изменение размеров превышает 2 мкм. Следовательно, при нагрузке внутрикостные сосуды значительно изменяют свой просвет и могут пережиматься.
Данные о повышенной упругой деформации в пришеечной области стенок альвеол под воздействием углового компонента жевательного давления диктуют необходимость учета этого момента в трактовке патологических изменений в тканях пародонта и пересмотра рекомендаций по выбору методов лечения, основанных только на учете воздействия вертикальных сил жевательного давления.
При резорбции костной ткани дистрофический процесс ведет к увеличению степени деформации оставшихся участков пародонта и концентрации наибольшего напряжения в области края альвеолы при всех направлениях жевательной силы.
При резорбции стенок альвеол на половину длины напряжение увеличивается в среднем в 2—2,8 раза, а у зубов, имеющих наклон, — в 2,7—7 раз в зависимости от степени наклона.
Макро-, микроскопическое исследования костной ткани альвеолярной части нижней челюсти в норме позволяют констатировать взаимосвязь строения этого участка челюсти с дифференцированной функцией функционально-ориентированных групп зубов. Именно характером и направлением действующих сил можно объяснить топографию компактного и губчатого вещества с преобладанием компактного слоя в вестибулярных и язычных стенках альвеол.
Тонкий слой внутренней компактной пластинки в области верхушки корня в сочетании с изогнутостью балок губчатого вещества, истончение компактного вещества у края альвеолы, наличие большого количества перфорационных отверстий на внутренней поверхности в пришеечных и приверхушечных зонах (рис. 153) и более интенсивный процесс физиологической перестройки в этих же участках топографически связаны с зонами наибольшего пространственного смещения зубов. Зонам повышенной функциональной нагрузки соответствует расположение оппозиционных линий склеивания, ритмичность костеобразователь-
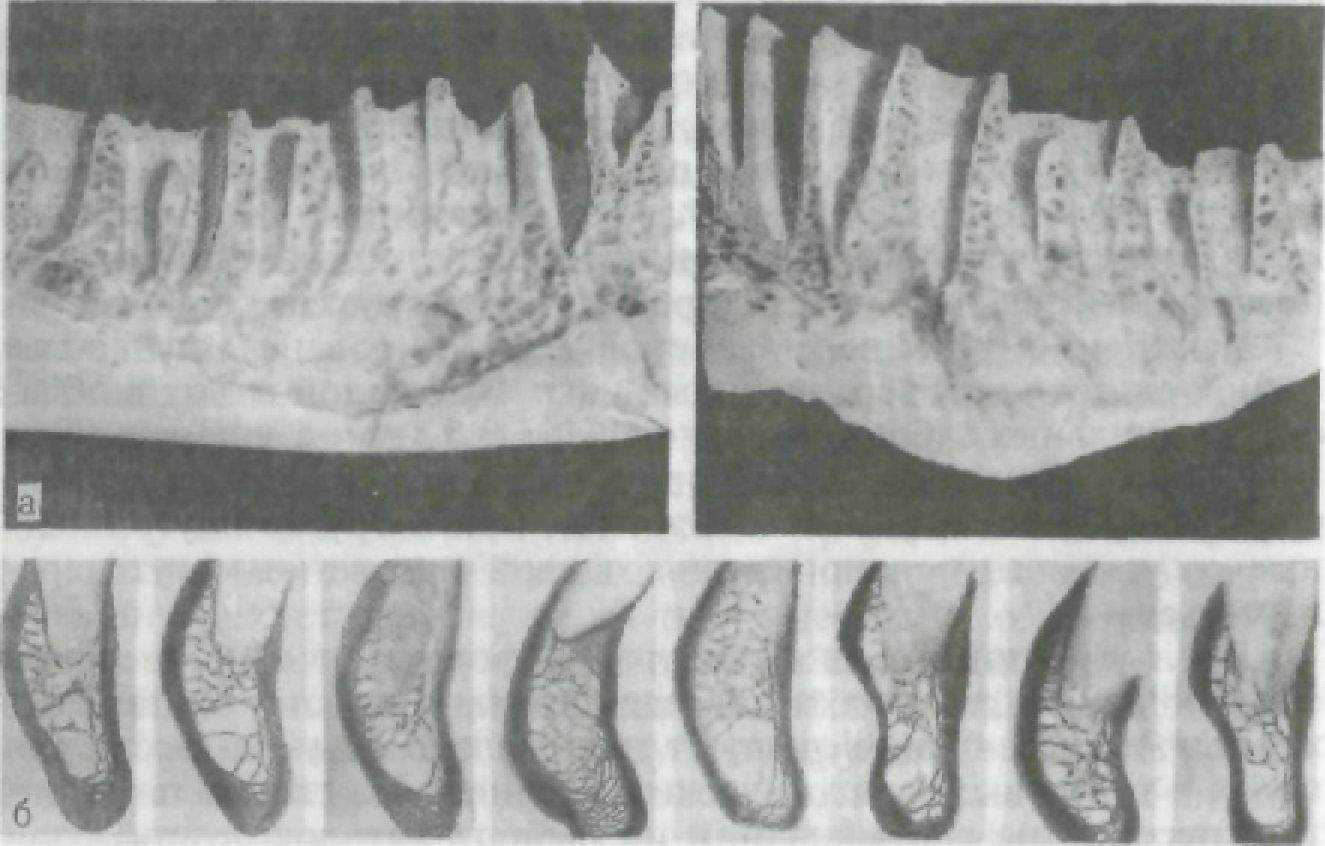
Рис. 153. Продольный распил нижней челюсти (а) и рентгенограммы срезов зубочелюстных сегментов (б).
ного процесса в стенках альвеол. На вестибулооральных срезах выявлено преимущественное расположение в верхней трети длины стенок альвеол поперечно срезанных остеонов, в средней части к ним присоединяются продольно или косо срезанные остеоны (косые остеоны, по А. Л. Шабадашу и А. И. Дойникову). Количество продольных срезанных остеонов возрастает к приверхушечной зоне.
Отсутствие однонаправленности хода остеонов является доказательством сложного комплекса развивающихся деформаций этого участка челюсти в процессе разжевывания пищи. Наличие компактного строения вестибулярных и оральных стенок альвеол позволяет по-новому подойти к пониманию процессов патологической перестройки пародонта при пародонтите, так как процесс перестройки кости протекает по-разному в компактном и губчатом веществе. Гистологические исследования челюстей с явлением очагового пародонтита на фоне частичной адентии подтвердили взаимосвязь патологической перестройки с изменением условий функционирования тканей пародонта, зональным изменением кровообращения.
Отмечено видимое расширение ложа проникающих сосудов и диаметра каналов остеона (гаверсовых каналов), истончение и исчезновение внутренней кортикальной пластики, что превращает компактную костную ткань стенок альвеол в своеобразную «губчатую» кость (рис. 154). Спонгиотизация стенок альвеол у отдельных зубов, находящихся в измененных условиях, очевидно, является одним из характерных признаков функциональной патологической перестройки. Установленная картина перестройки компактного слоя путем частичного или полного рассасывания костного вещества остеонов аналогична описанной в общей патологии Т. П. Виноградовой (1971). Процесс перестройки различен на разных уровнях стенок альвеол. По верхнему краю стенки альвеолы образуется дефект костной пластинки, заполненный грануляционной тканью с остеокластами; сам край стенки представлен грубопучковой костью. Ниже — компактная кость с расширенными каналами остеонов, число которых уменьшается по направлению к основанию альвеолы. На внутренней поверхности стенок расширенных каналов определяются пазухи и участки гладкой резорбции. Одновременно в наружных слоях остеона имеется обычная пластиночная кость с тонкими, извилистыми линиями склеивания, что свидетельствует о проходивших процессах перестройки. В зоне наибольшей патологической перестройки каналы остеонов сливаются между собой, образуя большие полости, стенки которой имеют неровные контуры с участками гладкой резорбции. Расширенные просветы каналов соединены между собой костными мостиками. В нижележащих участках встречаются остеоны с сохраненным пластинчатым строением и интенсивно окрашенными ровными линиями склеивания, что свидетельствует о параллельно идущем костеобразовательном процессе.
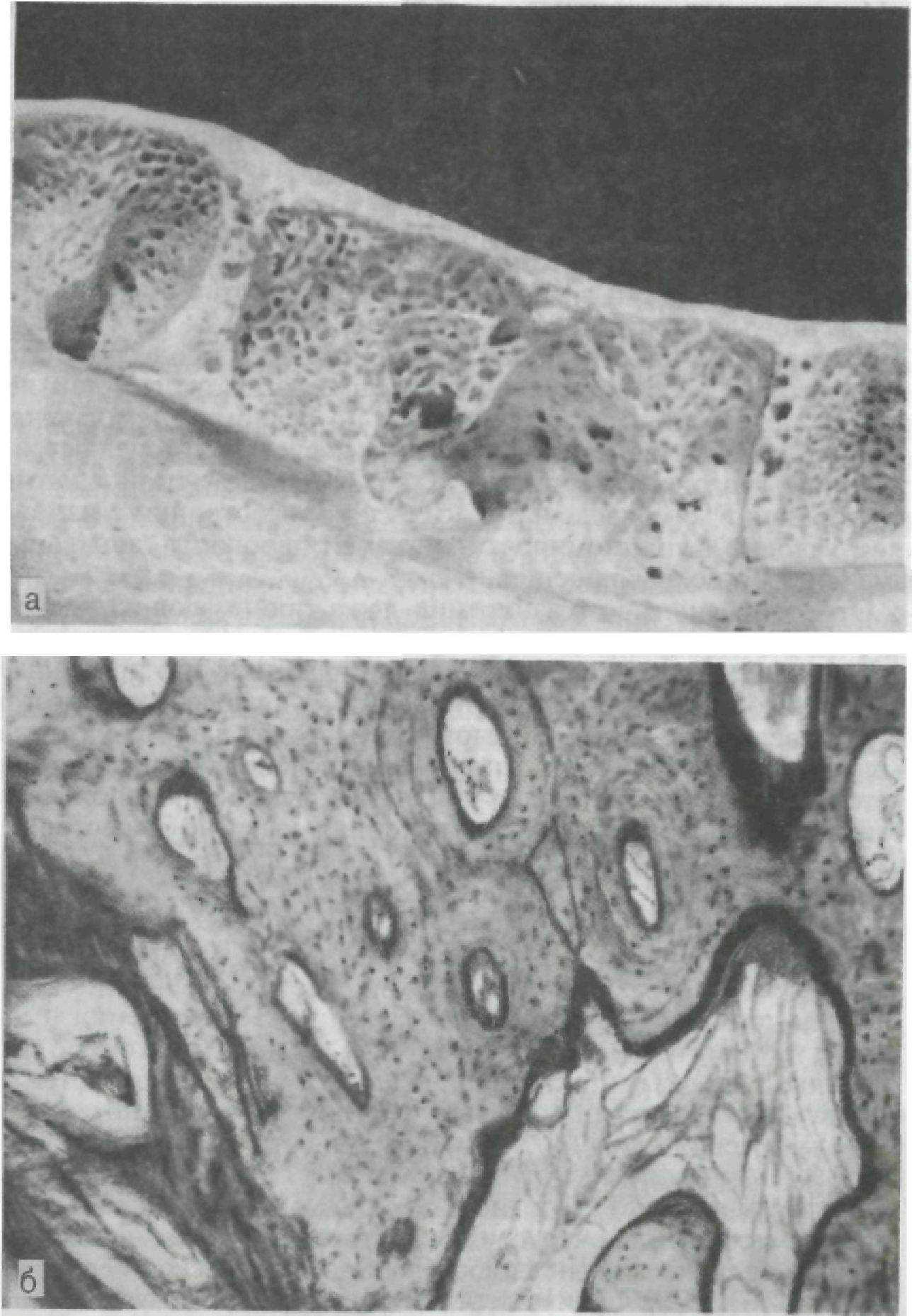
Рис. 154. Очаговый пародонтит.
а — спонгиотизация компактной костной ткани стенок альвеол вследствие расширения сосудистых каналов. Вид альвеол сверху; б — костные структуры стенок альвеол в зоне функциональной патологической перестройки. Микрофото. Х80.
Методом математического моделирования получены данные о пространственном смещении различных участков коронки и корня зубов под воздействием функциональной нагрузки, что дало возможность объяснить механизм вовлечения в процесс деформации стенок лунок зубов и реакцию тканей периодонта.
При действии субпороговых сил жевательного давления, направленных под углом, зуб совершает трехмерное вращательнопоступательное движение вокруг центра вращения, причем разные его участки перемещаются на различную величину с характерным и малым по отношению к ширине периодонтальнои щели пространственным смещением (рис. 155). У клыка смещение в горизонтальной плоскости верхушки корня составляет 10 мкм, у коронки — 19,3 мкм, у корня на уровне альвеолы — 7,6 мкм, на середине длины — 124 мкм. Для премоляра пространственное смещение у коронковой части меньше, в пришеечной части и у верхушки корня больше, в средней части — по горизонтали равны и несколько больше в вертикальной плоскости. У моляра все параметры пространственного смещения меньше, чем у клыка и премоляра.
Верхушка корня смещается в противоположную от направления силы сторону по горизонтали и опускается вниз. Вестибулярная и язычная поверхности корня на уровне края альвеолы смещаются по горизонтали в направлении действия силы с одновременным разнонаправленным смещением по вертикали: на стороне действия силы поднимаются, а с противоположной стороны опускаются.
Описанный характер смещения объясняется тем, что центр вращения расположен в верхнем отделе средней трети длины корня и сдвинут от длинной оси зубов в направлении действия силы. Его расположение, а также параметры смещения зуба зависят от соотношения длины коронки и корня, от угла приложенной силы, от наклона самого зуба, величины силы. Степень смещения корня определяется высоким модулем упругости при растяжении и сжатии, структурными особенностями волокон периодонта.
Согласно данным математического расчета, при резорбции резко возрастает величина пространственного смещения зубов и меняется направление смещения участков корня с перемещением центра вращения по направлению к верхушке корня. При резорбции II степени на уровне образовавшегося края альвеолы смещение корня по горизонтали увеличивается по сравнению с нормой в 57 раз, верхушки корня — в 11,3 раза (см. рис. 155, б).
Резорбция обусловливает увеличение степени деформации и изменение зон сжатия и растяжения тканей периодонта, а следовательно, и большее нарушение кровообращения в пародонте. Ухудшение кровообращения происходит за счет большей деформации в зоне вхождения зубной артерии и ее ветвления и в зонах повышенного давления на уровне края альвеолы.
Связочный аппарат корневого периодонта составлен из множества объемных структурных единиц — основных пучков кол-
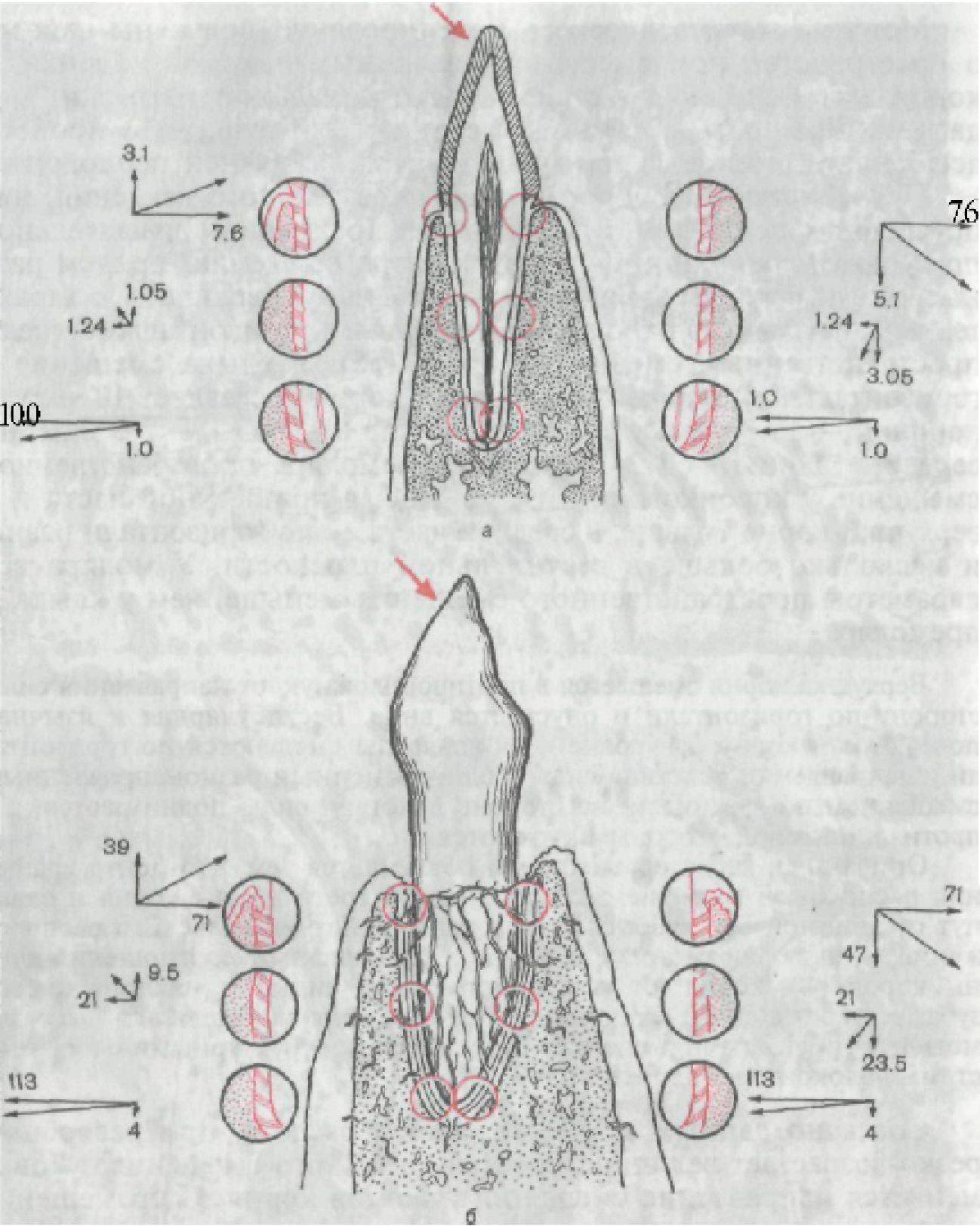
Рис. 155. Пространственное смещение клыка нижней челюсти под действием жевательного давления при непораженном пародонте (а) и при резорбции стенок альвеол наполовину (б).
лагеновых волокон. Каждый основной пучок отделен от других пучков, расположенных радом, выше или ниже, сосудами, клеточными элементами и межклеточным веществом. Каждый из основных пучков состоит из расположенных на различных уровнях радиально и тангенциально ориентированных плотно упакованных волокнистых пучков. Эти плотные пучки соединены между собой от участка к участку фибриллярными анастомозами, имеющими различную направленность в вертикальной и горизонтальной плоскостях. Характерным для ориентации волокон является образование ромбовидных пространств в плотных пучках при подходе их к цементу корня.
Анастомозы наблюдаются во всех группах зубов в зонах наибольшего смещения корня, т. е. в пришеечной и приверхушечной областям. Как плотные пучки, так и анастомозы не имеют перерыва по всей длине.
Длина основных пучков зависит от ширины периодонтальной щели и угла наклона коллагеновых волокон. Наименьшую длину имеют горизонтальные волокна маргинальной части, в месте сужения периодонтальной щели, и наибольшую — у верхушки корня. Таким образом, где большее смещение зуба, там длиннее волокно. Исключение составляют горизонтально расположенные волокна у края альвеолы на стороне растяжения. Эти участки периодонта считают зоной наибольшей физиологической деформации. При силе, действующей вдоль длинной оси зуба, корень равномерно смещается в глубь альвеолы. При этом все наклонно в вертикальной плоскости расположенные волокна подвергаются растяжению, причем большому — наиболее короткие, расположенные в зоне сужения периодонтальной щели.
Реакция волокон периодонта при растяжении состоит из двух фаз: первая фаза — выпрямление волокон и сближение сторон ромбовидных сплетений, вторая — растяжение волокон и деформация стенки альвеолы. Первая фаза обусловливает возможность физиологической подвижности зуба при незначительных силах давления, вторая — соответствует функциональной физиологической подвижности, возникающей в процессе жевательной нагрузки.
Функциональное назначение волокон периодонта — демпфирование
смещения корня зуба, амортизация давления на сосуды и передача этого давления на костную ткань.
Анастомозы следует отнести к резервным волокнам, подключающимся к демпфированию смещения при повышении сил жевательного давления. Немалую роль в уменьшении пространственного смещения зуба играют волокна, расположенные в зонах сдавления, так как они обладают высокими показателями прочности не только на растяжение, но и на сжатие.
Одновременно с деструкцией костной ткани при пародонтите отмечено нарушение волоконного аппарата периодонта на большем протяжении, чем участок резорбированной кости, что обусловливает образование периодонтального кармана различной глубины. На дне этого кармана и в нижележащих зонах выявлены участки с как бы отрезанными от кости коллагеновыми волокнами.
От слова «демпфер» — приспособление для уменьшения колебания, амортизация — смягчение действия толчков, ударов.
Проведенные исследования блоков, шлифов и срезов зубочелюстных сегментов подтвердили наличие единой циркуляторной системы пародонта, которая связана с аналогичной системой других сегментов. Установлены разветвленная сеть сосудов в компактном слое, наличие анастомозов между каналами остеонов, перфорирующими каналами, а также анастомозы между этими костными сосудами. Это не подтверждает мнение о концевом типе каналов остеонов.
В сосудистой системе пародонта выделено два типа сосудов — с эластичной стенкой и с жестким неэластичным ложем. Расположение сосудов периодонта между двумя твердыми телами, одно из которых подвижно при функциональных нагрузках, топографическая связь их с волокнами периодонта в сочетании с системой анастомозов позволило высказать мнение о наличии в пародонте дополнительной к физиологическим факторам регуляции сосудистого тонуса местно-действующего физического регуляторного фактора — изменяющегося трансмурального давления в периодонте. Отмечена зональность изменения трансмурального давления, обусловленная смещением корня зуба и развитием зон сжатия и растяжения.
При нагрузке, действующей вдоль оси зуба, форма реографической кривой изменяется: вершина кривой уплощается, на части из них, особенно при увеличении нагрузки, появляются плато или она становится аркообразной. Дикротическая инцизура незначительно сглаживается. Длительность существования избыточного объема крови в исследуемой области удлиняется тем больше, чем больше нагрузка. Одновременно с удлинением времени анакроты отмечается и пропорциональное увеличение реографического индекса (РИ), изменение которого относительно фоновых величин статистически недостоверно при нагрузке в 1 кг (0,4 %), при нагрузке в 2 кг возрастает на 5,8 %. Сопоставление двух показателей притока крови позволяет говорить, что процесс раскрытия просветов сосудов при нагрузке вдоль оси зубов более продолжителен вследствие равномерного, но малого по величине роста тканевого давления под влиянием сместившегося корня зуба. Смещение корня зуба является сдерживающим фактором раскрытия сосудов. При этом избыточный объем крови, поступающий в пародонт, при каждом сердечном сокращении увеличивает давление в сосудистом русле и подключает к действию нефункционирующие сосуды. Раскрытие нефункционирующих сосудов создает условия для усиления кровенаполнения по сравнению с фоновыми данными. Этому не противоречит и увеличение РИ при увеличении субпороговой нагрузки.
Установлено достоверное увеличение амплитуды дикротической волны (на 18,6 % при нагрузке 1 кг и на 27,4 % при нагрузке 2 кг) с одновременным ростом дикротического индекса (на 16,1 и 21,6 % соответственно нагрузке) и диастолического индекса (11 и 14,8 %).
Снятие давления с зуба ведет к постепенному, до 3 мин, восстановлению кровотока в пародонте. Наиболее быстро восстанавливается длительность анакротической и катакротической части волны. В сочетании с увеличением РИ (10 %) это свидетельствует об улучшении притока крови к пародонту. Усиление притока с одновременным сохранением затрудненного оттока свидетельствует о расширении сосудов, развитии реактивной гиперемии (рис. 156).
Под действием жевательного давления, направленного под углом к длинной оси зуба, уменьшается амплитуда реоволны. Длительность анакротической фазы РПГ уменьшается с одновременным снижением реографического индекса. Анакротическая фаза в сравнении с фоном укорочена. Наиболее значительно при этом виде нагрузки изменяются показатели оттока. Величина дикротической волны достоверно снижена по сравнению с фоном, уменьшается величина амплитуды дикротической вырезки на 28,2 % при 2 кг нгагрузки, диастолический индекс на 22,3% и дикротический индекс на 17,5 %.
Снижение показателей как анакротической, так и катакротической фаз РПГ свидетельствует об уменьшении притока крови и о снижении сопротивления оттока, увеличении скорости притока и оттока, т. е. о значительном уменьшении кровенаполнения пародонта, нарушении нутритивной функции в момент нагрузки на зуб. Не исключено, что в данной ситуации происходит раскрытие артериовенозных анастомозов и из-за смещения ветвей зубной артерии, ее частичного пережатия кровь обходит капиллярное русло периодонта. Установление изменений показателей РПГ под функциональной нагрузкой может быть объяснено взаимосвязью смещения корня зуба и волокон пародонта с сосудистой системой периодонта, зональным изменением трасмурального давления.
В зонах сдавления периодонта значительно уменьшаются кровенаполнение и степень раскрытия сосудов, скорость кровотока в не полностью пережатых сосудах увеличивается. В костных сосудах создается сверхсистолическое давление. За местом пережатия давление, наоборот, уменьшается. Смещение верхушки зуба сдавливает на стороне, противоположной направлению силы, продольные артерии периодонта и тем самым ухудшает поступление крови по этим сосудам и в зону растяжения пришеечной области.
В зоне растяжения приверхушечной области объем притекающей крови увеличивается. За счет уменьшения экстравазального давления в этой зоне периодонта поступающий объем крови сильнее растягивает стенку магистральных сосудов и их анастомозов, усиливается поступление крови и из внутрикостных сосудов.
После снятия однократной нагрузки последующее восстановление кровотока сопровождается «симптомами» реактивной гиперемии. При этом происходит расширение сосудов сопротивления и увеличение объека притекающей крови, о чем свидетельствует увеличение реографического индекса и индекса растяжения сосудистой стенки. На фоне усиления притока крови нарастание катакротической фазы и амплитуды инцинзуры и дикротической волны свидетельствует о затруднении оттока. Возвращение к исходным данным ПТС и достоверное увеличение показателя ИРСС отражают снижение прекапиллярного сопротивления, значительное раскрытие просвета сосудов, что может способствовать отеку.
Сопоставление сосудистых реакций на действие двух видов жевательной нагрузки свидетельствует о больших нарушениях трофических функций в момент воздействия нагрузок под углом. Развившаяся впоследствии гиперемия также наиболее выражена в пародонте зубов, которые были подвергнуты нагрузкам, направленным под углом.
При многократном нагружении или увеличении времени действия нагрузки период анакроты имеет тенденцию к увеличению (рис. 157). В то же время длительность катакротической фазы вначале нарастает и до-.
Рис. 157. Реопародонтограммы здорового пародонта при длительной нагрузке. Объяснение в тексте.
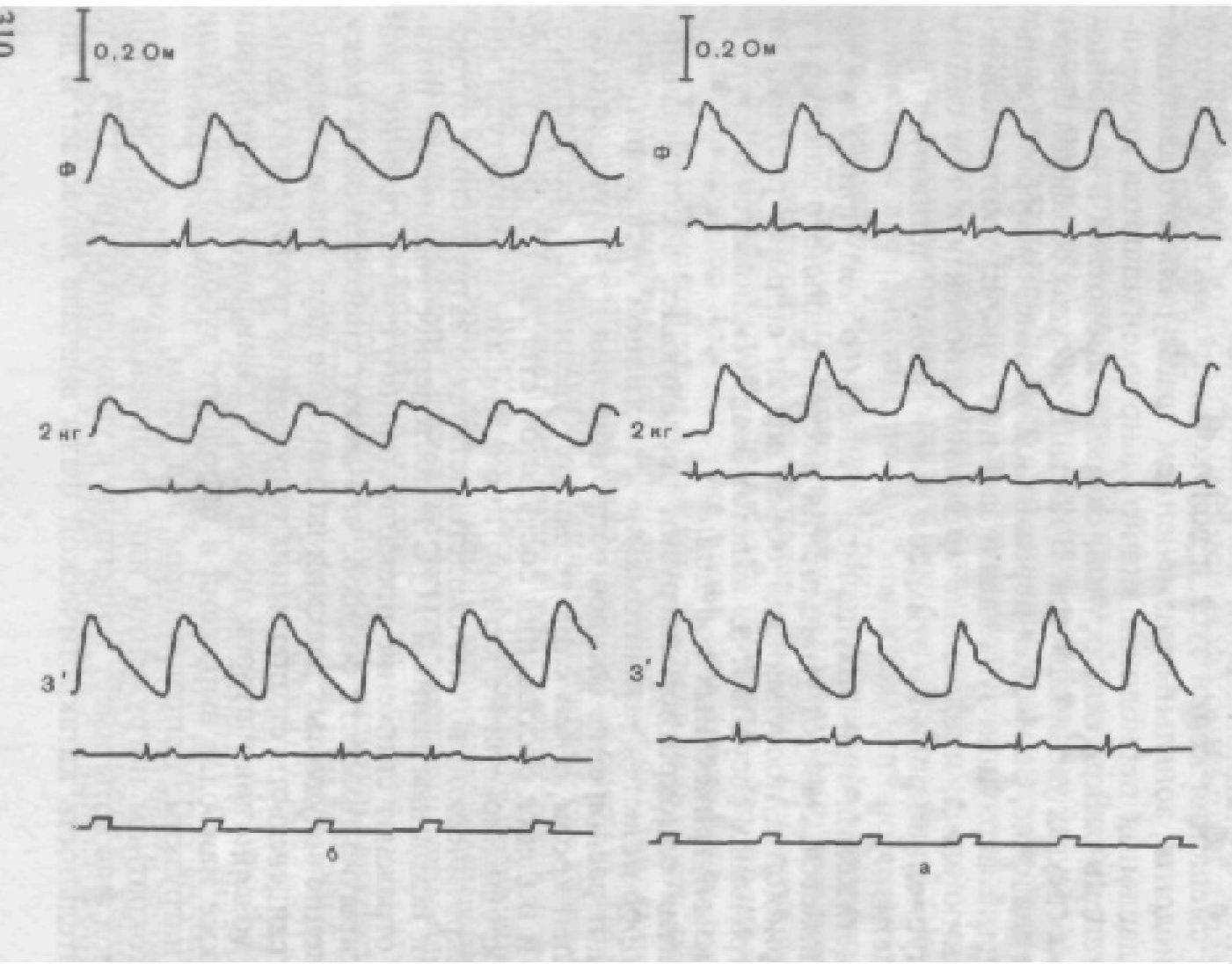
Рис. 156. Динамика реопародонтограммы здорового пародонта под действием осевой (а) и угловой (б) нагрузки.
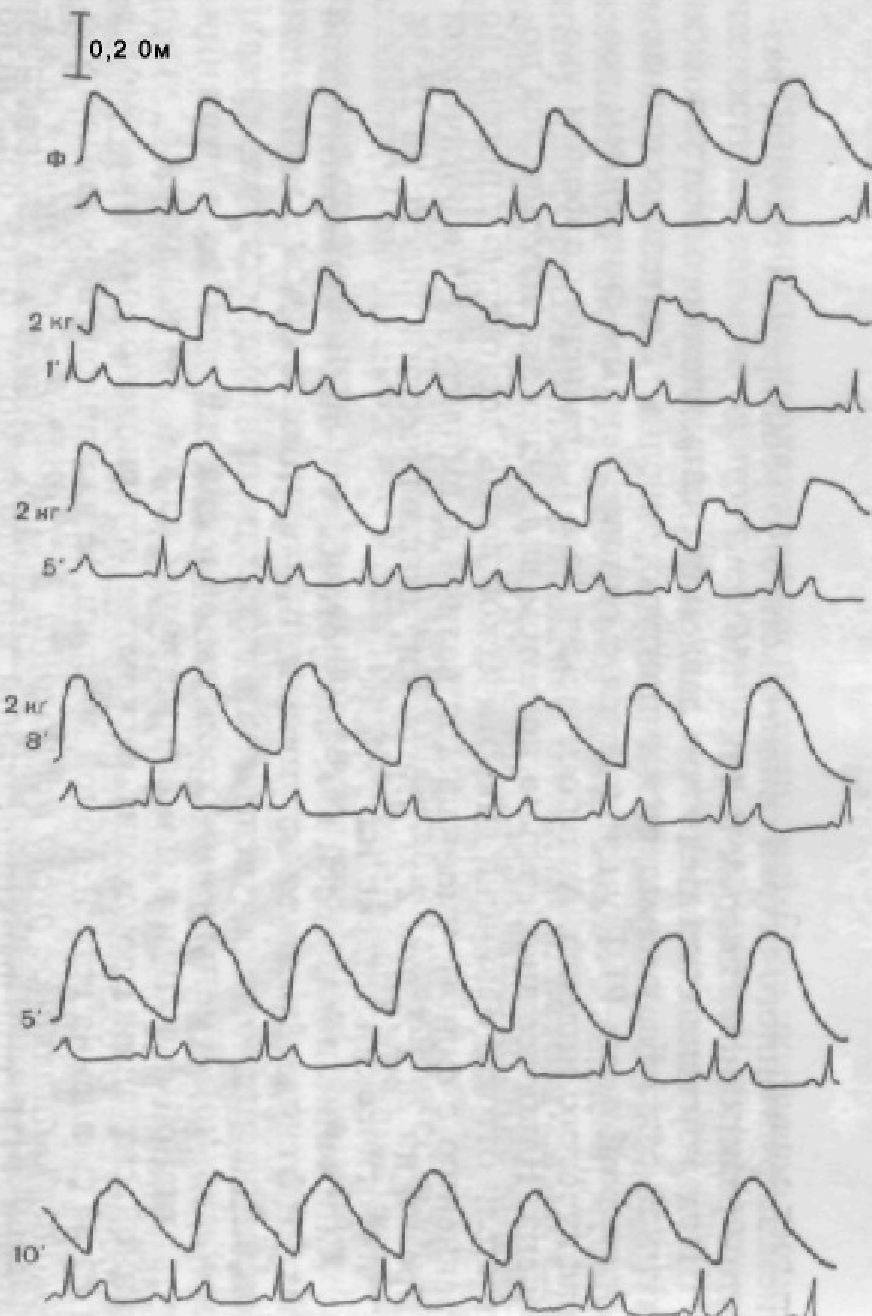
стигает максимума к 3-й минуте, а затем отмечается резкое уменьшение. Таким образом, объем поступающей крови в нагруженный пародонт значительно снижен. Амплитудные показатели имеют четкую тенденцию к снижению к концу 1-й минуты с незначительным колебанием в области этого низкого уровня на протяжении 5 мин. Оставаясь на сниженном уровне, показатели РИ начинают медленно восстанавливать. ся. Увеличение периода анакроты в сочетании с резким падением РИ и времени катакроты свидетельствует о механическом препятствии кровотоку в сочетании с активным сужением сосудов. Этот вывод подтвержден и показателями ИТС и ИРСС. Наиболее резкое снижение этих показателей по сравнению с длительностью нагрузки в 10 с свидетельствует в пользу нарастания как экстравазального, так и интервазального давления в тканях пародонта. Весьма вероятно повышение тканевого давления ведет к подключению артериовенозных анастомозов вне зоны деформаций, что и обусловливает еще меньшее поступление крови в периодонт.
Снижение величины дикротической волны в первые 5 мин свидетельствует также о повышении тонуса сосудов и увеличении степени периферического сопротивления и скорости оттока. Отмеченное повышение дикротической волны в период с 5-й по 8-ю минуту свидетельствует в пользу начинающейся вазодилатации. В этот период начинает восстанавливаться и показатель РИ.
Весьма важно в этот момент несомненно длительное поддержание | высокого давления во внутрикостных сосудах, которые имеют допол: нительные по сравнению с периодонтом источники доставки крови, и ; с каждым сердечным сокращением давление в них увеличивается, увеличивается давление на стенки каналов остеона и фолькманновских каналов и нарушается кровоток в них. Эти два фактора ведут к нарушениям трофики костной ткани и могут являться началом функциональной патологической перестройки (см. рис. 152).
Опираясь на полученные данные о гистофункциональных корреляциях зубов и окружающих их тканей при действии сил жевательного давления, в сопоставлении с данными об измене• нии кровообращения при различных нагрузках выдвинута гипотеза о сосудисто-биомеханических основах развития дистрофического процесса в тканях пародонта (В. Н. Копейкин).
Одной из причин развития дистрофического процесса в пародонте могут являться однотипные субпороговые функциональ
ные нагрузки, обусловливающие периодические первичные нарушения кровотока и транспортного обеспечения трофики тканей в условиях механического воздействия на сосуды смещенного корня и зонального изменения трансмурального давления с последующим нарушением вазомоторных реакций и развитием гиперемии. Сочетание этих факторов с повышенным давлением во внутрикостных сосудах и деформацией костной ткани ведет к изменению процессов обновления костных структур. Согласно нашим представлениям, развитие дистрофического процесса может быть представлено в виде следующей схемы: однотипная, учащенная и растянутая во времени нагрузка зубов — >• однотипное пространственное смещение корня зуба и деформация тканей периодонта и стенок альвеол -* зональное изменение транс-
мурального давления -> зональная реакция сосудов периодонта и кости в процессе нагрузки и после снятия нагрузки с одновременным нарушением транспортного обеспечения трофики -» гиперемия - • патологическая перестройка тканей (схема 2).
В условиях жевательного цикла экстравазальное давление является наиболее вариабельным, параметры его находятся в прямой зависимости от величин и направления силы давления. Трансмуральное давление в тканях само по себе вызывает ответную реакцию сосудов и в случаях уменьшения его последующее восстановление кровотока сопровождается симптомами реактивной гиперемии.
Сосуды периодонта, десны и губчатого вещества относятся к сосудам с растяжимыми стенками. Поэтому в зависимости от изменения трансмурального давления меняется просвет этих сосудов. Так, при повышении тканевого давления сосуд сужается или полностью окклюдируют его стенки, при снижении тканевого давления сосуд расширяется. При этом чем больше сжимается артерия или артериолы, тем больше уменьшается давление за местом пережатия и нарастает ниже этого участка.
Рассмотрение пространственного смещения зуба с данных позиций позволяет трактовать в комплексе трансмуральное давление и механическое воздействие (сжатие, растяжение) как один из факторов, обусловливающих реакцию сосудов в момент и после воздействия жевательного давления, т. е. отвести ему роль местного фактора регуляции кровотока, вызванного биомеханическими сдвигами, проходящими в самом пародонте при жевании.
В гипотезе подчеркнута важность фактора местного механического воздействия на сосуды пародонта, который действует наравне с другими регуляторными механизмами, контролирующими кровоснабжение тканей. Естественно понимать, что действие каждого фактора в отдельности не может рассматриваться как раздражитель, формирующий тонус сосудов во всем объеме, но растяжение или сжатие стенок под влиянием трансмурального давления можно и нужно рассматривать как постоянный фактор формирования сосудистого тонуса в процессе акта жевания.
В пародонте имеются и другие специфические условия, определяющие реакцию сосудов на функциональную нагрузку, — это внутрикостные сосуды, которые имеют жесткое ложе и, следовательно, не изменяют своего просвета. К ним применимы законы в системе трубок с нерастяжимыми стенками: повышение давления жидкости ведет к увеличению скорости его тока. Если при этом отток уменьшен, то увеличивается давление на стенки.
Следовательно, трофика тканей пародонта находится в прямой зависимости от уровня физиологической подвижности зубов и степени деформации тканей, а они в свою очередь от направления и времени действия сил жевательного давления.
В физиологических условиях сохранению необходимого уровня кровоснабжения тканей в пределах функциональных и адаптивных возможностей способствует акт жевания, который осуществляется таким образом, что попеременно нагружаются отдельные зубы и группы функционально ориентированных зубов. При этом лишь на «рабочей» стороне создаются моменты сил под углом как через пищевой комок (опосредованная окклюзия), так и при непосредственных контактах и скольжении жевательных поверхностей. Направление сил давления меняется в щечную или язычную сторону. Средняя продолжительность жевательной волны, т. е. период действия функционального раздражителя в одном направлении составляет всего 0,5—1 с, а одного жевательного периода, до глотания, — 14 с. Это обусловливает развитие слабых сосудистых реакций, смена зон сдавления и растяжения совпадает с направлением сосудистой реакции, что, несомненно, способствует нормальному кровотоку. В период нагрузки зубов на «рабочей» стороне в пародонте зубов балансирующей стороны происходит нормализация кровотока. Попеременное подключение к разжевыванию пищи зубов правой и левой стороны следует расценивать как целесообразный физиологический механизм, направленный на сохранение всех параметров кровотока и трофики тканей.
При частичной адентии, кариозном поражении, ряде аномалий изменяется характер движений нижней челюсти с превалированием боковых смещений; удлиняется время одной жевательной волны, одного жевательного периода (до 42 с) и время жевания; возникает фиксированный функциональный центр. Это ведет к тому, что лишь определенная группа зубов принимает участие в откусывании или разжевывании пищи, а в ряде клинических ситуаций фактически отсутствует «балансирующая» сторона. Зубы в фиксированном центре, т. е. на «рабочей» стороне, подвергаются учащенному, растянутому по времени жевательному давлению, сила которого направлена в основном в одном и том же направлении к оси зуба.
Силы, действующие под углом к длинной оси зуба, и удлинение периода нагрузки изменяют кровообращение как в момент действия, так и после него. Если повторная нагрузка действует в одном и том же направлении и повторяется через короткий период, когда еще не наступила нормализация сосудистого тонуса, то создаются условия периодического нарушения транспортного подвоза к зонам наибольшей физиологической деформации, нарушению трофики тканей этих зон.
Так, при повторной однотипной нагрузке в зоне сдавления, где после снятия нагрузки сосуды имеют тенденцию к расширению, они вновь сдавливаются. В первую очередь в этих зонах вновь созданы условия для ухудшения трофики тканей и, во-вторых, вновь резко возрастает давление во внутрикостных сосудах с явлениями застоя в подводящих сосудах (костная ткань, десна). В зонах растяжения по прекращении действия первой нагрузки сосуды стремятся сократиться, но уменьшение тканевого давления при повторной нагрузке обусловливает их расширение. Здесь вступают в противодействие вазоконстрикторный и вазодилататорный эффекты, что в конечном итоге ведет к неустойчивости сосудистого тонуса, извращению сосудистой реакции. Эта реакция должна проявиться и при повышенном трасмуральном давлении, т. е. в зоне растяжения сосудов, ослаблением тонуса, что создает тенденцию к отеку, застойным явлениям (рис. 158).
Следовательно, при однотипной учащенной нагрузке сохранение зон давления и растяжения не совпадает с направлением сосудистой реакции и обусловливает функциональные нарушения в сосудистой системе пародонта. В большинстве случаев при пародонтите отсутствуют морфологические изменения в сосудах пародонта.
Развивающиеся застойные явления, отек и гиперемия сосудов, как правило, обусловливают и увеличение подвижности зуба, а значит и нарастание влияния механического воздействия на сосудистую систему. Уменьшается и демпфирующее действие волокон периодонта вследствие более горизонтального их положения в результате перемещения зуба из-за отека тканей. При первичных нарушениях в пародонте в результате общесоматических заболеваний, обусловливающих органическое поражение сосудов, нарушение вазомоторных и эндокринных реакций и внутрикостного метаболизма, функциональная нагрузка как внешний раздражитель усугубляет извращение сосудистых реакций, вызванных основным заболеванием организма.
Пародонтиты, возникающие в результате общесоматических заболеваний, в клинической картине которых проявляются поражения сосудов и гемодинамические нарушения различного генеза (эндокринные нарушения, артериальные симптоматические гипертонии, нарушения в центральной нервной системе, заболевания желудочно-кишечного тракта и многие другие), носят генерализованный характер. Не касаясь патогенеза этих заболеваний, отметим, что во многих случаях одним из важнейших факторов являются развитие гипо- или гипертензивного синдрома, микроангиопатии и другие виды выраженных сосудистых расстройств.
Как указывает Г. Н. Крыжановский (1974), дистрофический процесс «может быть обусловлен: 1) изменениями контроля трофики клетки со стороны интегративных внеклеточных систем; 2) нарушением транспортного обеспечения трофики; 3) изменением режима работы физиологического аппарата; 4) действием патогенного агента на тканевый субстрат; 5) наследственными генетическими повреждениями». Автор подчеркивает важное значение транспортного обеспечения трофики тканей и механизмов ее контроля, осуществляемых через внутриклеточные и внутритканевые механизмы интегративными системами.
Г. Н. Крыжановский, сформулировав «закон перемещающейся активности функциональных структур», подчеркивает важность его при рассмотрении роли «функциональных нагрузок и патогенных воздействий как факторов, вызывающих дистрофию».
Перемежающееся включение различных тканевых структур, а в описываемых процессах сосудов и костной ткани стенок альвеол, «является необходимым условием для развития процессов адаптации». Если этого не происходит, то деятельные структурные элементы попадают в «состояние функционального перенапряжения», что само по себе ведет к дистрофии.