Опираясь на достижения диагностики заболеваний зубочелюстной системы, считаем необходимым пересмотреть сложившиеся традиции в сфере деятельности стоматологов различного профиля. В самом деле, кто и какими средствами должен лечить кариес зубов, заболевания пародонта, височно-нижнечелюстного сустава и т. д.? Дефект зубного ряда с помощью лечебных аппаратов может восполнить стоматолог-ортопед, а острые воспалительные процессы — это компетенция стоматолога-хирурга. Однако роль и место специалистов при комплексном лечении части заболеваний еще не детализированы, последовательность подключения их к обследованию больных в плане лечения не определена. Отсутствие комплексного обследования больных и единой врачебной тактики ведения стоматологического больного часто ведет к своеобразным ошибкам. Например, часто удаляют корни зубов, коронки которых легко может восстановить ортопед и, наоборот, длительно лечат зубы, которые препятствуют обоснованному ортопедическому лечению и сохранение которых нецелесообразно. После стоматологатерапевта ортопед вынужден направлять больного на удаление таких зубов. Объяснить такие врачебные ошибки можно лишь малой осведомленностью стоматологов-терапевтов и хирургов о возможностях современной ортопедической стоматологии.
В данном разделе, приводя перечень нозологических форм заболевания системы, подлежащих обязательному ортопедическому лечению (табл. 1), мы хотим высказать мнение о сфере деятельности врача ортопеда-стоматолога при лечении заболеваний зубочелюстной системы и рассмотреть заболевания, подлежащие комплексному лечению.
Особую трудность как в диагностике, так и в выборе тактики ведения больных, обосновании методов лечения представляют сочетанные формы поражений и заболеваний зубочелюстной системы. Сочетанные заболевания зубов, зубных рядов, слизистой оболочки рта и т. п. являются наиболее распространенными в повседневной практике. Это обуслов-.
Таблица 1. Заболевания зубочелюстной системы, подлежащие.
ортопедическому лечению
ливает необходимость применения многих поликлинических и специальных методов исследования и четкого определения патогенетического диагноза, обязательного установления ведущего звена всей клинической картины.
Диагностика в этих случаях всегда сложна и многоступенчата. Необходимо выделить основное заболевание, определить его осложнение или сопутствующее заболевание.
В качестве примеров приводим ряд диагнозов: 1) частичная вторичная адентия, полный дефект коронковой части |3j частичная вторичная адентия, патологическая стираемость (вертикальная форма) фронтальной группы зубов; 2) частичная вторичная адентия, патологическая стираемость (горизонтальная форма) фронтальной группы зубов, снижение окклюзионной высоты на 4 мм; 3) полная вторичная адентия нижней и частичная верхней челюсти; пародонтит, генерализованная форма; 4) глубокий прикус, очаговый пародонтит — прямой травматический узел; 5) частичная вторичная адентия, очаговый пародонтит, отраженный травматический узел, дисгальное смещение нижней челюсти, снижение окклюзионной высоты, синдром Костена.
Установление такого диагноза свидетельствует о сложности заболевания, позволяет вскрыть причинно-следственные связи в развитии болезни у данного индивидуума, наметить план патогенетического лечения и осуществить контроль его.
В отношении выбора оптимального метода лечения существует большое разнообразие. То, что, по мнению одних клиницистов, правильно, другие, более опытные, считают ошибочным или недостаточным. Такой разноречивый подход характерен для многих лечебных учреждений и объясняется неправильной диагностикой, неполным диагнозом, отсутствием четкого плана лечения.
Наш клинический опыт показывает, что врачебная тактика ведения больного должна основываться на анализе причинно-следственных связей каждого симптома и обоснованном прогнозе течения заболевания после лечения. Каждый пункт диагноза предопределяет применение лечебных средств в строгой последовательности. Индивидуализируя план лечения, врач обязан ориентироваться на особенности течения и проявления болезни (болезней) у конкретного больного.
Итак, для принятия правильного тактического решения и составления правильного плана ведения (лечения) больного прежде всего необходимо установить развернутый диагноз. Если неправильный диагноз при неточном распознавании заболевания в результате неполного обследования ведет к неправильному лечению, то отсутствие индивидуального плана лечения больного даже при правильном диагнозе может обусловить отрицательные результаты лечения или невозможность изготовления того или иного вида протеза.
Типичным примером диагностической и тактической ошибки является следующее наблюдение.
Больная А., 43 лет, обратилась в поликлинику с жалобой на затрудненное разжевывание пищи. При осмотре установлена потеря вторых премоляров и всех моляров справа н слева на верхней челюсти, потеря второго премоляра н первого моляра слева на нижней челюсти, глубокое резцовое перекрытие. Видимой атрофии н подвижности зубов, как н увеличения зубодесневых карманов не отмечено. Диагноз: частичная вторичная адентия верхней (1 класс по Кеннеди) н нижней (11 класс по Кеннеди) челюстей. Обследования состояния беззубых участков челюсти не проведено, не изучено интеральвеолярное пространство. План лечения: 1) моеговидный протез с опорными коронками на [4 7 зубы; 2) бюгельный протез на верхнюю челюсть. После изготовления мостовндного протеза н фиксации его на зубы нижней челюсти на этапе определения н фиксации центральной окклюзии выяснилось, что места для расположения базиса в области бугра верхней челюсти нет. Врач при изготовлении коронок не определил центральное соотношение, так как отсутствовали антагонисты. Дополнительное обследование позволило установить отсутствие промежутка между ТТи бугром верхней челюсти нэ-за гипертрофии слизистой оболочки бугра верхней челюсти и выдвижения второго моляра. В связи с этим диагноз дополнен: феномен Попова—Годона рГ зуба, гипертрофия слизистой оболочки, соответственно изменен план лечения: I) снятие мостовндного протеза; 2) депульпирование и сошлнфовыванне [7 зуба; 3) изготовление мостовндного протеза с опорными коронками на | 4 7 зубы; 4) бюгельный протез на верхнюю челюсть.
Другую тактическую ошибку, основанную на недостаточном обследовании й заключающуюся в неправильном выборе метода лечения, совершают врачи, не имеющие четкого представления о сложных механизмах перестройки зубочелюстной системы при сочетанных формах заболеваний.
Больная С., 38 лет, обратилась в ортопедическое отделение с жалобами на эстетический недостаток фронтальной группы зубов. При обследовании — фронтальная группа зубов стерта (горизонтальный вид стираемости), отсутствуют группы жевательных зубов на нижней челюсти. В положенин смыкания зубных рядов уменьшение расстояния между беззубым участком альвеолярного отростка на нижней челюсти н окклюзнонной поверхности жевательной группы зубов (справа н слева) (рис. б). При определении окклюзнонной высоты н физиологического покоя установлено снижение окклюзнонной высоты на 4 мм. Методом зондирования н на рентгенограммах — выявлена начальная стадия пародонтнта ` (резорбция вершин стенок альвеол меньше 1/4), маргнальный край у этих фронтальных зубов воспален, кровоточивости нет. Зубы теряла постепенно, в результате нх разрушения, при болевых явлениях не пыталась нх лечить, а удаляла.
Изменение формы фронтальных зубов отметила года 3 назад, ио к врачам по этому поводу не обращалась. Последнее удаление разрушенного корня 51 зуба было 6 мес назад.
Диагноз: Частичная вторичная адентия на нижней челюсти, патологическая стираемость (локализованная форма), феномен Попова—Годона, снижение окхлюзионной высоты на 4 мм. План лечения: 1) наку сочная пластинка для лечения деформации; 2) коронки с облицовкой на 3 2 1 | 1 2 3: 3) бюгепьный протез на нижнюю челюсть. Больная в течение месяца пользовалась иакусочиой пластинкой по Пономаревой, однако метод дезокклюзни при начальном разобщении фронтальных зубов на 1,5 мм результатов не дал, а наоборот, в группе жевательных зубов появились болезненные ощущения, появилась легкой степени патологическая подвижность. Лечение прекращено, больная направлена на консультацию в ММСИ. После тщательного обследования диагноз феномена Попова—Годоиа ие подтвержден. Проведено лечение патологической сгораемости с восстановлением окклюзиоиной высоты (коронки с облицовкой). Бюгепьный протез (фарфоровые зубы) изготовлен параллельно с коронками и фиксирован одновременно с ними.
В данном наблюдении была допущена диагностическая ошибка, которая и обусловила неправильный метод лечения. Эта ошибка заключалась в следующем: определив уменьшение размеров нижнего отдела лица, врач не связал этот факт с уменьшением расстояния между буззубным альвеолярным отростком и зубами верхней челюсти, а принял это за феномен Попова—Годона. Это предположение не было проверено по антропометрическим параметрам — уровню протетической плоскости и по уровню расположения жевательных зубов при положении нижней челюсти в физиологическом покое, как и размер восстанавливаемых фронтальных зубов. Наконец, не было попыток определить вид прикуса до потери зубов и сгораемости. Один из постоянных антропометрических ориентиров в данном случае являлась красная кайма верхней губы, которая и позволила бы определить уровень протетической плоскости. Кроме того, хорошим подспорьем в точном установлении диагноза следует считать установление изменений в зубных рядах по диагностическим моделям, фиксированным в правильном соотношении после определения центрального соотношения челюстей.
Рис. б. Сочетанная форма поражения зубных рядов и твердых тканей, осложненная снижением окклюзионной высоты и дезавуирующая диагноз феномена Попова — Годонв.
Поскольку нашей задачей является не только перечисление возможных ошибок и вскрытие их причин, но и определение путей их предупреждения, приведем пример правильной тактики лечения и врачебного мышления при определении этапов патогенетической терапии (рис. 7).
Для иллюстрации рассмотрим выбор метода лечения отраженного травматического узла, клиническая картина которого соответствует данным пародонтограммы.
Данные зондирования десневого кармана и определения степени атрофии совпадают с данными рентгенографии: наблюдается атрофия Ш степени 61 и [4 зубов, что характеризует значительную функциональную недостаточность. Учитывая это и резкую степень подвижности зубов, приняли решение удалить их.
У 71 зуба имеется атрофия на
/
и, следовательно, отсутствуют резервные силы. Учитывая расширение периодонтальной щели, с целью предупреждения ретроградного пульпита принято решение депульпировать этот зуб. Атрофия 51 зуба составляет
/
, что говорит о том, что его резервные силы снижены на 50%. Отсутствие резервных сил у /1 зуба и снижение их у 51 зуба свидетельствуют о необходимости шинирования их. Однако объединение в блок только двух зубов, потерявших резервные силы, не будет способствовать стабилизации процесса, так как от тела мостовидного протеза будет дополнительная нагрузка.
Мостовидный протез подключает к функции 7651 зубов. Их цифровой коэффициент, подсчитанный по пародонтограмме, составляет 7,75, в то время как у антагонирующих зубов 751 всего 3,25, т. е. даже при изготовлении мостовидного протеза вследствие силового превалирования зубов верхней челюсти сохраняется травматическая ситуация. Уравновесить силовые соотношения в этом участке можно путем подсоединения к блоку 4] и¥| зубов. В этом случае силовое соотношение составит 7,55 : 7,0. Разбор расположения пищевого комка при разжевывании показывает, что уравновешивание силовых соотношений сохраняется при всех ситуациях.
Изготовление шинирующего мосговидного протеза
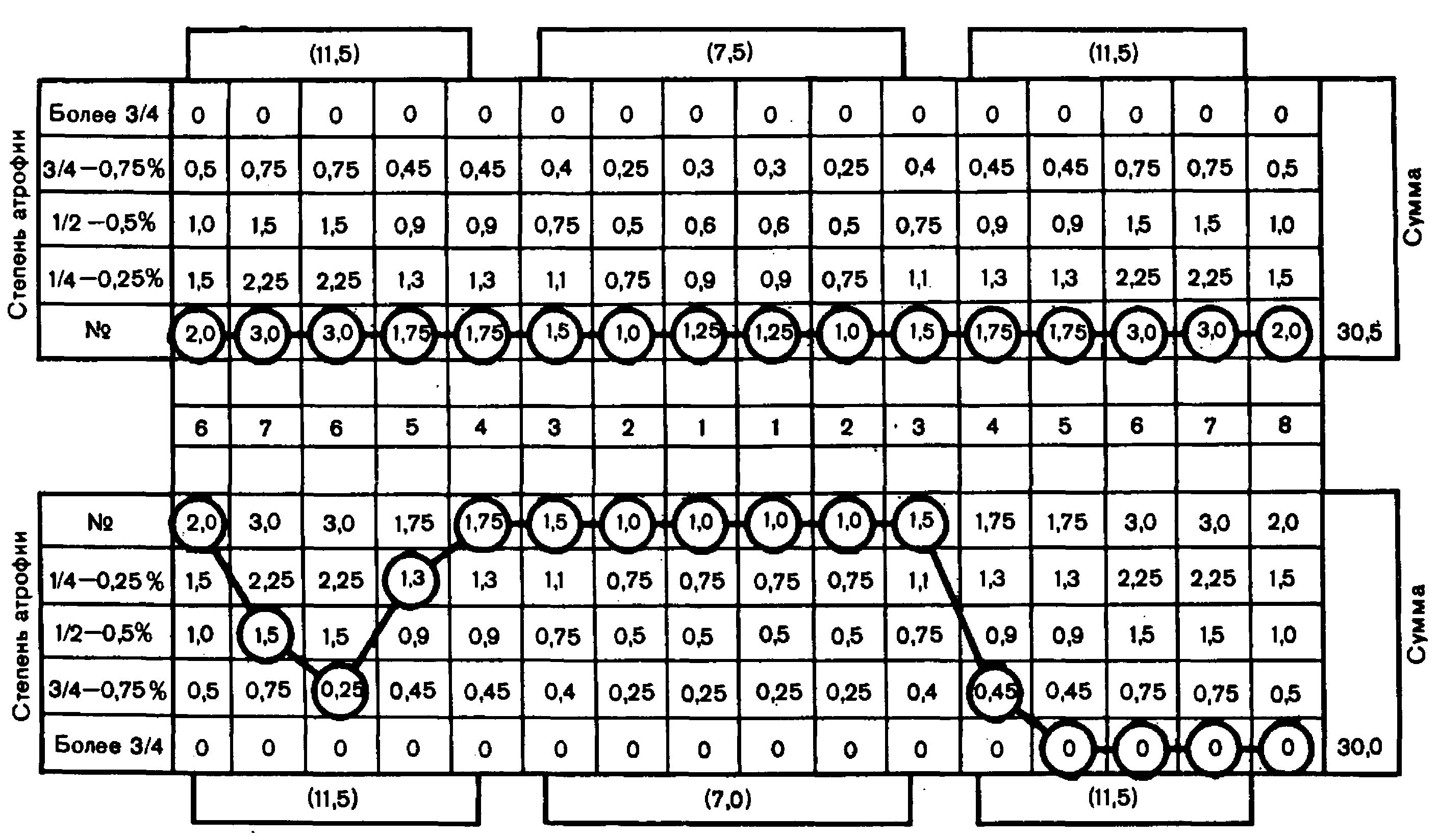
Рис. 7. Данные клинического обследования, фиксированные в одонтопародонтограмме, явившиеся основой выбора.
патогенетической терапии. Объяснение в тексте.
позволяет устранить травматическую ситуацию в области боковых зубов справа, т. е. провести первый этап лечения — стабилизировать развитие патологического процесса в области травматического узла. Однако сохраняется этиологический момент, приведший к развитию травматического узла. Необходимо устранить дефект зубного ряда в области жевательных зубов нижней челюсти слева. Наиболее целесообразной конструкцией в этом случае является бюгельный протез. При выборе конструкции бюгельного протеза следует применить амортизатор жевательного давления для разгрузки ГЗ зуба от вертикального и горизонтального давления. Если использовать жесткое крепление, то седловидная часть протеза, которая нагружается всей группой жевательных зубов верхней челюсти слева, будет оказывать травматическое давление на клык.
С целью разгрузки [3 зуба и наилучшей фиксации протеза следует предусмотреть в конструкции перекидной кламмер, который следует расположить в области тела мостовидного протеза, ближе к 31 зубу (поэтому при конструировании мостовидного протеза следует предусмотреть место в теле протеза для расположения перекидного кламмера).
В данном случае возможно также применение только бюгельного протеза. В его конструкции следует предусмотреть шинирующие элементы — двойные опорно-удерживающие кламмеры, расположенные на ЁГТТ и 541 зубы. На 3 зуб необходимо изготовить кламмер с амортизатором жевательного давления.