R. Grohs (1937) указывает, что атрофия кости под базисом начинается с первых дней пользования протезом. Затем устанавливается известное равновесие. Однако в последующем, с изменением давления на базис протеза, атрофия кости альвеолярного отростка проявляется снова. При наличии отрицательного «костного фактора» атрофия даже при хорошо изготовленных протезах будет непрерыЕна. Степень атрофии определяется также качеством протеза и сроком пользования им (Дойников А. И., 1967; Марков Б. П., 1968; Campbelle R., 1960; Tallgren А., 1968).
Для выяснения степени и характера атрофии кости альвеолярных отростков в руководимой нами клинике (Дуйшалиев К* Д., 1970) проведено измерение гипсовых моделей беззубых верхних челюстей у 71 больного, пользовавшегося полным я съемными протезами различные сроки. Исследованию не подлежали больные с избытком слизистой оболочки и виде болтающегося гребня. Больные были разделены на две группы. В первую группу вошел 31 больной с правильной артикуляцией искусственных зубных рядов. Из них 11 больных пользовались съемными пластиночными протезами от 1 года до 3 лет, 10—от 4 до 7 лет, 6—от 8 до 11 лет и 4—от 12 до 30 лет. Вторую группу составили 40 больных с неправильной артикуляцией искусственных зубных рядов. Из них 11 больных пользовались съемными пластинчатыми протезами от 1 года до 3 лет, 11—от 4 до 7 лет, 12— от 8 до 11 лет и 4— от 12 до 30 лет.
Измерения производились на моделях в определенных точках передней, средней и задней трети твердого неба и альвеолярных отростков. Первая модель была получена по гипсовым слепкам, снятым с беззубой верхней челюсти больных. Вторая модель, служившая контролем, получалась по протезу. Если базис протеза имел трещины или подвергался починке, то модели не подлежали исследованию.
Для идентичного установления обеих моделей в специальном приборе на них наносились точки около уздечек и щечных тяжей. Такая методика была основана на данных R. Sloane и J. Cook (1953), которые утверждают, что в этих участках резорбция кости бывает менее выраженной, чем на вершине альвеолярного отростка и что эти анатомические образования (уздечки и тяжи) сохраняют свое относительно постоянное положение. Кроме того, проводили линию по срединному шву и по ней, на первой модели, наносили четыре произвольные точки. Первую точку наносили в области резцового сосочка, остальные три — в области переднего, среднего и заднего отделов твердого неба. Расстояние между этими точками измеряли циркулем, после чего наносили такие же точки по срединной линии другой модели. Измерения проводили соответственно этим точкам.
Для измерения моделей был изготовлен (К. Д. Дуйшалиев) специальный прибор, в основу которого был положен принцип графического изображения рельефа гипсовых моделей (Terry Т., Lutes М., Elinger Н., 1967).
По данным записей производили измерения и устанавливали степень вертикальной атрофии различных участков альвеолярного отростка беззубой верхней челюсти. В качестве исходной точки служила вершина альвеолярного отростка второй модели. Одновременно устанавливали степень атрофии вестибулярного и небного ската альвеолярного отростка.
Результаты измерений подвергали статистической обработке. Определение достоверности различия высоты и ширины альвеолярных отростков между правой и левой половинами беззубой верхней челюсти показало, что это различие несущественно. Поэтому при изложении результатов измерений приводили данные измерений альвеолярных отростков только правой стороны. Обработка данных измерений показала, что атрофия различных участков альвеолярного отростка беззубой верхней челюсти неодинакова в различных его отделах. Она также различна и у пользующихся полными съемными протезами с правильной и неправильной артикуляцией искусственных зубных рядов.
У пользующихся съемными протезами с правильной артикуляцией искусственных зубных рядов в сроки от 1 года до 7 лет атрофия альвеолярного отростка больше выражена в его переднем участке (Рпоздние сроки пользования протезами атрофия альвеолярного отростка во всех трех участках проявлялась в одинаковой степени (Р>0,5). Это наглядно иллюстрирует график (рис. 40, а), на котором линия 1 показывает степень атрофии переднего отдела беззубого альвеолярного отростка, линия 2 — степень атрофии среднего отдела и линия 3— его заднего отдела. На графике видно, что атрофия резко нарастает в ранние сроки пользования протезами (до 3 лет). В* более поздние сроки пользования протезом (более 8 лет) атрофия альвеолярного отростка почти не увеличивается. Из диаграммы также следует, что наибольшей атрофии при пользовании протезом до 7 лет подвергается передний отдел альвеолярного отростка.
Важно отметить, что атрофия средних и задних отделов альвеолярного отростка беззубой верхней челюсти продолжает нарастать и при пользовании протезом более 4 лет (Р.
При неправильной артикуляции искусственных зубных рядов при всех сроках пользования полным протезом атрофия больше выражена в переднем участке альвеолярного отростка (Р.
Сравнивая величину атрофии одних и тех же участков альвеолярного отростка беззубой верхней челюсти, удалось заметить, *|то вертикальная атрофия переднего отдела альвеолярного отростка при неправильной артикуляции искусственных зубных рядов выражена значи-
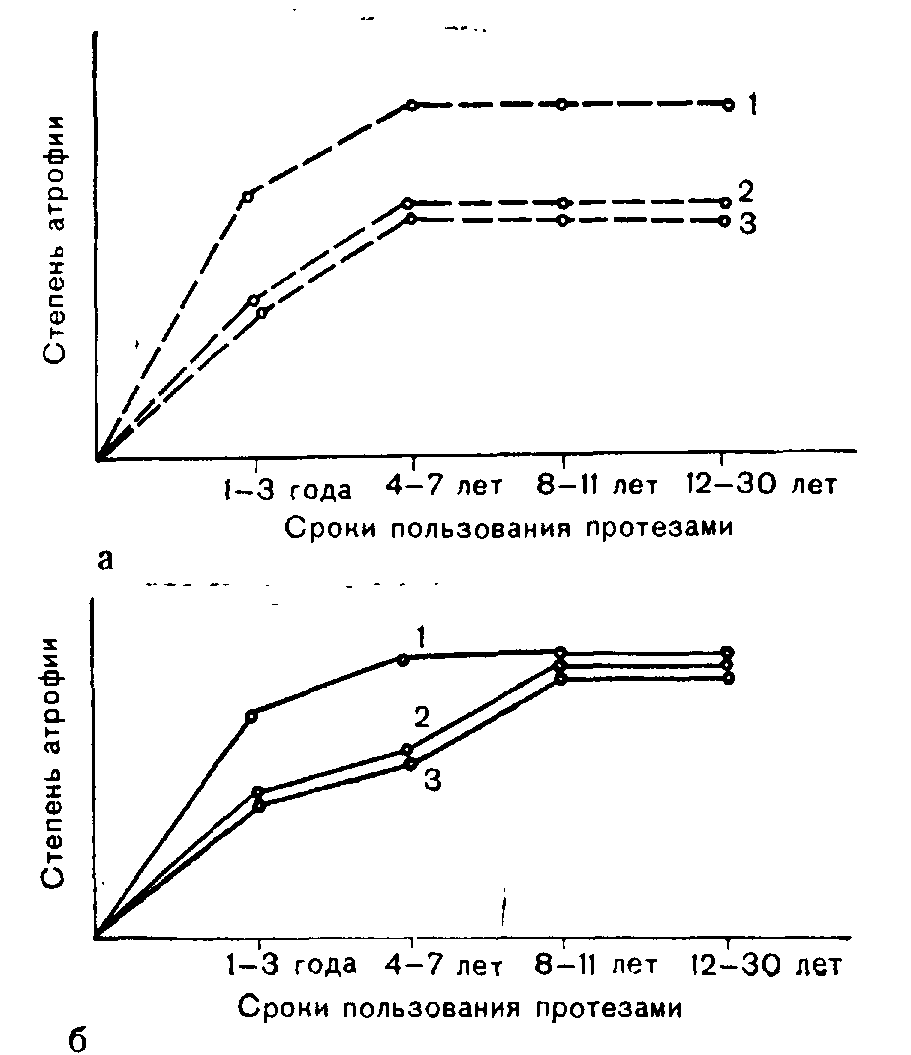
Рис. 40. Атрофия альвеолярного отростка беззубой верхней челюсти.
1 — передний, 2 — средний, 3 — задний отдел твердого неба, а — при правиль* ной артикуляции искусственных зубных рядов; б — при неправильной артикуляции искусственных зубных рядов (Дуйшалиев К. Д.).
тельно резче, чем у лиц с правильной артикуляцией зубов (Ральвеолярного отростка у лиц обеих групп идет одинаково (Р>0,5), т. е. не зависит от характера артикуляционных взаимоотношений искусственных зубных рядов. При жевании протез передает вертикальную силу, приходящуюся на гребень альвеолярного отростка, и обусловливает его вертикальную атрофию. Но кроме вертикальных, протез совершает и горизонтальные сдвиги, при которых появляются горизонтально направленные силы. Падая на губную и небную поверхность альвеолярного отростка, они вызывают его атрофию. Представляло интерес выяснить: 1) одинакова ли атрофия вестибулярных и небных скатов альвеолярного отростка, 2) зависит ли она от срока пользования протезом и характера артикуляционных взаимоотношений искусственных зубных рядов. Для ответа на эти вопросы и были проведе-
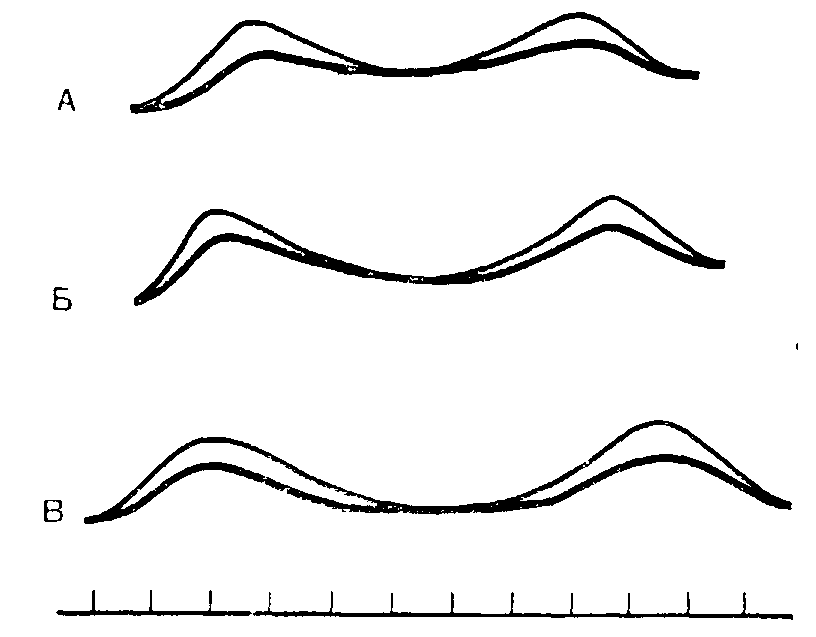
Рис. 41. Контуры альвеолярного отростка гипсовых моделей беззубой верхней челюсти больной Д. А — передний участок, Б — средний, В — задний участок. Тонкий контур соответствует модели, полученной с базиса верхнего протеза, толстый — модели, полученной с беззубой верхней челюсти (Дуйшалиев К. Д.).
ны соответствующие измерения полученных гипсовых моделей.
Величина атрофии вестибулярной и небной поверхности альвеолярных отростков беззубой верхней челюсти при правильной артикуляции искусственных зубных рядов при всех сроках пользования протезом больше выражена в переднем отделе альвеолярного отростка как с вестибулярной, так и с небной его поверхности (Рвания протезами) атрофия на небной и вестибулярной поверхности альвеолярного отростка (особенно в средних и задних его отделах) почти не нарастает. Величина убыли кости представлена в виде схемы на рис. 41.
При неправильной артикуляции искусственных зубных рядов при всех сроках пользования полным протезом атрофия больше выражена также в переднем отделе альвеолярного отростка как с вестибулярной, так и с небной поверхности (Р.
Следует отметить, что в переднем участке альвеолярного отростка при пользовании протезом от 1 года до 3 лет атрофия в одинаковой степени проявляется как с вестибулярной, так и с небной поверхности альвеолярного отростка (Р>0,5). Однако с увеличением сроков пользования протезами (более 4 лет) атрофия с вестибулярной поверхности альвеолярного отростка выражена значительнее, чем с небной (Рзаднем участках альвеолярного отростка атрофия проявляется в одинаковой степени как с вестибулярной, так и с небной поверхности при всех сроках пользования протезами (Р>0,5).
Измерения гипсовых моделей, проведенные К. Д. Дуйшалиевым, позволили прийти к заключению, что у пользующихся съемными протезами имеет место атрофия альвеолярного отростка. Она, во-первых, носит неравномерный характер и более выражена в переднем отделе, во-вторых, атрофия идет более интенсивно в первые 3 года после наложения протеза, несколько замедляясь в последующем; в-третьих, атрофия альвеолярного отростка более выражена при пользовании протезами с нарушенной артикуляцией искусственных зубов и, наконец, в-четвертых, горизонтальная атрофия также более выражена в переднем отделе. При этом вначале она идет в равной мере как с губной, так и с небной стороны. В последующие сроки она несколько замедляется и уже более выражена с вестибулярной поверхности. Эти особенности атрофии альвеолярного отростка верхней челюсти способствуют сужению альвеолярной дуги в переднем отделе и усиливают развивающуюся возрастную прогению.
Толкование полученных результатов встречается с серьезными трудностями, поскольку атрофия альвеолярного отростка возникает от бездействия, при патологических состояниях [пародонтоз (рис. 42) пародонтиты, сахарный диабет и др.], а также в старости (сенильная атрофия). Это процесс необратимый, а у пользующихся протезами он усиливается вследствие необычного давления, падающего на ткани протезного ложа. Атрофия от бездеятельности начинается сразу же после удаления зубов.
По данным Г. А. Васильева (1973), вскоре после удаления зубов происходит атрофия лунки на одну треть ее высоты. В дальнейшем атрофия протекает более медленно, но не прекращается, а лишь несколько замедляется.
Патологическая атрофия возникает при пародонтозе, функциональной перегрузке, сахарном диабете и др.
D. Kostkiewiczowa` (1966) с помощью рентгенологических и макроскопических исследований установила разрежение структур кости у больных, страдающих за-
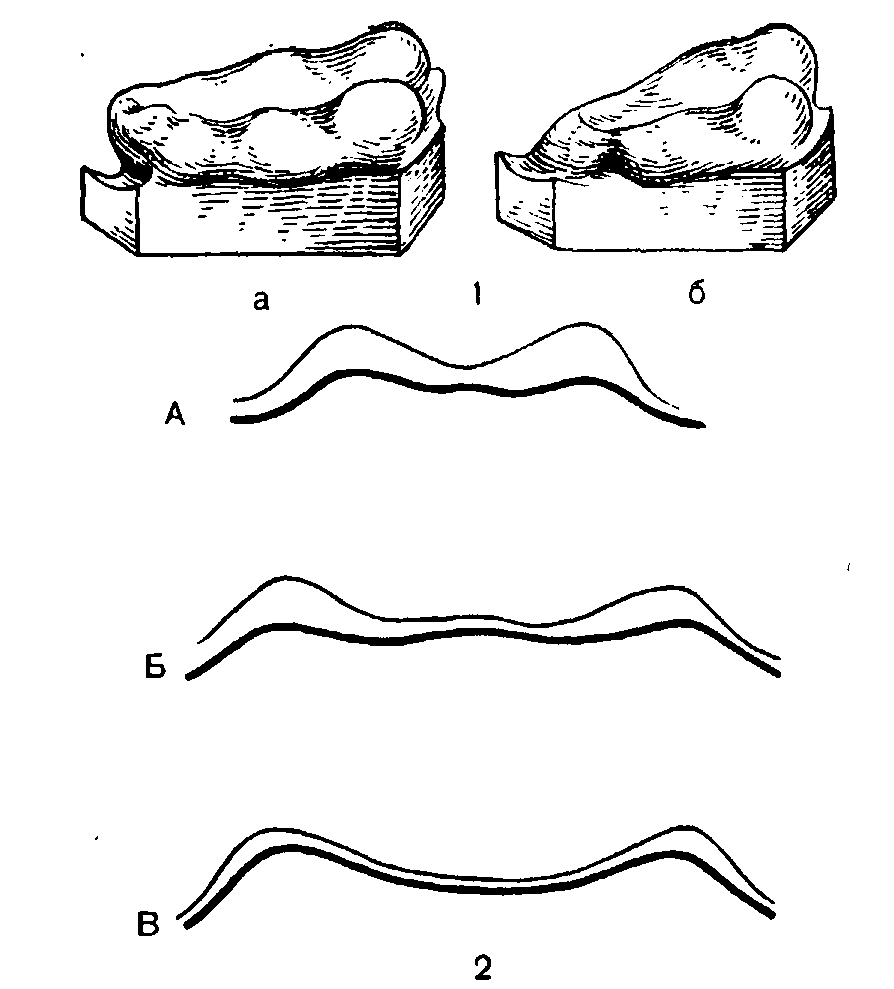
Рис. 42. Выраженная атрофия переднего отдела верхней челюсти после пользования протезами в течение 5 лет.
1 — модели челюстей больного С., 49 лет, до протезирования (а) и через 5 лет пользования протезом (б). Зубы удалены по поводу системного поражения пародонта; 2 —контуры альвеолярных отростков гипсовых моделей больного С. А — передний, Б — средний, В—задний участки твердого неба. Тонкий контур соответствует поверхности протеза, толстый — модели через 5 лет ихосле пользования протезом (Дуйшалиев К. Д.).
болеванием пародонта. Мы полагаем, что этот процесс после удаления зубов не останавливается и накладывает свой отпечаток на характер атрофии беззубой челюсти.
Что касается сенильной атрофии, то она имеет место лишь в старческом возрасте. Вряд ли следует ее искать у людей моложе 60 лет.
Атрофия редко бывает одинаково выражена по всему альвеолярному отростку. Это зависит от очередности удаления зубов, характера операции и причин удаления зубов.
Опасным является неоправданно глубокое наложение зубоврачебных щипцов на альвеолу, что позволяет легко удалить зуб, но создает рваную костную рану, после которой альвеолярный отросток никогда не бывает гладким. Хирургам необходимо помнить, что после удаления зубов следует протезирование и состояние альвеолярного отростка и, в частности, его форма и выраженность играют в исходе протезирования не последнюю роль.
Неравномерная атрофия — явление довольно частое. По данным В. Н. Паршина (1965), она отмечалась на 55,6% изучаемых моделей беззубой челюсти. Какая доля влияния в этой сумме факторов (отсутствие функции, патология) приходится на воздействие протеза, сказать очень трудно. Одно ясно, что у пользующихся протезами имеет место прогрессирующая атрофия альвеолярного отростка. Она может быть усилена нарушением распределения давления по протезному ложу при неправильной окклюзии искусственных зубных рядов. Следует также иметь в виду, что наибольшую опасность представляет отсутствие множественных контактов в центральной окклюзии. При центральной окклюзии, которая закономерно сопровождает проглатывание пищи и слюны, возникают множественные контакты и давление через базис передается на все протезное ложе. При нарушении окклюзии или при балансировании протеза давление сосредоточивается на ограниченном участке, что, конечно, вредно. Опасность заключается в том, что центральная окклюзия происходит чаще из всех возможных потому, что человек в день разжевывает пищу не более 2 ч, тогда как слюна проглатывается в течение всего дня и даже во сне. Поэтому нарушение смыкания зубов в центральной окклюзии и балансирование протеза представляют наибольшую опасность для альвеолярного отростка.
Примером влияния чрезмерной нагрузки на альвеолярный отросток является атрофия его под базисом лечебного пластиночного протеза, применяемого для устранения вторичных деформаций, связанных с вертикальным зубоальвеолярным удлинением (рис. 43). Прав А. И. Дойников (1967), когда указывает, что при правильном распределении жевательного давления, передаваемого базисом протеза на протезное ложе, атрофия альвеолярных отростков протекает значительно медленнее, а иногда и совсем не наблюдается. Правда, с последним пунктом его тезиса, где он говорит, что атрофия может и отсутствовать, согласиться нельзя. Она всегда есть, хотя, как мы уже указывали выше, выражена неравномерно во времени и по протезному ложу.
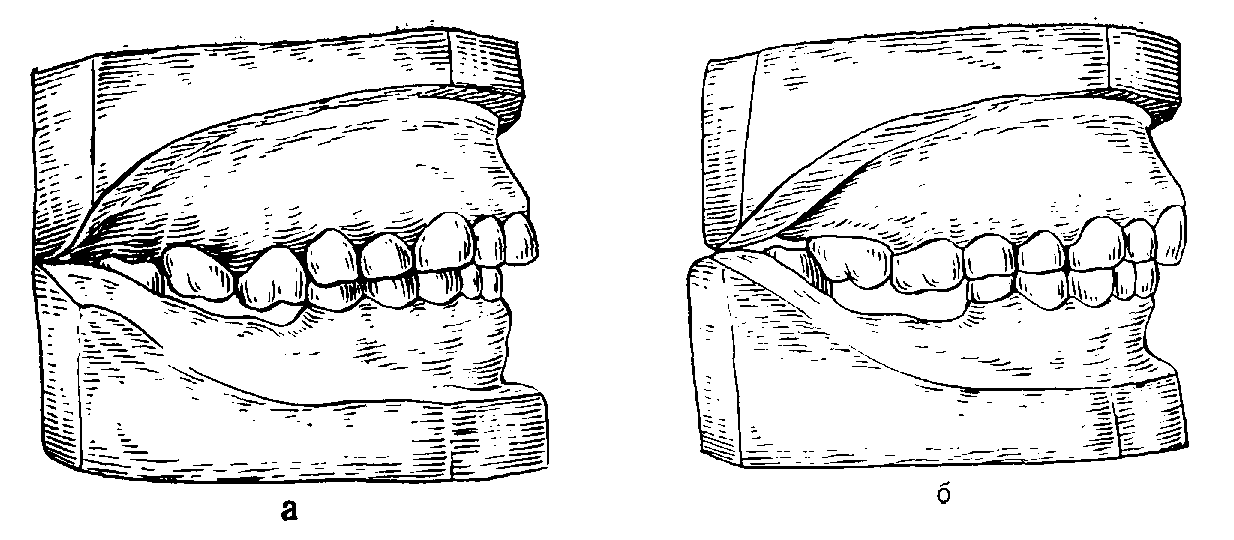
Рис. 43. Модели челюстей, а — до лечения деформации зубных рядов съемным пластиночным протезом; б — после лечения. Видна атрофия альвеолярного отростка нижней челюсти.
Таким образом, фиксация, стабилизация протеза, окклюзиоииые контакты, способ распределения жевательного давления по протезному ложу являются главными, и на это следует обращать внимание при профилактике атрофии альвеолярного отростка. Следует иметь в виду, что некоторые костные изменения отражаются и на состоянии мягких тканей. К таким явлениям относится избыток слизистой оболочки протезного ложа в виде болтающегося гребня. Болтающийся гребень чаще всего наблюдается в переднем участке верхней и нижней челюсти. Его образование Е. Frolich (1957), Т. Maj, Zebre (1963) связывают с неравномерным распределением давления по протезному ложу. К. Houpl (1959), ссылаясь на М. Spreng, полагает, что болтающийся гребень встречается в переднем отделе тогда, когда на нижней челюсти сохраняются только шесть передних зубов, а изъяны боковых отделов не замещены. В этом положении нагрузка при жевании приходится только на переднюю часть альвеолярного отростка верхней челюсти, что вызывает соответствующую его перестройку. Не отрицая указанного механизма образования избытка слизистой оболочки, мы хотели бы заметить, что, по-видимому, описанный механизм возникновения его не является единственным. Нам представляется, что подобный излишек ткани в переднем отделе может возникнуть и после удаления передних зубов при системных поражениях парадонта с крайней степенью резорбции альвеолярного отростка, осложненной воспалением с преобладанием продуктивных явлений в виде разрастания волокнистой соединительной ткани. В подобных обстоятельствах после удаления зубов в переднем отделе возникает избыток ткани, который в дальнейшем поддерживается раздражением, исходящим из протеза.