В современной стоматологии для успеха лечения все чаще требуется объединение усилий разных специалистов. Наиболее востребованными являются специалисты в таких областях, как имплантология, парсщонтология. микро-стоматология и эндодонтия.
Одним из самых ярких примеров кризиса традиционной системы образования является имплантология. Сегодня она изучается в рамках базового хирургического курса и находится в «тени* общей хирургии. Такая ситуация совершенно не отвечает современному состоянию дел и роли имплантологии, которая является одним из основных направлений инновационной стоматологии, поскольку позволяет добиваться великолепных результатов в реабилитации зубочелюстной системы наших пациентов!.
ВВЕДЕНИЕ.
В условиях постоянного уменьшения объемов государственного финансирования все большее значение приобре.
тает разработка и внедрение альтернативных и прогрессивных методов лечения. Кроме того, в последнее десятилетие в медицине и в стоматологии наблюдается отчетливая тенденция по ужесточению требований, предъявляемых к качеству лечения. Это еще более усугубляет проблемы, связанные со значительным уменьшением государственного финансирования. Все это в полной мере относится и к стоматологической имплантологии. В 60-е и 70-е годы этой дисциплиной занимались только несколько специализированных исследовательских групп: Branemark et al. [1], Ledermann [2] и группа ITI [3], В 80-е годы к этой работе подключились все ведущие университеты. На первом этапе в центре внимания специалистов находилась проблема «костной интеграции* имплантатов. На основе результатов многочисленных исследований были разработаны базовые концепции лечения, которые не потеряли своей актуальности и по сей день. Дальнейшие научные исследования механизмов остеоинтеграции и остеосинтеза позволили усовершенствовать имеющиеся базовые концепции, уменьшить время остеоинтеграции и обосновать возможность немедленного воздействия функциональных нагрузок на имплантаты, Это во многом связано с желанием пациентов уменьшить сроки лечения и устанавливать реставрации сразу после введения имплантатов. Специалисты до сих пор не пришли к единому мнению о целесообразности применения новых концепций лечения: их достоинства и недостатки активно обсуждаются на всех конференциях и в профессиональной литературе, Очевидно одно: для разрешения всех спорных вопросов необходимо проведение соответствующих научных и клинических исследований.
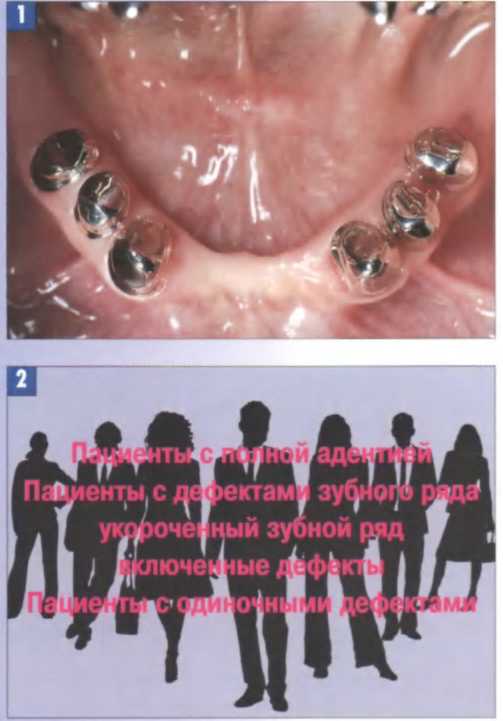
Рис. 1. Классическая стоматология и традиционная зубная техника: телескопические коронки.
Рис. 2. Классификация дефектов зубного ряда в имплантологии.

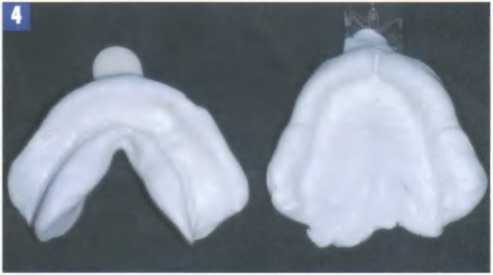
Рис. 3.
1 2 параметров имплантологии (концепция J. Strub, 1 994).
Рис. 4. Важнейшие исходные материалы: диагностические слепки и модели челюстей.
КЛАССИЧЕСКАЯ КОНЦЕПЦИЯ ЛЕЧЕНИЯ.
Костная интеграция («остеоинтеграция») имплантатов представляет собой биологический процесс, затрагивающий все окружающие костные ткани В течение 3-6-месячной остеоинтеграции между поверхностью эндооссальных имплантатов и окружающими костными тканями образуется достаточно плотный контакт, что является важнейшим условием успешной реставрации. Этот процесс был положен в основу базовой концепции имплантации, которая была разработана Btanemark и его сотрудниками в 70-е годы прошлого столетия В данной концепции основное внимание уделяется хирургическому этапу лечения, а методика изготовления внешней конструкции реставрации практически не рассматривается [1-3],.
Это привело к тому, что для изготовления реставраций с опорой на имплантаты долгое время использовались классические концепции протезирования . которые не учитывали принципиальные различия между естественными опорными зубами и имплантатами [1-7) (рис 1-3).
В 80-е и 90-е годы были получены новые знания и разработаны новые методики хирургии пародонта и регенерации костных и мягких тканей, однако собственно протезированию по-прежнему придавалось второстепенное значение [8-10]. Подавляющее большинство исследований было направлено на модификацию конструкции имплантатов (дизайн, структура поверхности, тип головки) с целью улучшения качества их остеоинтеграции. Только в середине 90-х годов в конструкции имплантатов произошли такие изменения (тип головки и замена классического внешнего шестигранника на внутреннее винтовое соединение), которые заставили специалистов задуматься об изменении концепции протезирования. Это, прежде всего, касается применения более простых конструктивных элементов. Многие стали задаваться вопросом, почему в состав систем имплантатов входит такое большое количество различных конструктивных элементов для изготовления реставрации. Большинство производителей отвечают следующим образом: на протяжении многих лет разработки и применения их системы постоянно усовершенствовались, что и привело к увеличению ассортимента вспомогательных деталей Сегодня ситуация складывается таким образом, что разнообразие конструктивных элементов не упрощает, а, напротив, усложняет протезирование и затрудняет выбор оптимальной конструкции, В связи с этим возникает еще одна проблема - необходимость проведения соответствующих клинических исследований и анализа эффективности применения новых соединительных элементов. Пионерами в этой области стали Kirsch и Ackermann [4], которые опуб--.ковали результаты своих первых исследований в конце 80-х - начале 90-х годов. В середине 90-х годов на основе системы IMZ
была разработана революционная система CAMIog . которая объединила весь положительный опыт, накопленный за прошедшие десятилетия. Стандартные универсальные детали, входящие в состав этой системы, значительно облегчили изготовление реставраций с опорой на имплантаты [11,12]. Эта и другие аналогичные разработки существенно снизили затраты на изготовление реставраций и впервые открыли имплантоло-гам путь к удовлетворению главного желания пациентов - максимальный результат при минимальных затратах.
ЛЕЧЕНИЕ ПАЦИЕНТОВ С ПОЛНОЙ АДЕНТИЕЙ С ИСПОЛЬЗОВАНИЕМ РЕСТАВРАЦИЙ С ОПОРОЙ НА ИМПЛАНТАТЫ.
Перед началом лечения мы всегда имеем дело с одной и той же ситуацией: пациент или пациентка приходит на первый прием в стоматологическую клинику. Мы приступаем к обследованию и планированию лечения (табл. 1). При этом даже если полные съемные протезы изготовлены качественно и нормально функционируют, у пациентов могут возникнуть следующие проблемы (рис. 4, 5):.
■ Недостаточная прочность фиксации.
■ Нестабильное положение.
■ Недостаточная жевательная функция (неспособность.
«откусывать»).
■ Нарушения фонетики (искажение звуков, шипение,.
свист).
■ Общая неудовлетворенность (ощущение чужеродного.
тела).
■ Психическое напряжение («старение»).
■ Побочные заболевания (желудочно-кишечный тракт).
Таблица 1. Системный анализ клинико-диагностических параметров и разработка плана лечения.
БЕРЛИНСКАЯ КОНЦЕПЦИЯ: ЛЕЧЕНИЕ ПАЦИЕНТОВ С ПОЛНОЙ АДЕНТИЕЙ Критерии планирования | ||
1. Контакт: | [индивидуальность пациента]. Основные жалобы, ожидания, опасения. Анамнез и история развития заболевания (стоматология, хирургия, протезирование, психология). Боль? Необходимость в экстренном лечении? | |
2. Концепция лечения: | [процесс поиска и принятия решения] | |
2.1. Критерии: | Пожелания? - Возможности? - Варианты решения?. Я Эстетика? (Пожелания? Возможность реализации?). ■ Функция? (несъемный или съемный). ■ Реализация? (проверка: временная реставрация и т.д.). ■ Затраты? (продолжительность лечения, количество этапов и т.д.). ■ Экономика? (стоимость, альтернатива...). | |
2.2. Обследование: [сбор индивидуальных данных] | ||
■ Общее состояние здоровья на момент обследования. ■ Анатомия: степень атрофии альвеолярных отростков и т.д. ■ Функция: текущее состояние, факторы риска, функция суставов. ■ Зубочелюстная система: зубы + протезы и т.д. ■ Данные рентгенологического обследования (OPG, СТ, Zfm и т.д.). | ||
2.3. Диагностика: | [постановка диагноза] | |
3. Решение: [оптимизация] | ||
■ Что возможно? (максимальный результат). ■ Что необходимо? (минимальный результат). Разработка индивидуального решения для данного пациента! Когда? - Что? - Где? - Как? (выбор/описание!). | ||
4. План лечения: [основные этапы] | ||
Изготовление временной реставрации. Хирургическая операция/имплантация. Изготовление постоянной реставрации. Контроль результатов. | ||
БЕРЛИНСКАЯ КОНЦЕПЦИЯ:.
ЛЕЧЕНИЕ ПАЦИЕНТОВ С ПОЛНОЙ АДЕНТИЕЙ Критерии планирования
l&rtiH.
■nedafe
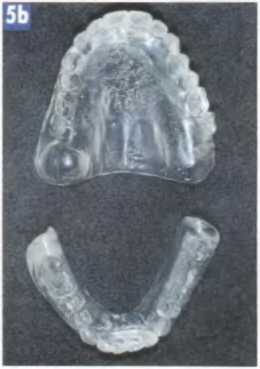
Рис. 5а. Функционирующие полные съемные протезы значительно облегчают осуществление первых этапов лечения.
Рис. 5Ь. Дубликаты имеющихся протезов из прозрачного полимерного материала используются для планирования имплантации, диагностики и изготовления хирургических шаблонов.
Все эти причины сильно беспокоят пациентов. Как правило, перед тем как обратиться к стоматологу, они долго «мучаются» со своими проблемами, что может привести к возникновению достаточно серьезных физических и психических последствий. Помимо устранения острой боли, задачей «домашнего» стоматолога является проведение разъяснительных бесед и консультаций. Очень многое зависит от его опыта и профессиональной компетентности, поскольку, кроме своей непосредственной работы, он должен выполнять роль координатора! Он должен быть в курсе всех последних достижений современной стоматологии, в том числе и имплантологии, и информировать своих пациентах о новых возможностях. Со стороны населения спрос на изготовление реставраций с опорой на имплантаты постоянно растет Пионер немецкой имплантологии Prof. W. Schulte еще в начале 90-х годов высказался по этому поводу следующим образом: «Те, кто сегодня не занимаются имплантологией, рискуют потерять время и профессиональную (этическую) репутацию, поскольку уже недалек тот день, когда пациенты в судебном порядке будут спрашивать, почему им не предложили вариант лечения, предусматривающий изготовление реставрации с опорой на имплантаты*.
Дальнейшие консультации и поиск оптимального решения следует проводить внутри «рабочего круга» специалистов. При этом желательно, чтобы в рабочий круг входили специалисты в различных областях стоматологии. Сегодня (и завтра) создание такой команды является одной из важнейших задач стоматолога! С помощью команды, состоящей, например, из ассистента по профилактике и гигиене, зубного техника и специалиста, имеющего опыт проведения хирургических операций (имплан-толог, пародонтолог, MKG-хирург), он может предложить пациенту наилучшее решение Именно это и является важнейшим ключом к успеху: функционирующая КОМАНДА, интерактивное и тесное сотрудничество специалистов различного профиля!.
Выбор оптимального решения является очень сложной задачей, особенно для пациента, который, разумеется, рассматривает все аргументы с точки зрения дилетанта. Поэтому чем точнее и понятнее разъяснить пациенту имеющиеся аргументы, тем проще ему будет принять осознанное адекватное решение.
ОБСЛЕДОВАНИЕ - ДИАГНОСТИКА (СОСТАВЛЕНИЕ ПЕРЕЧНЯ АРГУМЕНТОВ).
При обсуждении исходной ситуации и различных вариантов лечения с пациентом и другими специалистами необходимо использовать разные аргументы. Прежде всего, нужно собрать подробный общий и стоматологический анамнез, провести обследование пациента, поставить диагноз и оценить все факторы, которые могут повлиять на принятие окончательного решения (рис. 4, 5: табл. 1). Общие данные (анамнез) должны минимизировать возможные риски. Специальные данные (анатомические и физиологические особенности) необходимо оценить как можно более точно, поскольку они оказывают непосредственное влияние на планирование операции имплантации (рис. 6; табл. 2).
После оценки всех полученных данных и уточнения диагноза можно приступать к обсуждению различных вариантов лечения. При этом совместно с пациентом нужно оценить не только медицинские показания, но и его финансовые возможности. В первую очередь необходимо ответить на следующие вопросы:.
■ Что необходимо с медицинской точки зрения? (минимальное решение - максимальный результат!).
■ Что возможно сделать и с какими затратами
■ Несъемная или сьемная реставрация
■ Каким образом можно реализовать индивидуальное решение? (время и основные этапы!).
■ Сколько будет стоить реализация этого решения? (имеются ли альтернативные варианты?).
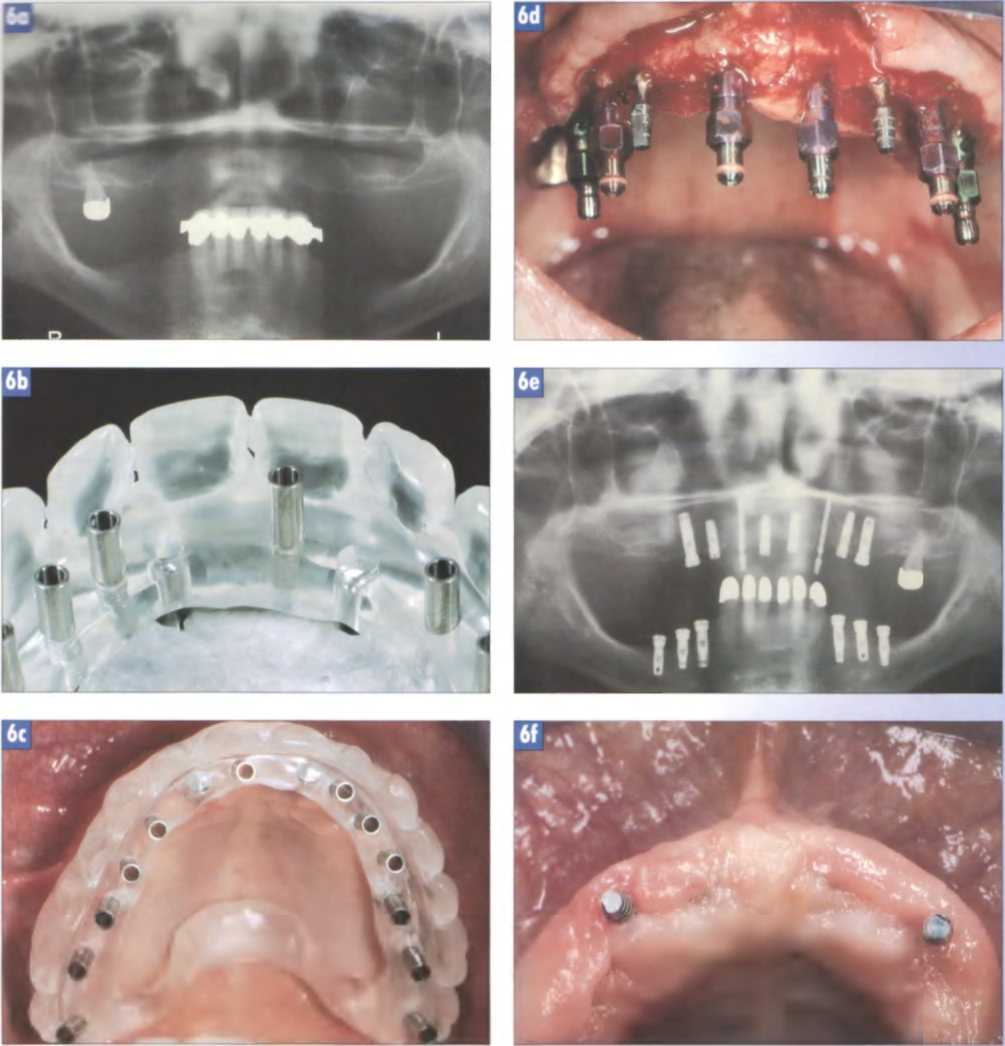
Рис. 6а. Панорамный рентгеновский снимок (OPG) исходной ситуации: практически полная адентия верхней челюсти и укороченный зубной ряд с обеих сторон нижней челюсти. Очень большие размеры гайморовых пазух и выраженная атрофия костных тканей на дистальных участках нижней челюсти.
Рис. 6Ь. Крупным планом: рентгеновский и хирургический шаблон для выбора и обеспечения оптимальной позиции имплантатов (диагностические титановые СТ-гильзы, Fa. Alfatec, Wurmberg, Германия).
Рис 6с. Хирургический шаблон установлен в полости рта до препарирования слизисто-надкостничного лоскута и зафиксирован на двух временных ITI-имплаитатах. Далее проводится первое ориентировочное препарирование ложа имплантатов.
Рис. 6d Ситуация после отслоения слизисто-иадкостиичного лоскута, окончательного препарирования костного ложа и введения 6 имплантатов типа Steri-Oss (Nobel-BioCare, Гетеборг, Швеция). Осложняющие факторы: очень узкий гребень альвеолярных отростков и одновременный двусторонний си-нуслифтинг.
Рис. 6е Послеоперационный контрольный рентгеновский снимок: отчетливо видно взаимное расположение и направление продольных осей 6 основных виутрикостиых имплантатов и 2 временных, фиксирующих операционный шаблон. Хорошо видны результаты аугментации гайморовых пазух в области дистальных имплантатов.
Рис. 6f. Состояние после снятия швов и полного заживления раны. Видны обнаженные головки временных имплантатов.
В связи с этим следует подчеркнуть, что обсуждение экономических аспектов имеет очень большое значение, поскольку изначально пациенты зачастую не соизмеряют свои требования и финансовые возможности. На первой консультации подавляющее большинство пациентов высказывают пожелание получить несъемную реставрацию с опорой на имплантаты.
Выбранная цель определяет ход лечения! Как только она определена и все участники команды (включая пациента) поняли поставленные перед ними задачи, последующее лечение проходит по намеченному плану и заканчивается предсказуемым клиническим резульгатом.
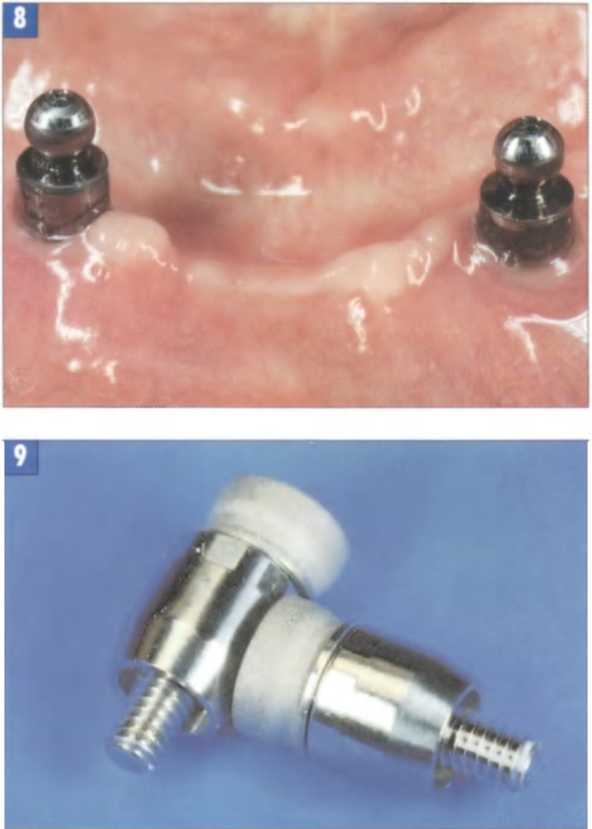
Рис. 8. Самые простые и поэтому наиболее часто используемые соединительные элементы: анкеры со сферической головкой. Недостаток: быстрый износ матриц.
Рис 9. Титановый абатмент с магнитом: быстро и эффективно. К сожалению, прочность такого соединения зачастую оказывается недостаточной.
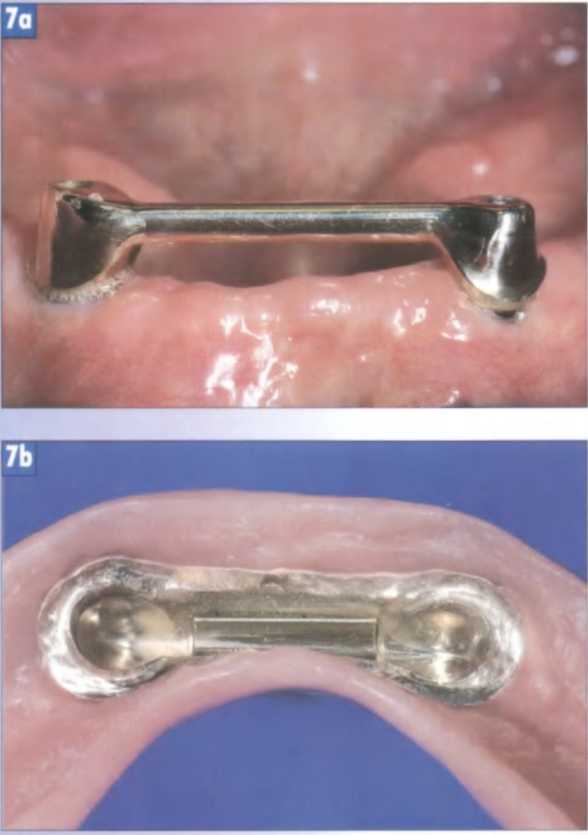
Рис. 7а. Самая простая функциональная система фиксации реставрации нижней челюсти с опорой на имплантаты: балка, установленная на 2 имплантатах, ...
Рис. 7Ь. ... и соответствующая фиксирующая вставка в каркасе внешней конструкции. Вид снизу.
ИНДИВИДУАЛЬНЫЕ ДАННЫЕ ДЛЯ ПЛАНИРОВАНИЯ ИМПЛАНТАЦИИ |
1. Степень атрофии челюстей. |
2 Количество костных тканей: |
а. ширина гребня челюсти, |
Ь. высота гребня челюсти, |
с. морфология гребня челюсти. |
3. Качество костных тканей |
4. Размеры гайморовых пазух (толщина костной стенки). |
5. Положение нервных каналов (N. alv. Inf., N. inc.). |
6. Состояние слизистой оболочки (количество, толщина, статус). |
7. Взаимное расположение челюстей (верхняя по отношению к нижней). |
8. Анатомические особенности (например, подвижный гребень). |