Ручные инструменты.
Распаторы с вытянутыми и округлыми рабочими частями.
Авторы данной книги предпочитают следующие лезвия с округлыми кончиками: угловой полулунный нож с лезвием шириной 2 мм (Sharpoint Sharptome, Angiotech); угловой двойной скошенный мини-полу-лунный нож с лезвием шириной 1,25 мм (Sharpoint); угловой двойной скошенный ложковидный нож с лезвием шириной 2,2 мм (Sharpoint). Таким одноразовым лезвиям легко придать нужный изгиб, что делает их исключительно удобными и обеспечивает истинную универсальность. Микрохирургические лезвия применяются для проведения очень точных и четких разрезов (в том числе в области сосочков), отслаива-.
ния слизистых лоскутов, подготовки тоннельного ложа, фибротомии после выполнения горизонтальной гин-гивэктомии и рассечения волокон периодонтальной связки для снижения травматичности экстракции зубов. Поскольку большинство микрохирургических инструментов исходно предназначались для офтальмологических операций, рабочие части некоторых из них могут быть недостаточно жесткими для пародон-тологических вмешательств. Лезвия с округлыми кончиками предпочтительнее остроконечных, поскольку обеспечивают лучший контроль, особенно при подготовке тоннельного ложа.
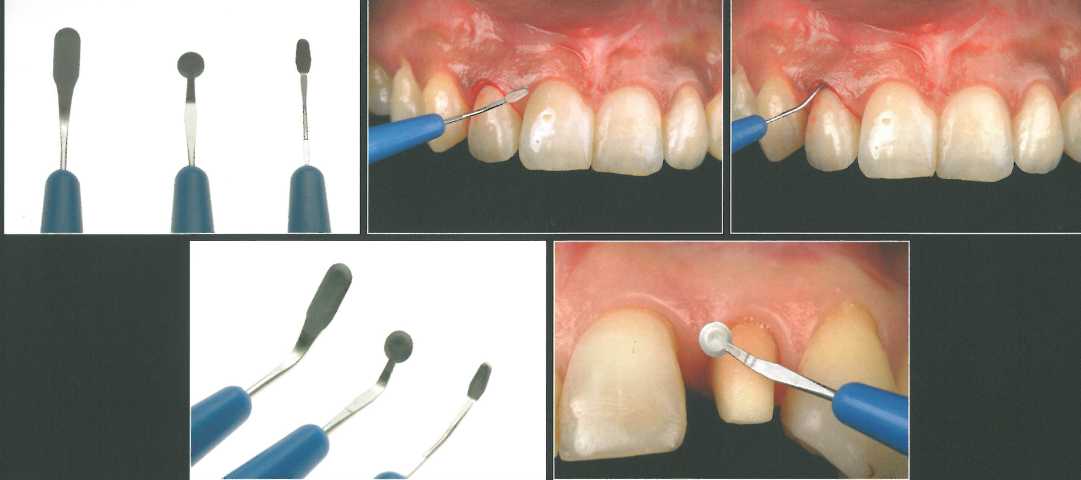
Остроконечные лезвия бывают разных конфигураций, размеров и с разным углом наклона рабочей части. Такие лезвия применяются для проведения более агрессивных разрезов, например при отслаивании сосочков нёбным доступом. Недостаток представленных лезвий заключается в слишком длинных режущих кромках, что повышает риск перфорации тканей при вращательных движениях. Однако эти лезвия легко укоротить с помощью боров непосредственно у кресла пациента, а исходно заданный угол делает их очень удобными при получении СТТ в области нёба.
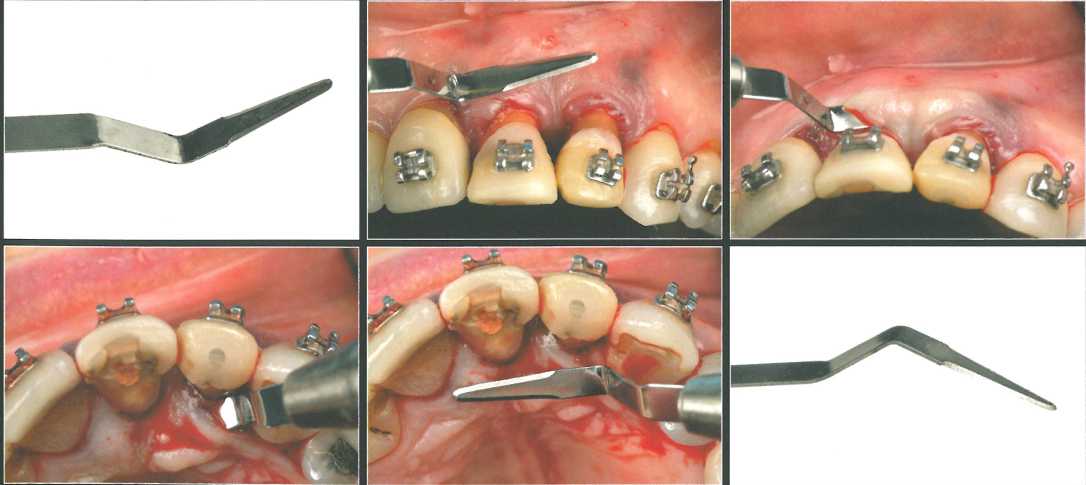
Показанные распаторы (Mamadent Macro tunneling instruments N° 1, 2 и 3; American Dental Systems) идеальны для форллирования слизистого лоскута и создания тоннельного ложа. Эти инструлленты могут иметь изогнутую или относительно прямую рабочую часть, но быстро теряют остроту, поэтому их нужно затачивать перед каждым вмешательством.


Исходный разрез выполняют микрохирургическим лезвием, а продолжают формирование ложа специальными инструментами.
Кроме того, показанные инструменты удобны для защиты основания СТТ при наложении швов. Прямой инструмент № 3 можно довольно глубоко ввести под слизистым лоскутом, сохраняя больший контроль даже при наличии углублений на костной поверхности.

Формирователи лесны.
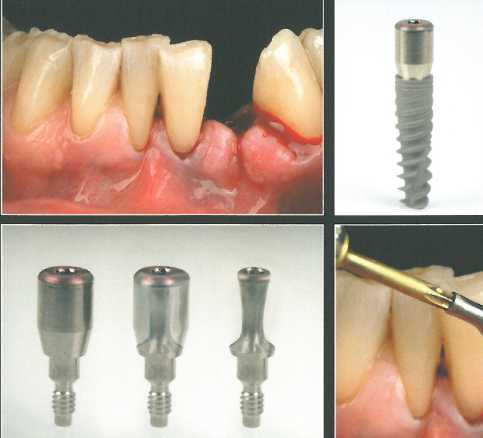
Формирователи десны имеют большое значение для моделирования контура прилегающих к имплантату мягких тканей. Прежде всего, необходимо уделять внимание двум параметрам формирователей: высоте и диаметру. Высота формирователя служит ориентиром для коронального смещения лоскута, в то время как его диаметр должен обеспечивать дополнительное пространство для СТТ. В начале 1990-х гг. было принято использовать формирователи относительно большого диаметра, чтобы с первого дня ортопедического этапа имплантологического лечения создать широкий доступ к платформе имплантата. Считалось, что это облегчает моделирование плавного перехода от имплантата к искусственной коронке. Однако такой подход оказался оправданным только у пациентов с толстым биотипом десны, в то время как в большинстве случаев исходная толщина мягких тканей в области имплантации была далека от оптимальной. Кроме того, формирователи большого диаметра затрудняли коро-нальное смещение лоскута и ограничивали объем СТТ. Это особенно важно при трансплантации мягких тканей для маскировки перехода между имплантатом, абатментом и коронкой.
Применение абатментов большого диаметра связано с двумя основными проблемами: 1) рецессия мягких тканей с первого дня установки даже при пересадке СТТ; 2) формирование наиболее толстого участка мягких тканей на уровне или апикальнее шейки имплантата. При установке такого абатмента хирургу очень сложно адаптировать относительно толстый СТТ в наиболее ко-рональном положении и перекрыть его лоскутом без натяжения. Поэтому во всех случаях рекомендуется подбирать абатмент одинакового или меньшего диаметра, чем ортопедическая платформа имплантата. В качестве альтернативы можно отпрепарировать имеющийся абатмент для придания ему нужной формы или диаметра. Современная тенденция заключается в пересадке СТТ в области любого имплантата в переднем отделе верхней челюсти, вне зависимости от биотипа десны. Предпочтительнее использовать плотные и толстые трансплантаты из области бугра верхней челюсти, а пересадку, по возможности, следует проводить одновременно с имплантацией. Относительно тонкие формирователи оставляют большее пространство для СТТ и облегчают ушивание раны без натяжения.
Формирователь десны должен быть достаточно высоким (как минимум 5 мм) с учетом локализации и глубины расположения ортопедической платформы имплантата, которая обычно располагается на 3 мм апикальнее края десны.
Очень важно сформировать более корональный уровень десны в области имплантата, чем вблизи прилегающих зубов, поскольку это создает лучшие условия для маскировки границы между имплантатом, абатментом и коронкой.
Кроме того, это позволяет компенсировать возможную рецессию десны после протезирования. Таким образом, формирователь десны должен быть как можно более тонким.
С учетом указанных выше данных, а также определенных клинических удобств были разработаны четыре прототипа формирователей малого диаметра:.
Вогнутый формирователь.
Несмотря на вполне обоснованный интерес многих клиницистов к формирователям с вогнутой поверхностью, производители не предлагали этой опции, но благодаря настойчивости авторов эту идею удалось реализовать в виде четырех разных прототипов. Еще один важный параметр вогнутого формирователя заключается в том, что диаметр его наиболее корональной части приблизительно соответствует диаметру замещаемого зуба. Это позволяет защищать подлежащие лоскут и СТТ по типу зонта. Недостатколл данной конструкции является слиш-колл глубокое расположение широкой корональной части формирователя, если ортопедическая платформа имплантатов находится апикальнее, чем на 3 мм относительно края десны.

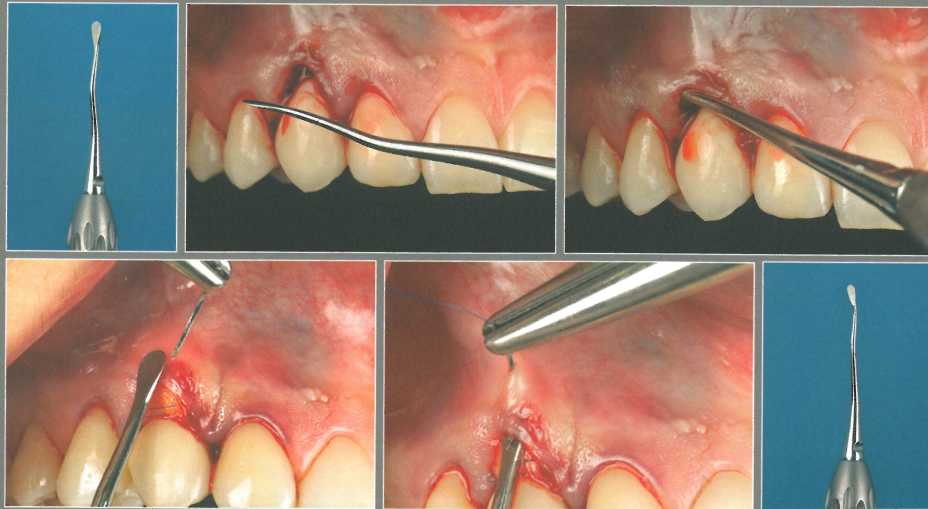
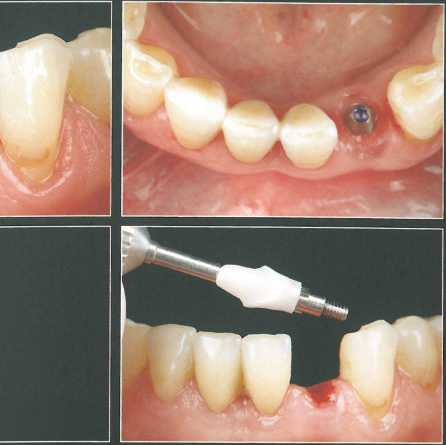
У пациента отмечается агенезия правого бокового резца верхней челюсти. Достаточное пространство для имплантации создали с помощью ортодонтического перемещения зубов. Для защиты сосочков провели анатомический разрез. Круговой разрез сделали циркулярным лезвием минимального доступного диаметра (2 мм), после _.
чего провели внутрибо-роздковые разрезы и отслоили лоскут.
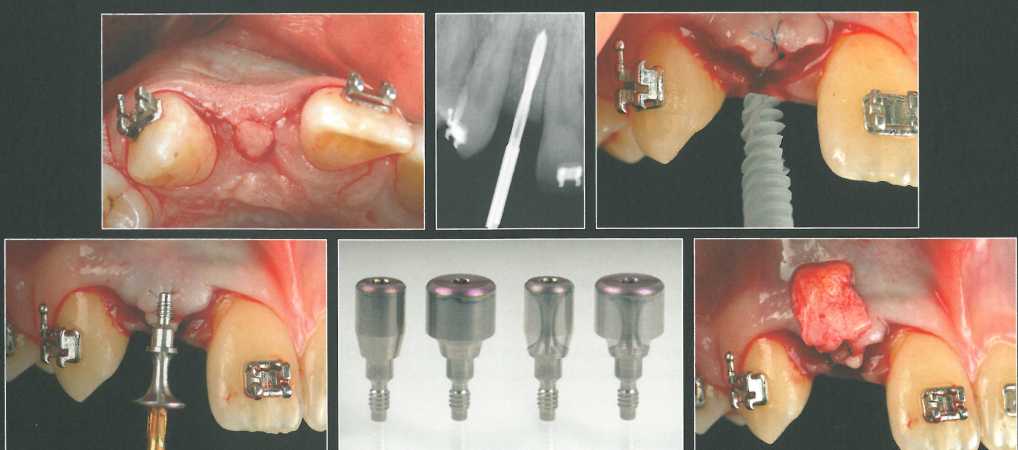
Лоскут отслоили апикально и латерально на один зуб в каждую сторону, после чего установили имплантат NobelActive NP 3,5 х 13 мм. В ходе препарирования ложа сделали контрольную рентгенограмму с направляющим штифтом для проверки положения предполагаемого имплантата. СТТ получили из области бугра верхней челюсти и адаптировали в принимающем ложе для увеличения толщины вестибулярной десны и высоты десневых сосочков. Вогнутый формирователь десны обеспечил достаточное пространство и защиту подлежащего СТТ.
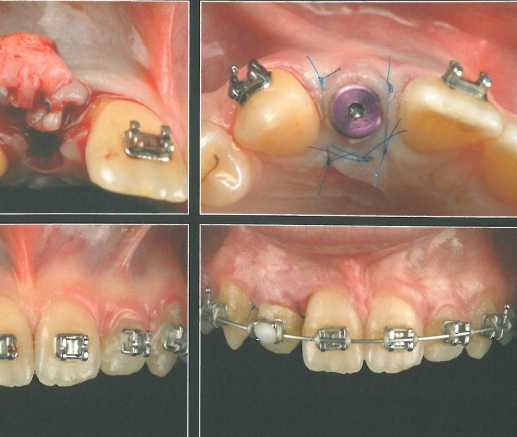
Прилегающие десневые сосочки включили в состав слизистого лоскута для облегчения ушивания раны и создания требуемого пространства для трансплантата. СТТ разрезали посередине, но не до конца, чтобы иметь возможность развести тонкие участки трансплантата и поместить их под отслоенные десневые сосочки для увеличения их объема.
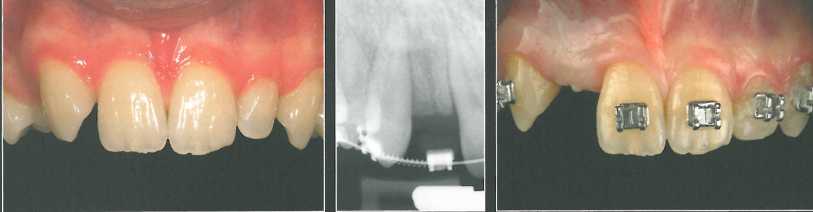
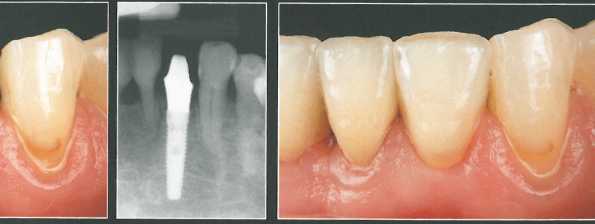
Сначала СТТ фиксировали швом к нёбному лоскуту в требуемом положении, после чего поверх трансплантата адаптировали и ушили вестибулярный лоскут. Точность установки формирователя проверили с помощью прицельной периапикальной рентгенограммы. Временная реставрация не оказывала давления на участок трансплантации. Через 6 месяцев после операции отмечалось заметное увеличение объема мягких тканей. После этого получили оттиск и изготовили окончательный оксидцир-кониевый абатмент и новую временную коронку.
С помощью контрольной рентгенограммы проверили точность фиксации абатмента и коронки, а также убедились в отсутствии излишков цемента.

Вогнутый формирователь с отверстиями.
Небольшие отверстия в этом формирователе предназначены для фиксации СТТ в как можно более корональном положении. В такой ситуации очень важно убедиться в достаточной мобилизации лоскута для ушивания раны без натяжения. Возможность корональной фиксации СТТ с перекрыванием его лоскутом облегчает увеличение объема мягких тканей в области имплантата.
Производитель предлагает такие формирователи с разным диаметром корональной части в соответствии с диаметром замещаемого зуба. Аналогично описанному выше формирователю, вогнутый формирователь с отверстиями обеспечивает защиту подлежащих лоскутов и трансплантата. Нужно отметить, что фиксация СТТ швами через отверстия в корональной части формирователя может быть затруднена, особенно при относительно глубоком расположении ортопедической платформы имплантата. Игла должна быть короткой и тонкой, т.е. длиной не более 7 мм и диаметром не больше 6-0.
Несмотря на клиническую целесообразность наличия такого формирователя, его практическое применение в ограниченном пространстве затруднено.
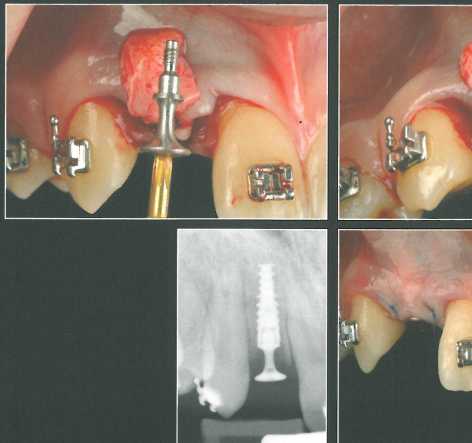
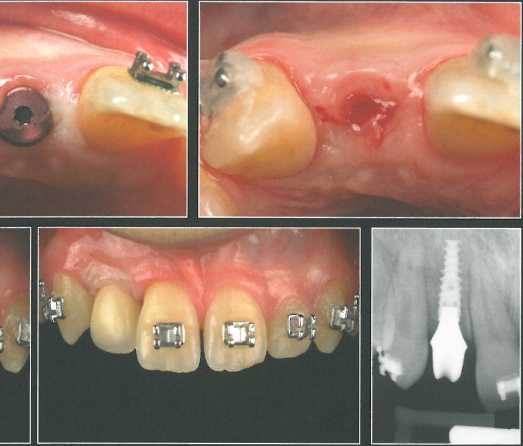
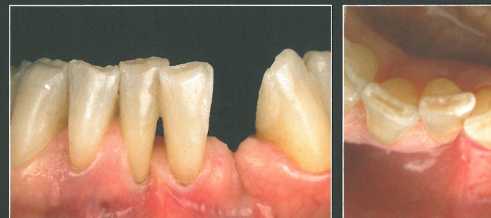
В представленном случае показано удаление левого бокового резца по паро-донтологическим и эндодонтическим показаниям.
Во время экстракции зуба никакие дополнительные хирургические вмешательства не проводились. Композитную коронку фиксировали адгезивом к соседним зубам. На слайдах показаны формирователи десны разного диаметра и с разным диаметром отверстий.

Через 3 месяца после удаления зуба установили имплантат NobelActive NP 3,5 * 13 мм и сразу же зафиксировали вогнутый формирователь с отверстиями. Для лучшей визуализации принимающего ложа и проксимальных участков провели прямолинейный разрез и отслоили слизистый лоскут. СИ получили из области бугра верхней челюсти и разрезали посередине, чтобы создать два тонких участка по краям и оставить большую центральную часть. Такая конфигурация трансплантата позволяет увеличить толщину десны с вестибулярной стороны и в проксимальных участках. После этого СТТ адаптировали в нужном положении и фиксировали швами к отверстиям формирователя.
Поверх трансплантата ушили края раны на уровне корональной части формирователя. Следует помнить, что отверстия формирователя предназначены только для фиксации СТТ. Перед ушиванием раны точность установки формирователя проверили с помощью прицельной периапикальной рентгенограммы.
Временную коронку фиксировали к соседним зубам с помощью адгезива.


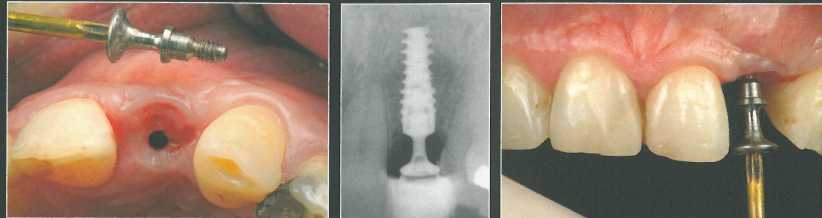
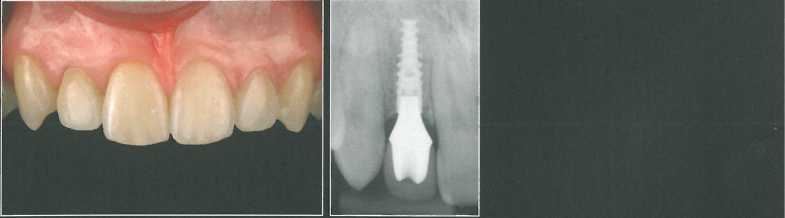
Через 6 месяцев после имплантации отмечается значительное увеличения объема десны. В условиях местной анестезии получили от-тискдля изготовления окончательного оксидциркониевого абатмента и временной коронки, которую перебазировали непосредственно у кресла пациента.
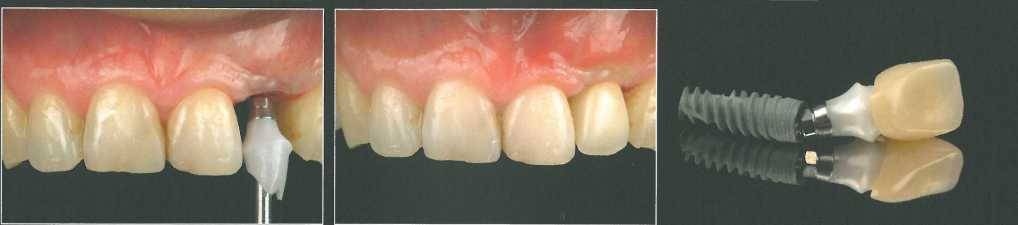
Через 2 месяца получили окончательный оттиск непосредственно с абатмента по традиционной методике с использованием ретрак-ционных нитей. Окончательную цельнокерамическую коронку изготовили с колпачком из оксида циркония.


Прямой формирователь десны

Прямой формирователь десны является одним из наиболее перспективных прототипов благодаря своей универсальности и простоте использования. Кроме того, такой формирователь обеспечивает максимальное пространство для СТТ и исключительно удобен для ушивания раны. Диаметр основной части этого формирователя составляет 1,2 мм, а высота - 5 или 7 мм. Высокий вариант предпочтительнее при глубоком расположении ортопедической платформы имплантата.
Нужно отметить, что этот формирователь практически не ограничивает обзор хирургу и не препятствует ушиванию раны. При пересадке СТТ прямой и тонкий формирователь удобен для фиксации трансплантата. Единственный недостаток этого формирователя заключается в необходимости проведения местной анестезии в случае использования более широких ортопедических частей (например, оттискных трансферов или абатментов), установка которых в узкое десневое ложе может вызывать боль.

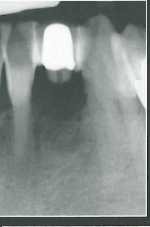
После удаления левого бокового резца нижней челюсти сформировался значительный костный дефект, что подтверждается прицельными рентгенограммами через 1 неделю и 3 месяца после экстракции. Отмечается большой щелевидный дефект в средней части участка адентии, но с сохранением достаточной высоты прилегающих костных перегородок. Данные КЛКТ подтвердили возможность обеспечения костной поддержки для имплантата без необходимости увеличения объема кости.
В представленном случае можно создать удовлетворительный контур альвеолярного гребня с помощью пересадки СТТ из области бугра верхней челюсти.
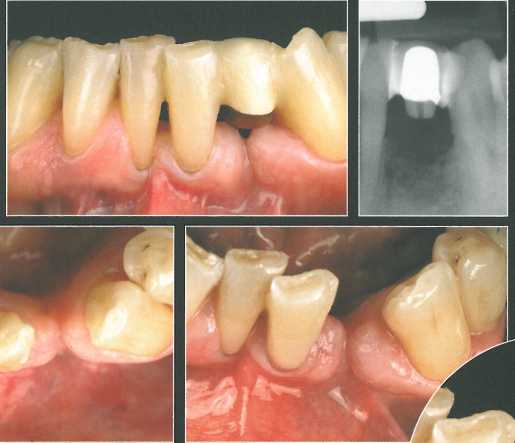


По середине альвеолярного гребня провели прямолинейный разрез, который перешел во внутриборозд-ковый с дистальной стороны прилегающих клыка и центрального резца.
После этого отслоили лоскут, в который включили десневые сосочки.
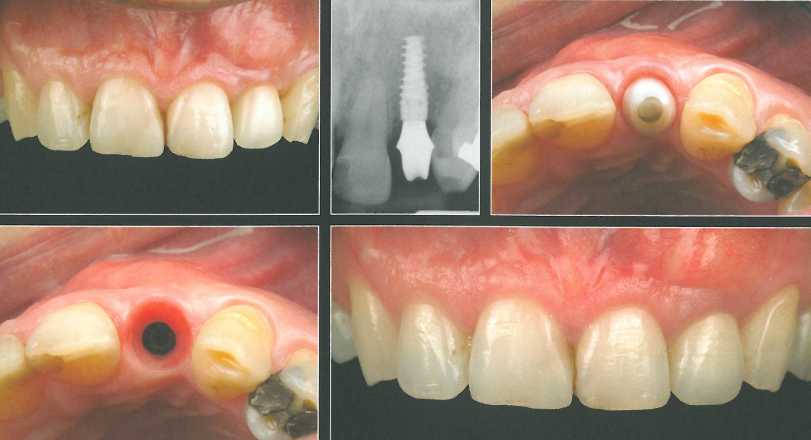
Лоскут продлили на достаточное расстояние в проксиллальных участках и апикальнее слизисто-десневого соединения для обеспечения подвижности в корональном направлении. Зателл установили иллплантат NobelActive NP 3,5 х 13 ллм и сразу же фиксировали пряллой формирователь десны.
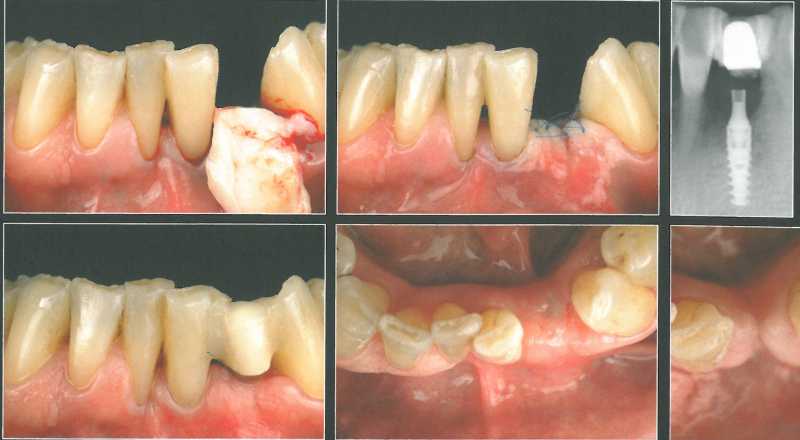

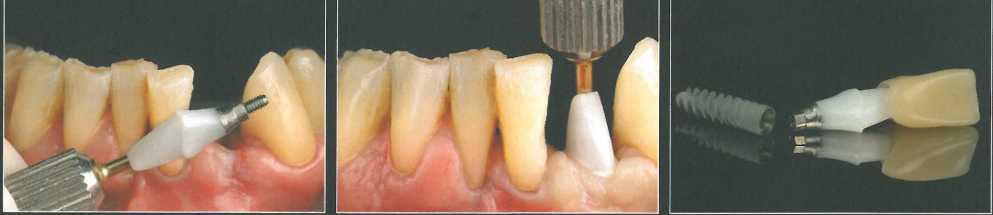

СИ получили из области бугра, адаптировали в принимающей области и провели необходимую коррекцию. Трансплантат разрезали посередине, но не до конца, чтобы разместить тонкие его участки проксимально, а наиболее толстый - с вестибулярной стороны прямого формирователя. СТТ фиксировали вестибулярным и нёбным швами, которые наложили как можно более апикально. После этого поверх трансплантата ушили края раны, оставляя лишь маленькое отверстие для корональной части формирователя. Через 6 месяцев от-I мечалось увеличение объема мягких тканей.

Для доступа к формирователю провели небольшой разрез и получили оттиск для изготовления оксидциркониевого абатмента и временной коронки. Оксидциркониевый абатмент моделировали по диагностической восковой модели для обеспечения оптимальной поддержки прилегающей десне. Внутри-десневая часть абатмента вогнутая, что оставляет больше пространства для мягких тканей. В такой ситуации небольшая атрофия десны не приводит к ухудшению внешнего вида благодаря большому объему и высокому качеству трансплантата.
Клиническая ситуация через 3 месяца. Точность припасовки цельнокерамической коронки с оксидалюминиевым каркасом проверили с помощью прицельной рентгенограммы.



Тонкий временный формировотель-абатмент.
Тонкий временный формирователь-абатмент представляет собой усовершенствованную версию прямого тонкого формирователя и позволяет не только провести пересадку СТТ, но и обеспечивает опору для несъемной временной коронки. С одной стороны, возможность фиксации временной реставрации является большим преимуществом для пациента, с другой - защищает область вмешательства от вертикальной нагрузки в период заживления.
Применение формирователя-абатмента связано с выполнением определенных условий: 1) установка имплантата в оптимальном положении с точки зрения глубины и наклона, поскольку эти параметры оказывают непосредственное влияние на положение самого формирователя-абатмента и межокклюзионное расстояние; 2) установка имплантата с достаточной первичной стабильностью с усилием не менее 35 Нем для немедленного протезирования. Один из недостатков формирователя-абатмента заключается в вероятной сложности установки и перебазирования временных коронок в случае неправильного наклона имплантата. Неопытный стоматолог может столкнуться с трудностью установки и перебазирования временной реставрации из-за выраженного поднутрения в корональной части формирователя-абатмента. Как отмечалось выше, адекватная поддержка временной коронки возможна только при правильном позиционировании имплантата, однако при необходимости формирователь-абатмент можно препарировать бором.
Формирователь-абатмент рекомендуется для имплантатов с самона-резающей резьбой, которая позволяет изменить наклон установки имплантата без потери первичной стабильности. Специальный переносчик с включенным в его конструкцию формирователем-абатментом облегчает правильное позиционирование имплантата относительно планируемой временной коронки.
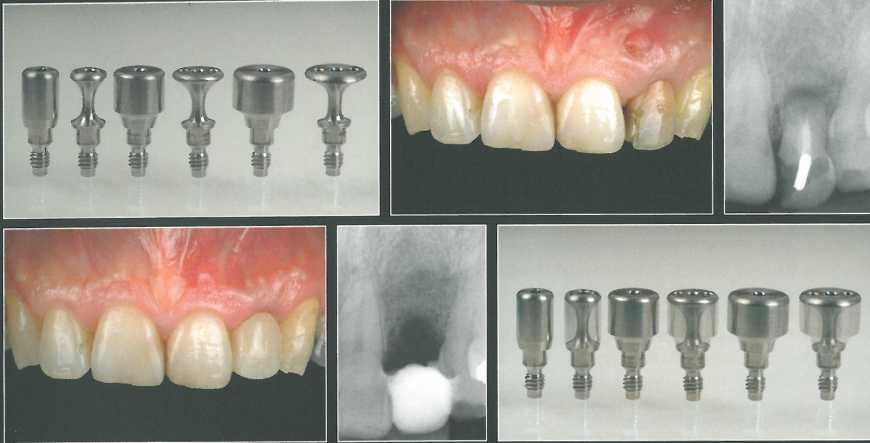
Тонкий временный формирователь-абатмент имеет две части: хирургическую диаметром 1,2 мм и конусовидную ортопедическую, которая используется для цементной фиксации временной коронки. Такие формирователи-абатменты выпускаются с двумя вариантами высоты хирургической части, который выбирают в зависимости от глубины расположения ортопедической платформы. Ортопедическая часть также имеет два варианта высоты: один для боковых резцов, а второй для центральных резцов, клыков и премоляров.
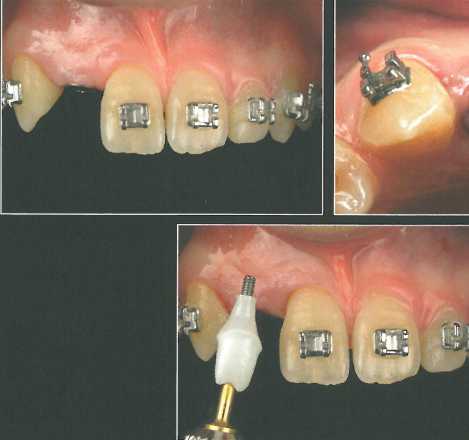
У пациента отмечается перелом корня левого бокового резца нижней челюсти, восстановленного цельнокерамической коронкой с оксидалюминиевым каркасом за несколько лет до перелома.
Коронка мезиального зуба затрудняет фиксацию временной реставрации в области имплантата. Применение форми-рователя-абатмента облегчает создание временной коронки в день имплантации.
В данном случае установили имплантат NobelReplace Groovy NP (3,5 * 13 мм) и продлили разрез, чтобы создать принимающее ложе для трансплантата. На схемах показано формирование слизистого лоскута в области имплантата.
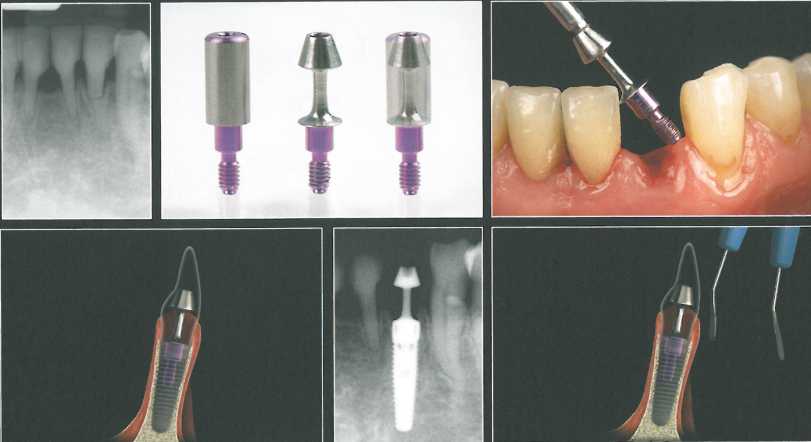

После отслаивания лоскута и подготовки принимающего ложа адаптировали СТТ. По середине трансплантата провели небольшой разрез, чтобы расположить проксимально его участки относительно фор-мирователя-абатмента. Затем коронально сместили лоскут и ушили рану тонким шовным материалом (6-0). Заготовку временной коронки перебазировали поверх ортопедического конуса.

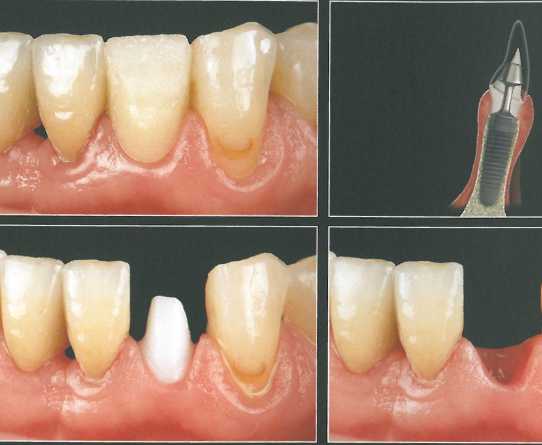
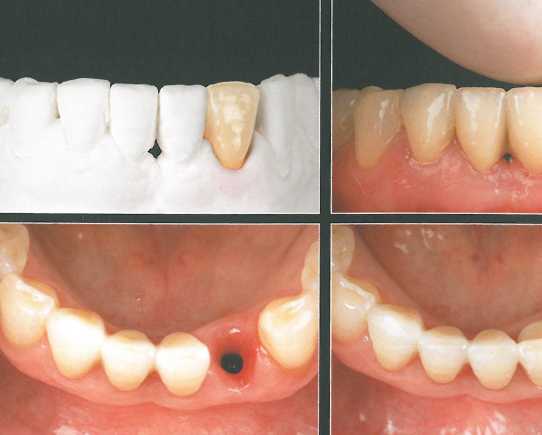
Через 6 месяцев отмечается увеличение объема мягких тканей с язычной и вестибулярной сторон, а также оптимальный контур десны и достаточная высота сосочков. Большой объем язычной десны способствует достижению стабильного результата.
Затем получили оттиски с временной коронкой и от уровня имплантата для изготовления окончательного циркониевого абатмента, после установки которого повторно перебазировали имеющуюся временную коронку.
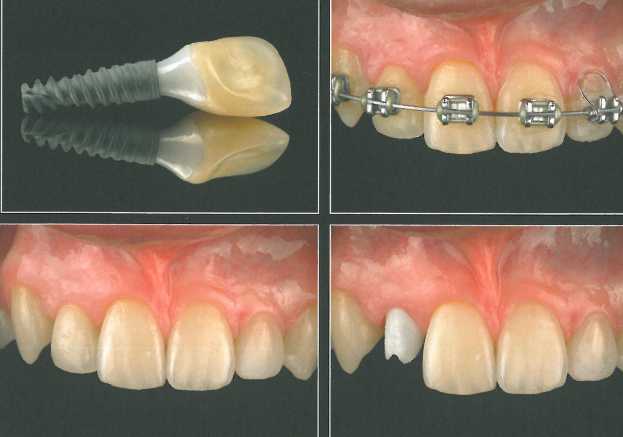
Использование тонкого формирователя-абатмента позволило добиться максимально возможного объема десны. Временная коронка служила ориентиром для изготовления окончательной реставрации. Можно сравнить ситуацию через 3 месяца после установки окончательного абатмента и временной коронки (внизу справа) и на промежуточном этапе (вверху слева). Отмечается стабильное состояние мягких тканей.
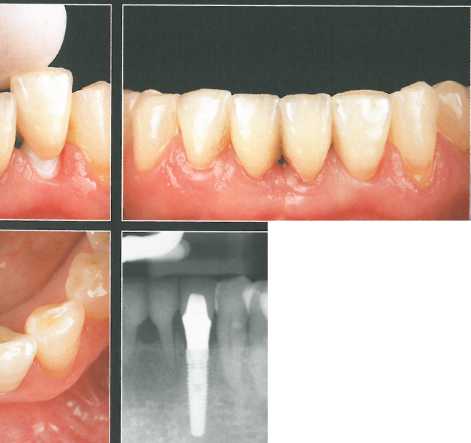
Окончательный оттиск получили с использова-ниелд ретракционной нити N° 0 по традиционной методике. Перед фиксацией окончательной цельнокерамической коронки провели ее примерку и необходимую модификацию интерпроксимальных контактов. Коронка с каркасом из оксида алюминия гармонирует с прилегающими зубами. Оксидциркониевый абат-мент сняли, чтобы продемонстрировать объем мягких тканей. На контрольной рентгенограмме наблюдается реакция костной ткани на лечение.

После удаления зуба происходят физиологические изменения тканей, направленные на заживление раны, что приводит к резорбции стенок лунки и сопровождается уменьшением высоты и толщины альвеолярного гребня на соответствующем участке. Наиболее заметны эти изменения в первые 6 месяцев после экстракции. Для компенсации указанных процессов предлагается заполнять лунку удаленного зуба костным материалом. Ниже описаны наиболее изученные методики и представлены актуальные рекомендации по ведению лунок после удаления зубов в эстетически значимой зоне. Это особенно важно в эстетически значимой зоне, где формирование даже небольших дефектов альвеолярного гребня может приводить к неудаче имплантологического лечения.
Следует помнить, что при сохранении целостности вестибулярной стенки лунки обычно нет необходимости в использовании костных материалов. С этой точки зрения, особое внимание нужно уделять как можно менее травматичному удалению зубов.
Несмотря на кажущуюся простоту, правильное применение костных материалов в лунке отличается высокой сложностью. В идеале, манипуляцию нужно проводить с формированием тоннельного ложа или только вестибулярного слизисто-надкостничного лоскута. После этого фиксируют мембрану, чтобы предотвратить врастание надкостницы в просвет лунки. Затем лунку заполняют костным материалом и перекрывают мембраной, которую фиксируют с нёбной стороны к кости специальными кнопками или винтами. В качестве альтернативы мембрану можно фиксировать швами к нёбному лоскуту. Со стороны полости рта лунку запечатывают свободным десневым трансплантатом, полученным в области нёба. Таким образом создаются оптимальные условия для регенерации костной ткани.
Последний этап имеет очень большое значение, поскольку без пересадки нёбного трансплантата рана заживает вторичным натяжением с формированием очень тонкой десны, которая легко повреждается при последующей имплантации.
Заживление первичным натяжением, благодаря трансплантату, способствует более быстрой регенерации и образованию относительно толстой и плотной десны. Обычно нёбный свободный десневой трансплантат можно довольно легко получить с помощью мукотома. При этом важно точно определить диаметр мукотома, поскольку риск некроза трансплантата меньшего размера, чем окружность лунки, значительно выше, чем при точном сопоставлении их краев. Кроме того, толщина такого трансплантата должна составлять как минимум 4,5 мм.
р0Г0Н0рОТИВНЫ0 ВМ0ШОТ0ЛЬСТВО В лунк0.
Как отмечалось выше, удаление зуба неизбежно ведет к атрофии и резорбции костной ткани альвеолярного гребня. В литературе подробно описаны физиологические и патологические процессы, а также пространственные модификации, связанные с утратой зубов.Обычно вестибулярная стенка лунки подвергается большей резорбции, чем язычная, а уменьшение толщины гребня происходит в три раза быстрее, чем высоты. По данным исследований, в первые 6 месяцев после экстракции зуба уменьшение толщины и высоты альвеолярного гребня составляет 3,8 и 1,24 мм, соответственно.- Кроме того, однолетние наблюдения показали, что наиболее быстрое уменьшение объема кости происходит в период от 3 до 6 месяцев после удаления, после чего продолжается медленнее.
Утрата кости ухудшает условия для установки имплантатов и затрудняет достижение высокого функционального и эстетического результата.
Для сохранения размеров альвеолярного гребня предложен целый ряд методик, большинство из которых соответствуют концепции направленной костной регенерации. При этом обычно используются аутогенная кость, ксеногенные, аллогенные и аллопластические костные материалы, которые можно разделить на медленно- и быстрорезорбируемые. Кроме того, в качестве дополнения применяются различные факторы роста (например, тромбоцитарный фактор роста, трансформирующий фактор роста-p) и костные морфогенетические протеины, но результаты их применения пока неоднозначны.
Многие клинические исследования и систематические обзоры подтверждают, что регенеративные методики позволяют минимизировать степень резорбции альвеолярного гребня после удаления зуба,- однако благоприятный эффект этих методик выражен значительно слабее при сохранении интактными всех четырех стенок лунок. Более того, непосредственное влияние регенеративных вмешательств на результат имплантологического лечения требует дополнительного изучения,’- особенно в связи с тем, что они не позволяют устранить необходимость повторного проведения таких операций при установке имплантатов или в последующем.
Большое количество методик, используемых костных материалов и мембран для направленной костной регенерации и сохранения размеров альвеолярного гребня, а также гетерогенность клинических параметров и критериев оценки затрудняют определение предпочтительности той или иной методики или материала. Одна из наиболее эффективных методик предполагает применение комбинации ксеногенного костного минерала и ксеногенной коллагеновой мембраны, что позволяет значительно замедлить резорбцию кости после экстракции зуба.
Исследования подтверждают, что запечатывание лунки свободным десневым трансплантатом после заполнения ее костным материалом способствует лучшему клиническому результату и ограничивает степень резорбции кости. Прежде всего, это объясняется созданием условий для заживления первичным натяжением. По данным колориметрии, после заживления цвет десны в области трансплантации приближается к цвету прилегающих мягких тканей, причем разница цвета не определяется невооруженным глазом.
Модификация такого подхода с помощью использования эпителизированно-субэпители-ального соединительнотканного трансплантата может еще больше повысить эффективность методики благодаря снижению риска некроза трансплантата.-