Создание нужного объема альвеолярного гребня возможно с помощью различных регенеративных методик, например синус-лифтинга, трансплантации костных блоков, расщепления кости, направленной костной регенерации.
Важное условие успешного увеличения высоты и толщины альвеолярного гребня - беспрепятственная оссификация трансплантата в течение всей фазы приживления. Для этого следует исключить нагрузку на область вмешательства в период приживления. В противном случае результат регенерации может быть недостаточным для установки имплантатов в оптимальном положении или даже привести к усугублению дефектов. Следовательно, нужно избегать применения съемного протеза, опирающегося на слизистую в области операции.При регенеративных вмешательствах одновременно с имплантацией изготовление таких протезов также противопоказано.
Вынужденное отсутствие протеза в течение всего срока лечения, которое может продолжаться больше 1 года, связано со значительными функциональными ограничениями и эстетическим дискомфортом для пациентов. В профессиональной и социальной среде даже временное отсутствие зубов считается неприемлемым, поэтому пациенты нередко отказываются от имплантологического лечения. Возможный в определенных ситуациях съемный провизорный протез также связан со значительными функциональными и эстетическими компромиссами. Такой протез не может полноценно использоваться для жевания, требует регулярной перебазировки мягкой прокладкой, может слу жить источником инфекции и часто неэстетичен из-за наличия кламмеров.
Начиная с исследований Ledermann в 1970-х гг. известно, что жесткое шинирование имплантатов единым протезом обеспечивает лучшие результаты при немедленной функциональной нагрузке.-Совершенствование макро- и микроструктуры имплантатов также повышает эффективность ранней функциональной нагрузки.
На весь период комплексного регенеративного лечения рекомендуется изготовить функциональный и эстетичный несъемный провизорный протез как минимум с четырьмя опорными элементами (только на имплантаты или в сочетании с зубами). Жесткое шинирование, исключающее микроподвижность имплантатов, является обязательным условием их остеоинтеграции.
С 1990-х гг. в качестве временных опорных элементов применяются однокомпонентные винтовые имплантаты, которые также комбинируются с зубами. В настоящее время для опоры временного протеза используют одно- или двухкомпонентные тонкие имплантаты, которые удаляют непосредственно перед фиксацией окончательного (рис. 8-1 а—8-1 h). Многие авторы отметили остеоинтеграцию таких имплантатов, несмотря на оказание на них немедленной функциональной нагрузки.
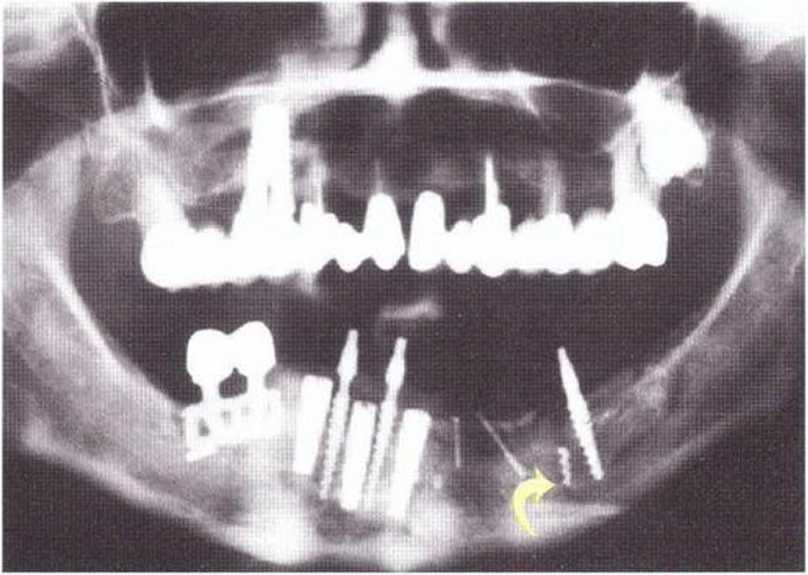
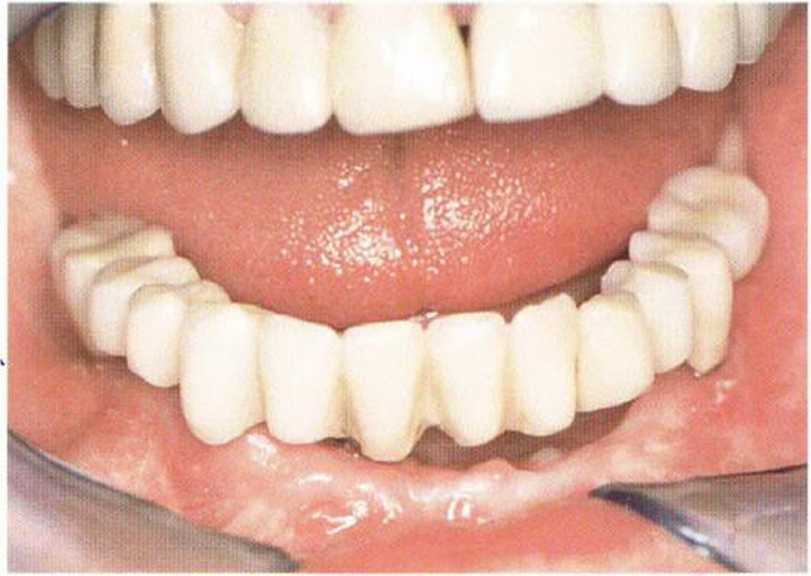
Рис. 8-1Ь. Временный протез нижней челюсти стабилизирован на пластиночном имплантате справа и трех временных имплантатах
Рис. 8-1а. Состояние после латерализации нерва слева, получения костного трансплантата из ретромолярной области, регенеративного вмешательства и установки трех временных имплантатов для опоры провизорного протеза. Обломок временного имплантата оставлен в кости (стрелка). Пластиночный имплантат в нижней челюсти справа был установлен 10 лет назад
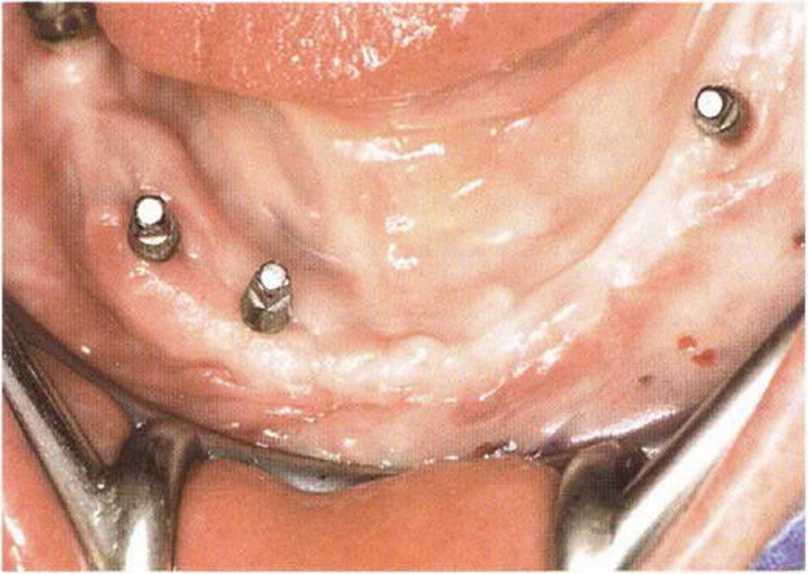
Рис. 8-1 с. Удовлетворительное состояние мягких тканей после удаления провизорного мостовидного протеза
Рис. 8-1 d. Удаление обломка имплантата в области зуба 35 после выпиливания костного фрагмента
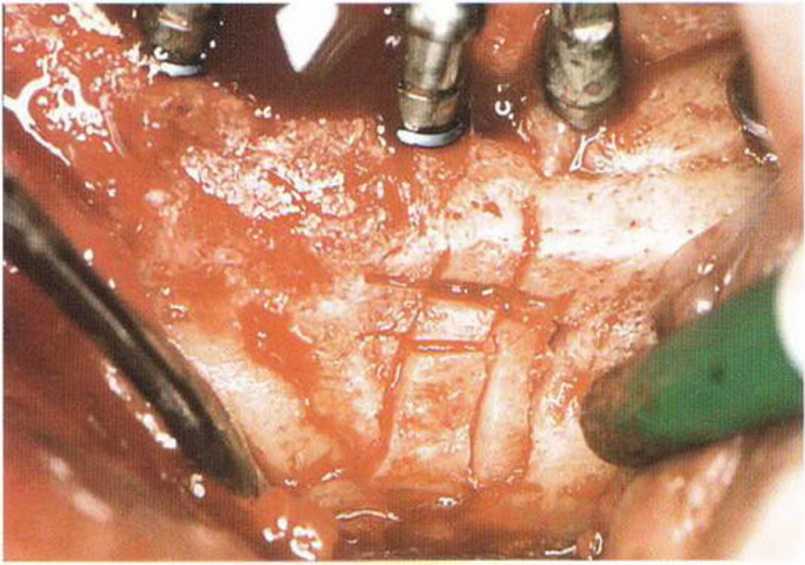
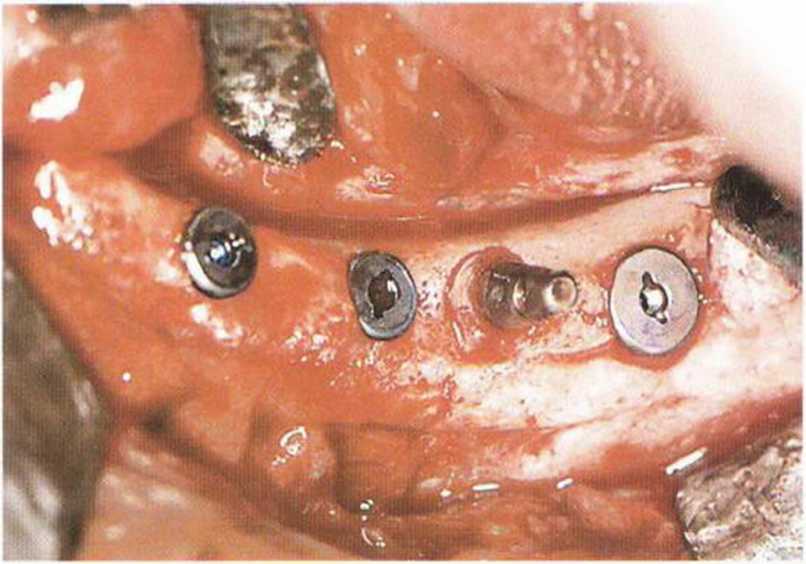
Рис. 8-1 е. Репозиция костного блока в области зуба 35.
Рис. 8-1f. Имплантаты в области регенеративного вмешательства (зубы 33, 34 и 36)
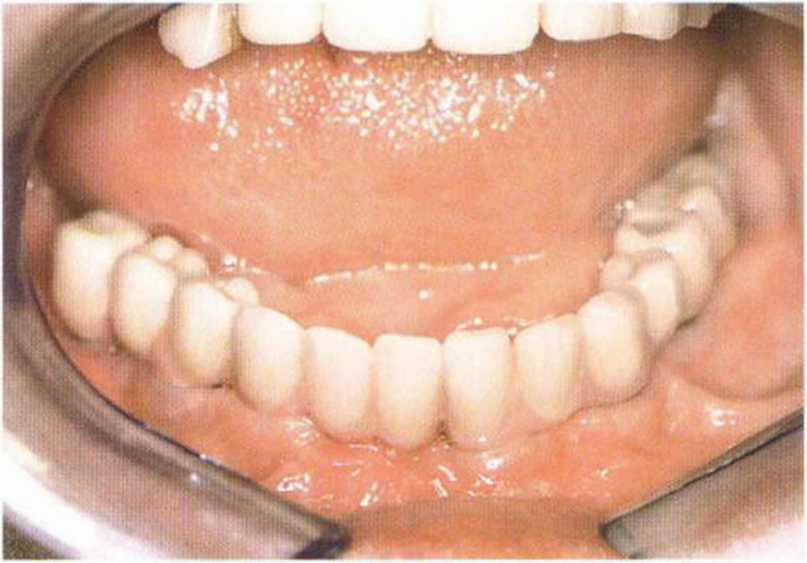
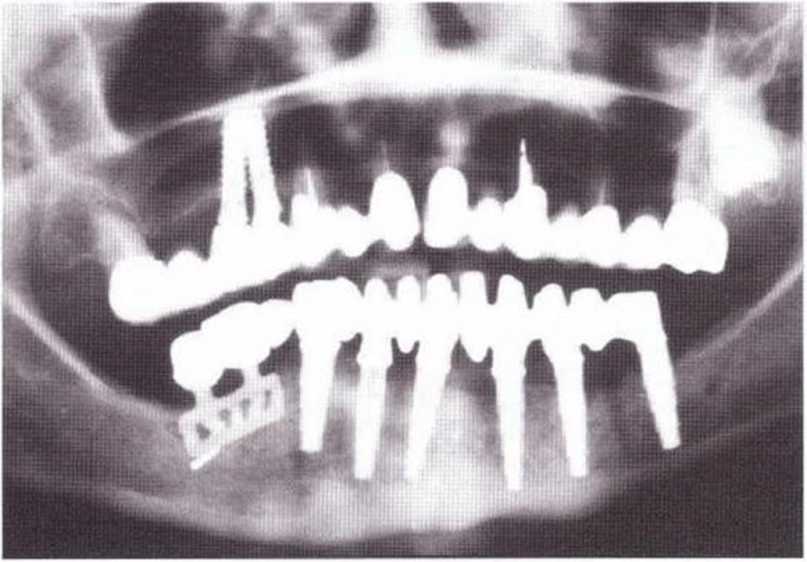
Рис. 8-1 h. Контрольная рентгенограмма после окончательного протезирования и удаления временных имплантатов
Рис. 8-1 д. Окончательное протезирование.
.
В некоторых случаях для стабилизации провизорного протеза можно применять мини-имплантаты с немедленной нагрузкой, которые затем при успешной остеоинтеграции функционируют с постоянным протезом. Эффективность такого подхода подтверждена в ряде исследований.
В ходе лечения проводят необходимую модификацию провизорного протеза для удовлетворения эстетических требований пациента и достижения оптимального функционального результата.
Помимо эстетических и функциональных параметров такой провизорный протез содержит всю информацию, необходимую для изготовления окончательного протеза, а его дубликат может использоваться в качестве хирургического шаблона.
Провизорный протез способствует формированию требуемого десневого контура на заключительном этапе работы с мягкими тканями. Показаниями к изготовлению провизорных протезов с временными опорными элементами являются:.
• предоперационная санация;.
• пародонтит тяжелой степени;.
• обширные регенеративные вмешательства,.
• полное отсутствие зубов нижней или верхней челюсти.
После успешной остеоинтеграции имплантатов в области регенеративного вмешательства проводят окончательное протезирование. При соблюдении протокола, разработанного Кури, нагрузка имплантатов в таких случаях допускается уже через 3-4 мес.’.
Следует помнить, что предсказуемое достижение благоприятных отдаленных результатов имплантации невозможно без тщательного планирования лечения и четкого представления о конструкции предполагаемого протеза. Очень важно избегать напряжения в ортопедической конструкции. Эффективность стабилизации провизорного протеза с помощью временных имплантатов до установки окончательного протеза была подтверждена Раре и соавт.
Ниже подробно описана авторская концепция изготовления качественных провизорных протезов на весь период комплексного имплантологического лечения с проведением регенеративных вмешательств. Такой подход при минимальных затратах обеспечивает оптимальный функциональный и эстетический результат с максимальным комфортом для пациента.
Успех комплексного имплантологического лечения с последующим протезированием в значительной степени определяется тщательностью диагностики и планирования. При сборе анамнеза нужно уточнить пожелания пациента, а также определить необходимость стабилизации съемного протеза с частичным перекрыванием нёба или возможность изготовления съемного мостовидного протеза с открытым нёбом либо несъемного протеза. Информирование пациента предусматривает обсуждение возможностей и ограничений хирургических и ортопедических методов.
Для планирования лечения следует сделать фотографии пациента анфас и в профиль. Анализ состояния мягких тканей на данной стадии позволяет определить и обсудить с ним степень имеющихся нарушений стоматогнатической системы и возможности их устранения. Очень важно точно определить линию улыбки. При ее расположении на уровне режущих краев зубов верхней челюсти (низкая линия улыбки) неоптимальное сочетание протеза с прилегающей десной незаметно для окружающих, в отличие от высокой линии улыбки.
В последнем случае для достижения высокого эстетического результата требуются большие затраты на лечение. Определение функциональных параметров перед началом терапии позволяет избежать осложнений оперативных вмешательств. Для стратегического планирования помимо традиционного обследования зубов решающее значение имеет па-родонтологический статус имеющихся зубов. Каждый зуб оценивают с точки зрения неблагоприятного, сомнительного или благоприятного прогноза.
При благоприятном прогнозе зубы можно использовать для опоры провизорного и окончательного протезов. Зубы с сомнительным прогнозом используются исключительно в качестве опор временных и провизорных протезов (рис. 8-2a-8-2d). Критерии оценки основаны на данных литературы и клиническом опыте. Зубы с пораженным пародонтом не могут быть сохранены в течение длительного срока. Для обеспечения определенного проприоцептивного контроля окклюзионной нагрузки можно сохранить отдельные зубы с соответствующим уровнем чувствительности.
Планирование сложных ортопедических конструкций невозможно без изготовления диагностических моделей, регистрации межчелюстного соотношения и определения произвольной шарнирной оси, а также последующей установки моделей в артикуляторе. Перед изготовлением провизорного протеза проводят диагностическое восковое моделирование, что также позволяет показать пациенту предположительный результат лечения.
Для оценки состояния отдельных опорных элементов среди графических методов рекомендуется получение ортопантомограммы, боковой телерентгенограммы и при необходимости одиночных прицельных рентгенограмм.
С учетом полученных данных и после анализа ситуации на моделях с пациентом нужно обсудить возможности и ограничения предполагаемого лечения.
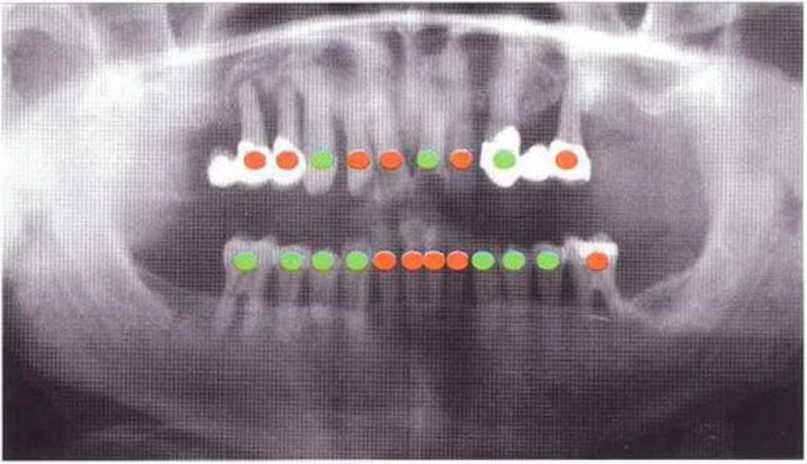
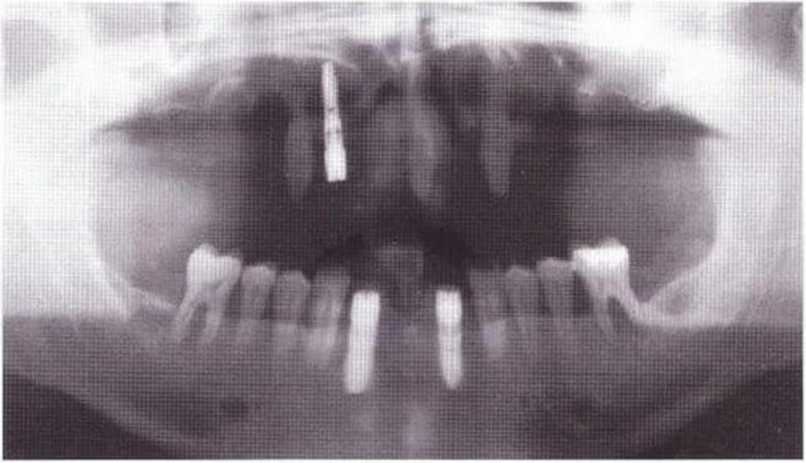
Рис. 8-2а. Маркировка зубов с положительным или отрицательным отдаленным прогнозом.
Рис. 8-2Ь. ОПГ после начального лечения с препарированием зубов для провизорного протеза, пародонтологического лечения, а также установки имплантатов малого диаметра
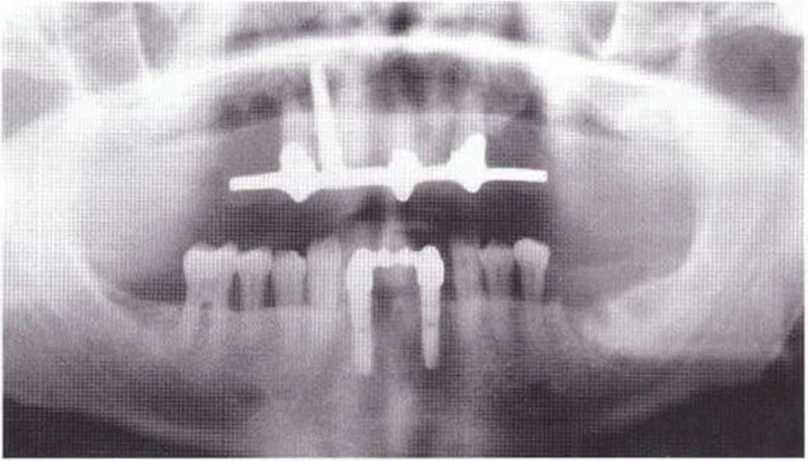
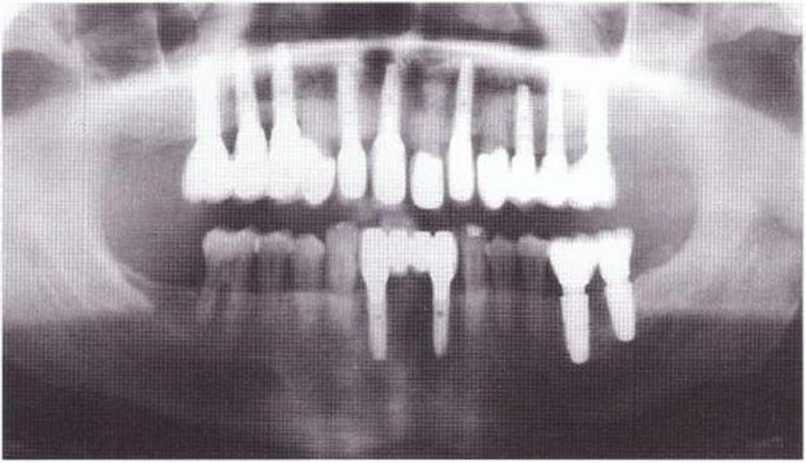
Рис. 8-2d. Контроль через 1 год после завершения лечения.
Все имплантаты с немедленной нагрузкой могут служить опорой окончательного протеза
Рис. 8-2с. Контрольная рентгенограмма после установки несъемного провизорного протеза
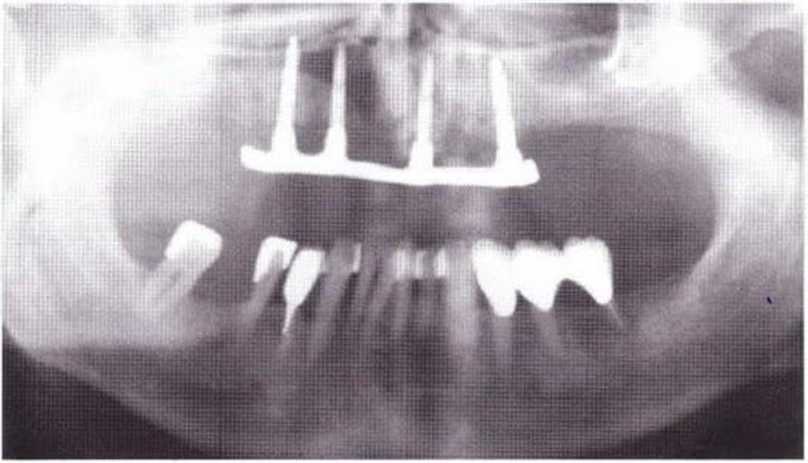
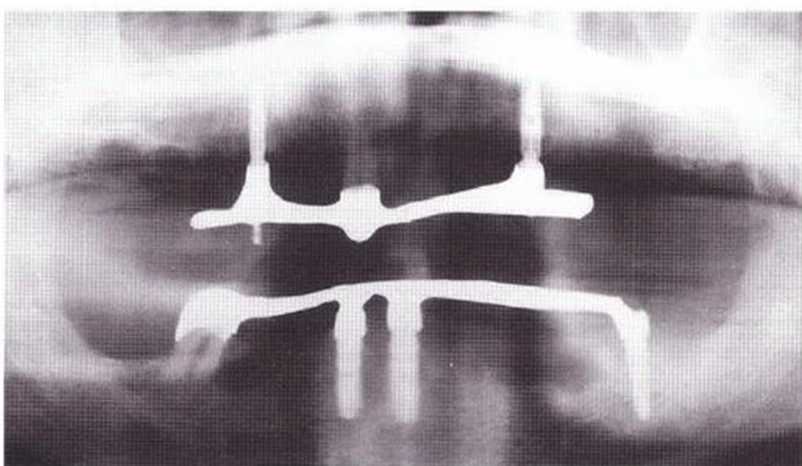
Рис. 8-4. Провизорный протез с опорой на зубы и имплантаты
При изготовлении несъемного провизорного протеза необходимо учитывать положение имплантатов и особенности конструкции окончательного протеза. Для стабилизации провизорного протеза требуется не менее четырех опорных элементов, которыми могут быть зубы, имплантаты или их комбинация (рис. 8-3-8-5). В качестве опорных элементов провизорного протеза можно использовать следующее:.
• зубы, которые в дальнейшем станут опорами окончательного протеза;.
• зубы, которые в дальнейшем не будут служить опорами окончательного протеза (временные опорные элементы);.
• зубы с неблагоприятным прогнозом, которые в дальнейшем подлежат удалению.
Как отмечалось выше, при планировании провизорного протеза нужно учитывать тип и положение имплантатов. При недостаточном объеме костной ткани рекомендуется дополнительное использование мини-имплантатов (рис. 8-6а-8-6о).
Такие имплантаты устанавливают вне зависимости от типа окончательного протеза на наиболее подходящих с точки зрения фиксации провизорного протеза участках. Временные имплантаты бывают одно- или двухкомпонентные и обычно легко удаляются благодаря отсутствию достаточной остеоинтеграции (рис. 8-7a-8-7t). С точки зрения конструкции, мини-имплантаты представляют собой компрессионный винт с конической шляпкой, которая служит для ввинчивания имплантата и ретенционным элементом для реставрации. Недостаток таких имплантатов заключается в относительной сложности получения оттиска и необходимости проведения эстетической постановки и примерки. Кроме того, отсутствие стандартных абатментов увеличивает продолжительность изготовления провизорного протеза.
Благодаря высокой способности к остеоинтеграции в условиях немедленной нагрузки имплантаты малого диаметра (3 и 3,4 мм) при достаточном объеме костной ткани также могут применяться в качестве дополнительных опор промежуточных протезов при проведении регенеративного лечения. При достаточной остеоинтеграции имплантаты можно использовать для окончательного протезирования (рис. 8-2a-8-2d), но в таком случае они должны быть установлены в оптимальном положении относительно планируемого протеза, т.е. с помощью хирургических шаблонов. На рис. 8-8 представлен обзор преимуществ и недостатков мини-имплантатов и имплантатов малого диаметра. В качестве альтернативы после проведения регенеративных вмешательств провизорный протез можно зафиксировать на зубы или на зубы и имплантаты одновременно (рис. 8-9а-8-9к). Самым простым типом провизорного протеза является пластмас-совая каппа с искусственными зубами, изготовленная с помощью термовакуумного аппарата, однако она создает значительный дискомфорт для пациента и позволяет замещать лишь небольшое число зубов (рис. 8-10).
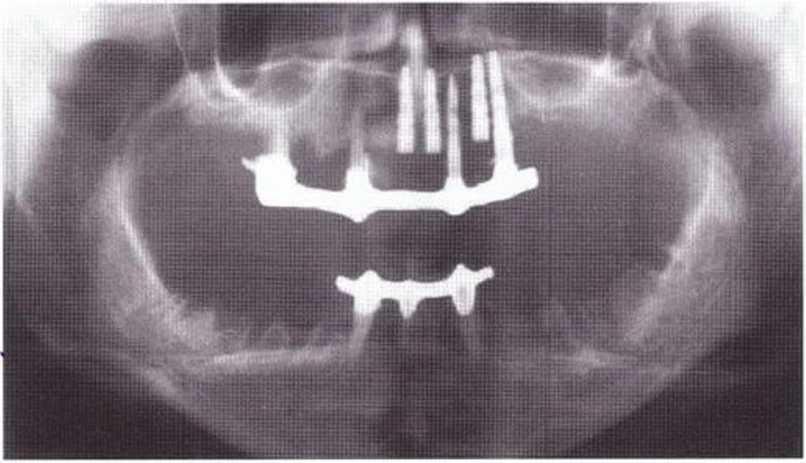
Рис. 8-5. Провизорный протез с опорой на зубы нижней челюсти
Рис. 8-ба. На ОПГ определяется выраженная атрофия всей верхней челюсти
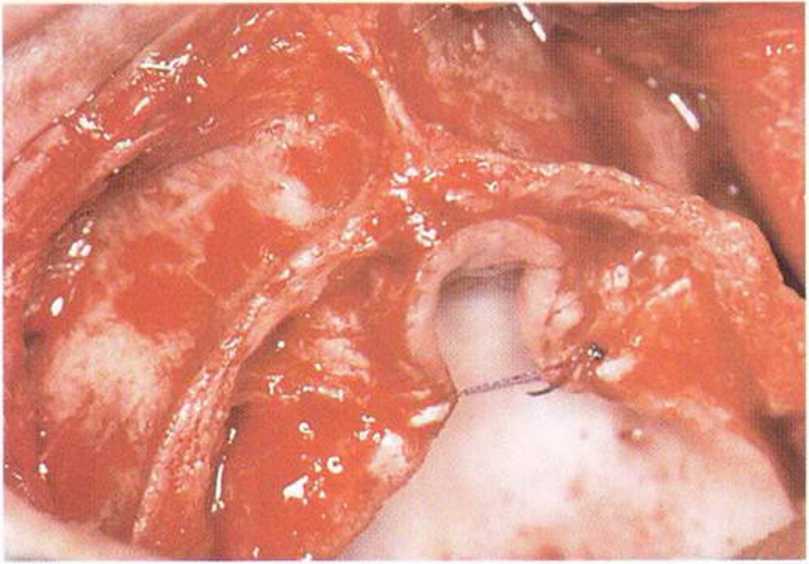
Рис. 8-6Ь. Отмечается значительный дефицит толщины и высоты альвеолярного гребня
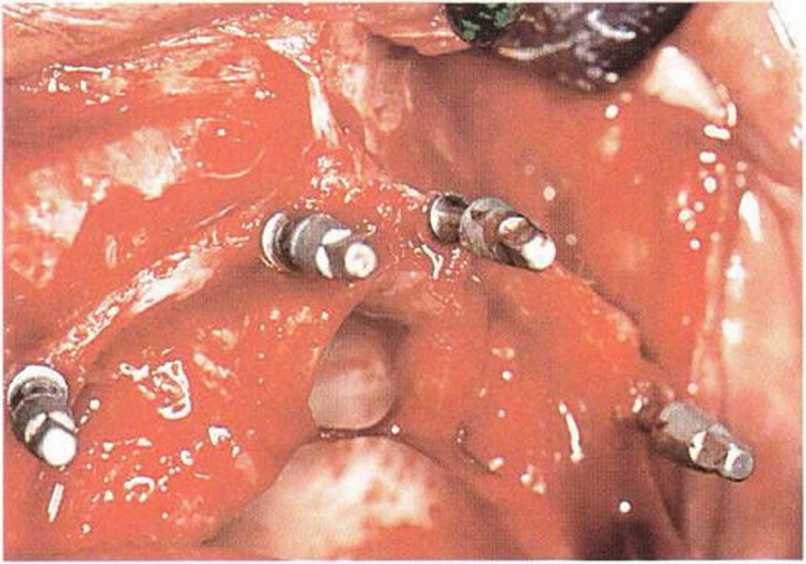
Рис. 8-6с. Мини-имплантаты установлены перед регенеративным вмешательством
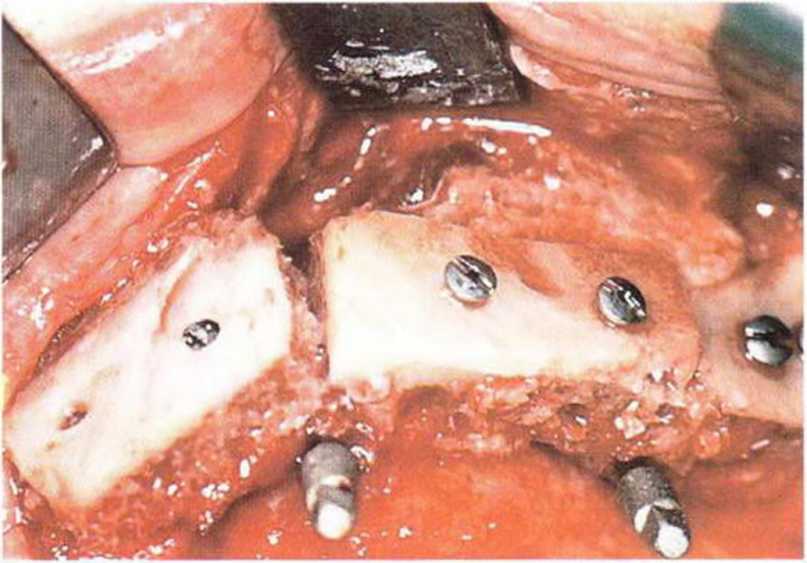
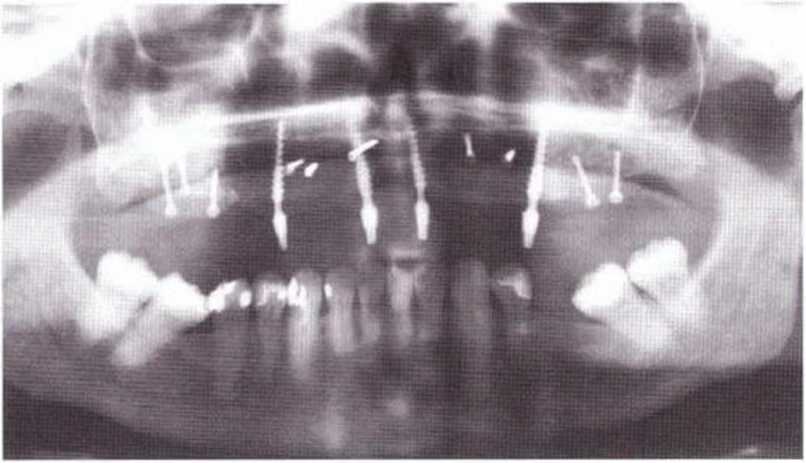
Рис. 8-6е. Контрольная рентгенограмма после регенеративного вмешательства и установки провизорного протеза
Рис. 8-6d. Реконструкция альвеолярного отростка костными блоками
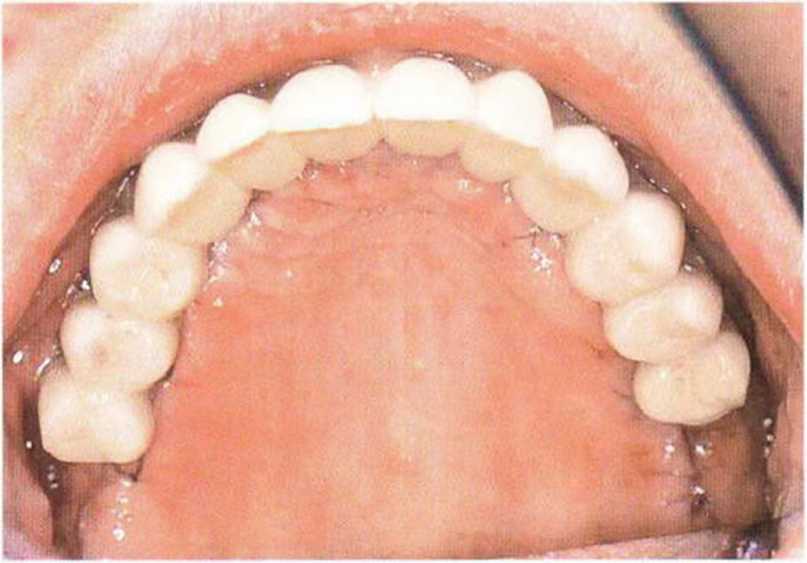
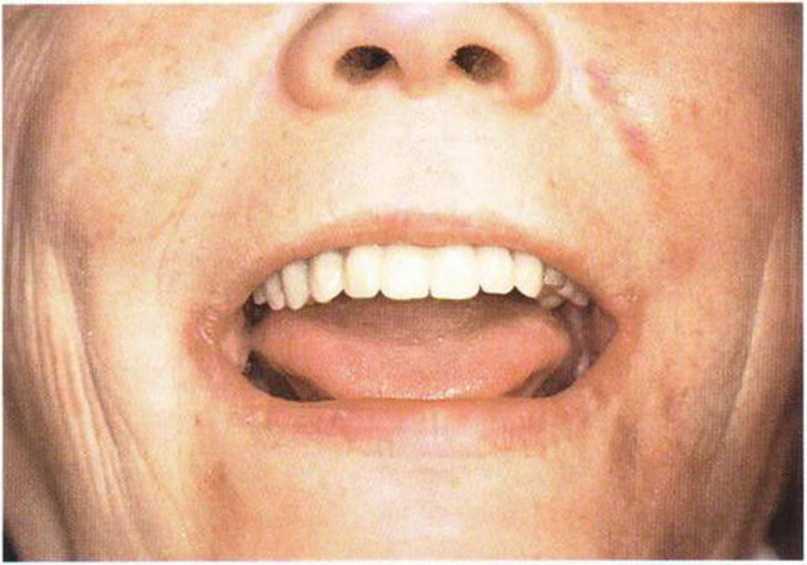
Рис. 8-6д. Пациент покидает клинику с эстетически приемлемым несъемным протезом
Рис. 8-6f. Окклюзионный вид зафиксированного протеза
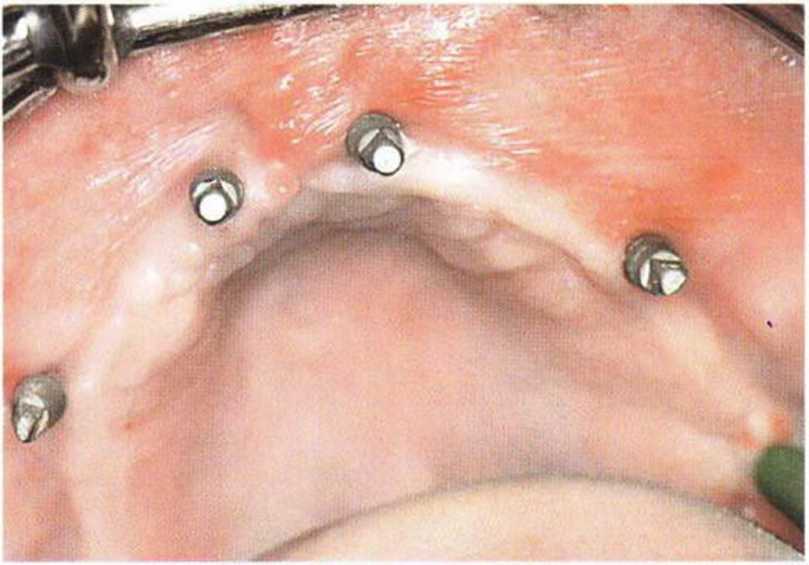
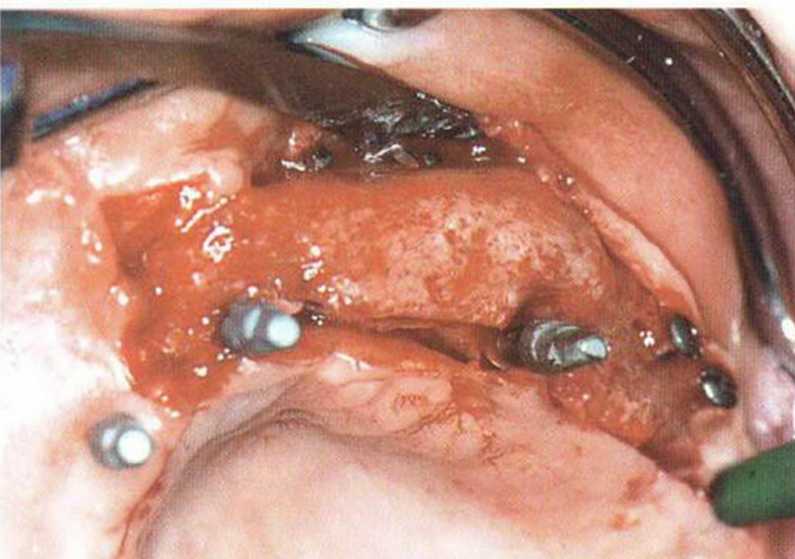
Рис. 8-6i. Продожается заживление после регенеративного вмешательства. В области подвижного имплантата отмечается вертикальный костный дефект
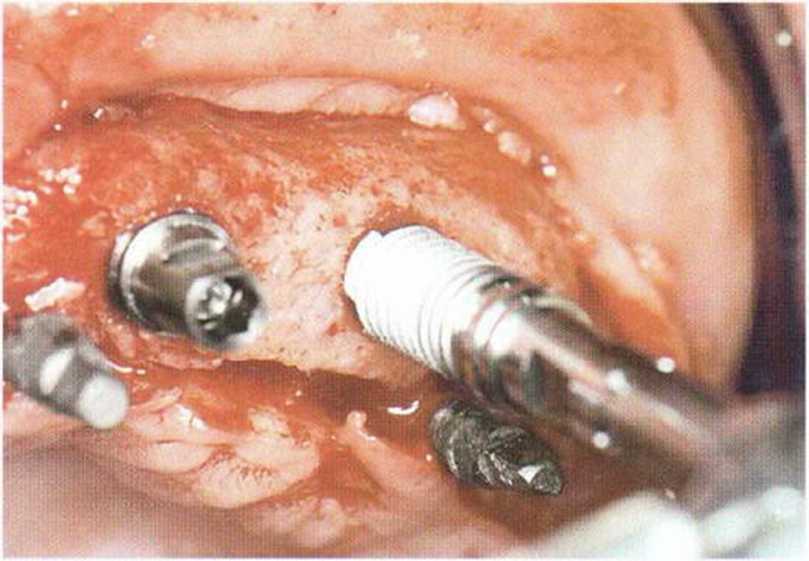
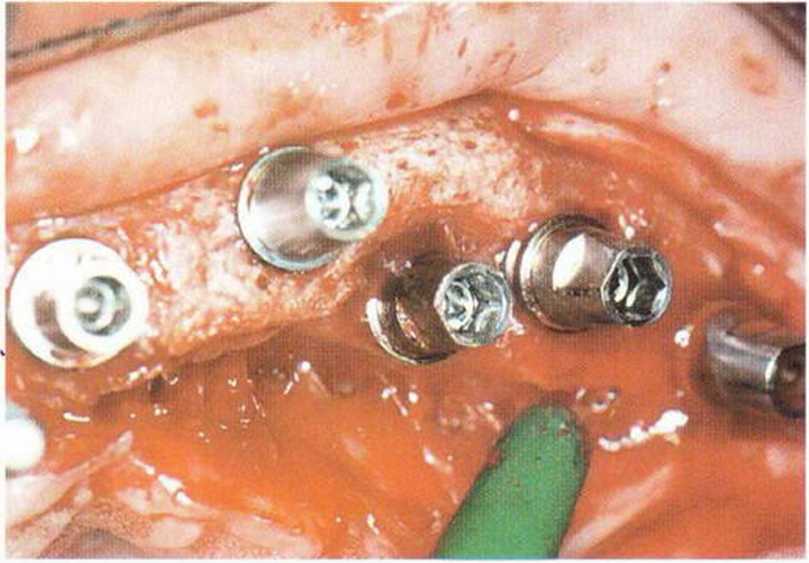
Рис. 8-6j. Установка нескольких имплантатов XiVE в оптимальном для последующего протезирования положении.
Рис. 8-6к. Утраченный имплантат заменен также имплантатом XiVE
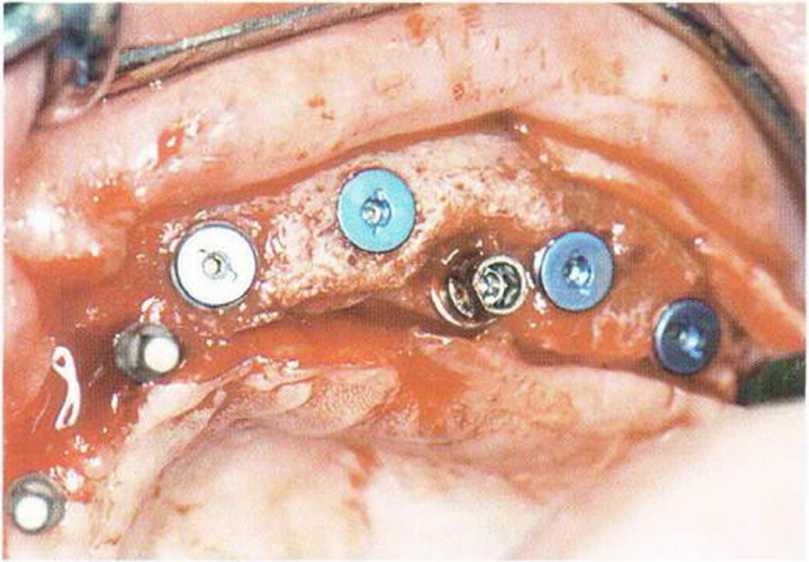
Рис. 8-61. Установлен абатмент для опоры провизорного протеза
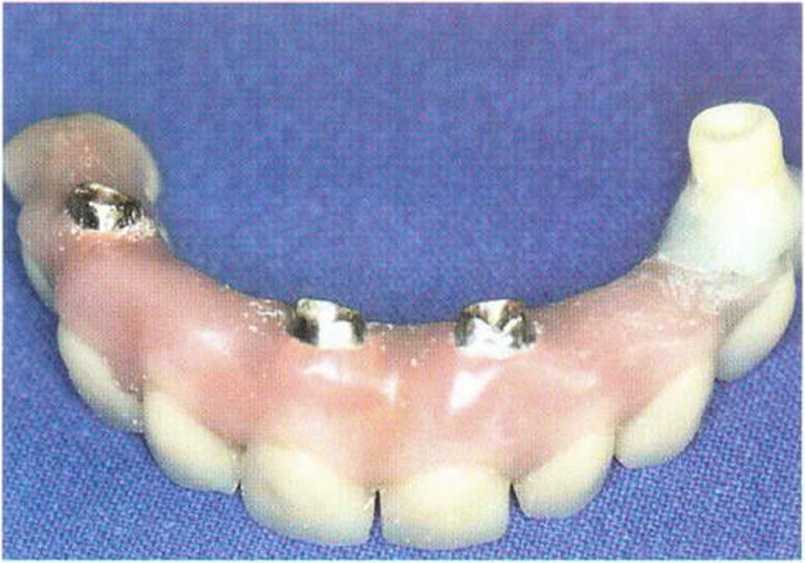
Рис. 8-6т. Провизорный протез после коррекции в области имплантата XiVE с немедленной нагрузкой
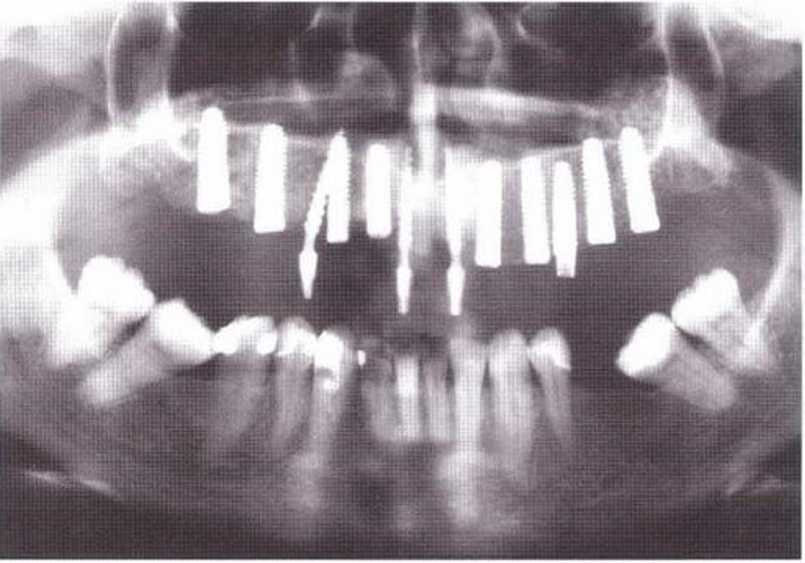
Рис. 8-6п. ОПГ после регенеративного вмешательства и имплантации
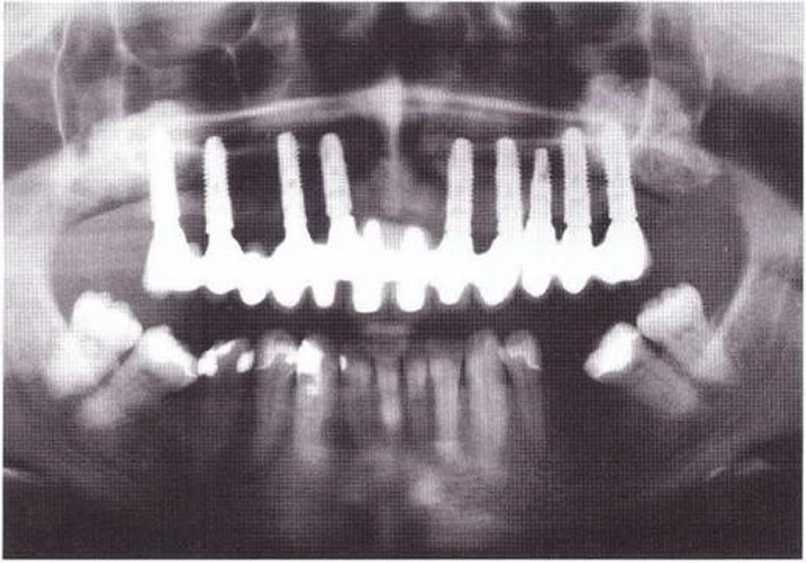
Рис. 8-6о. Рентгенограмма через 4 года после фиксации окончательного протеза
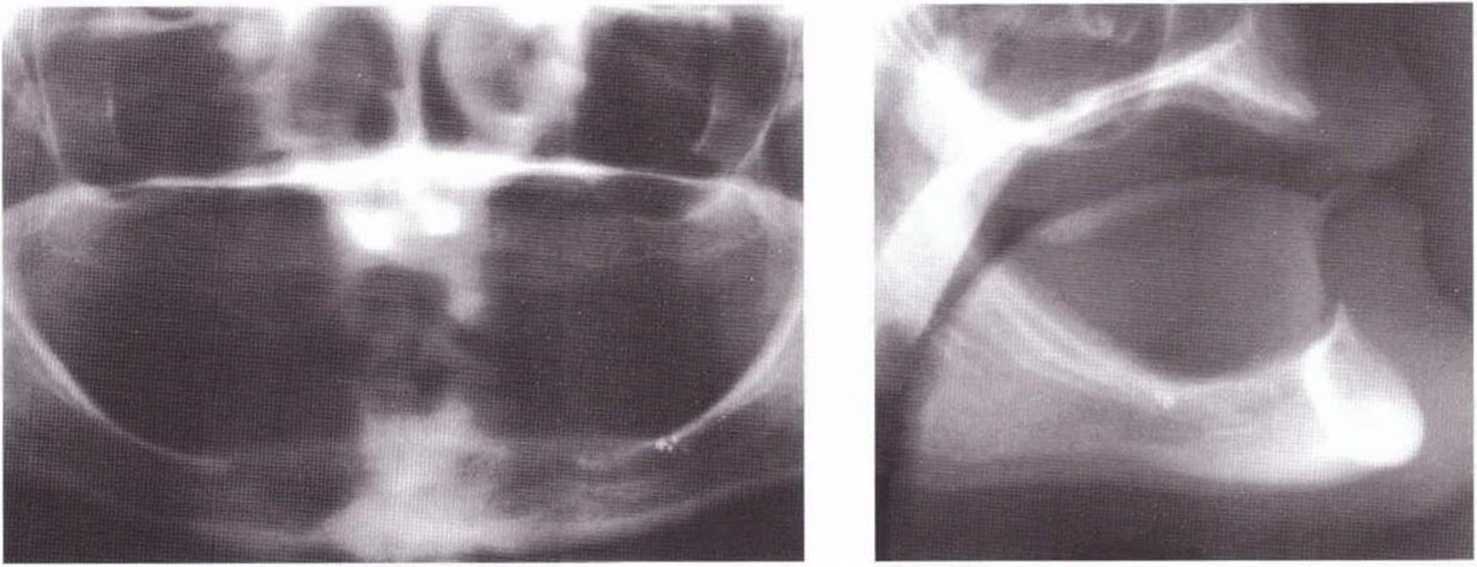
Рис. 8-7а. Рентгенологический статус пациентки 65 лет с выраженной атрофией верхней и нижней челюстей. Показаны регенеративные вмешательства для восстановления формы верхней челюсти.
.
Рис. 8-7Ь. Боковая телерентгенограмма перед получением костного трансплантата из подбородочной области
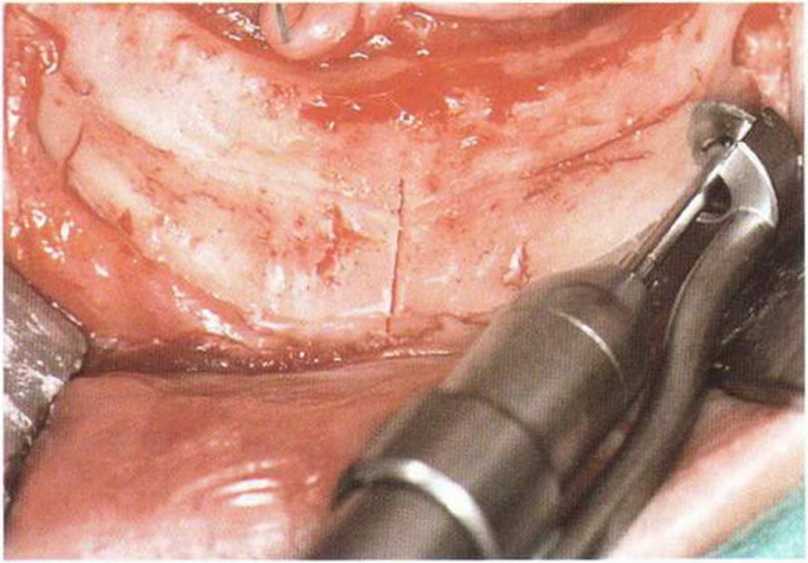
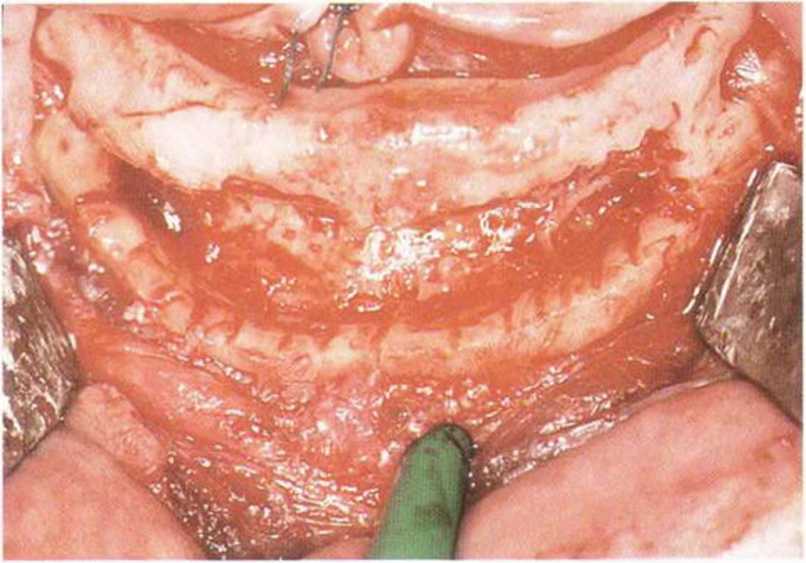
Рис. 8-7с. Выпиливание костного трансплантата из подбородка пилой MicroSaw.
Рис. 8-7d. Клиническая ситуация после получения костного трансплантата до язычной кортикальной стенки
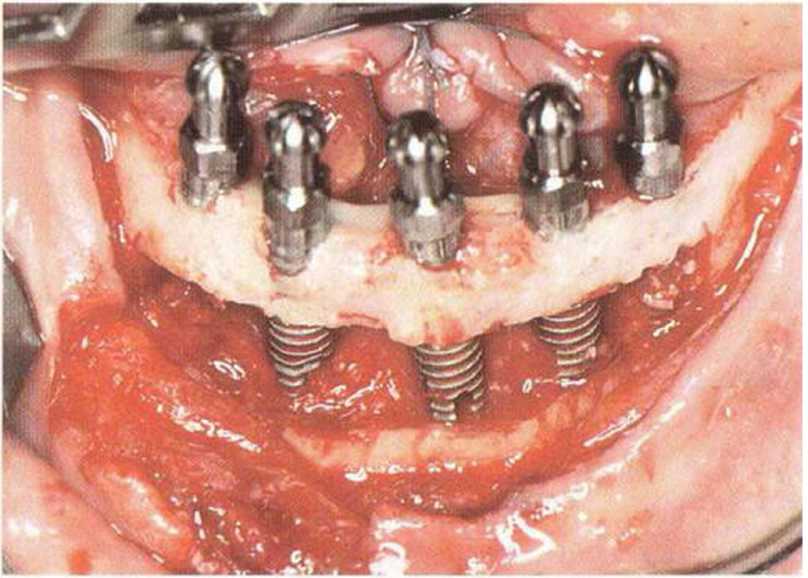
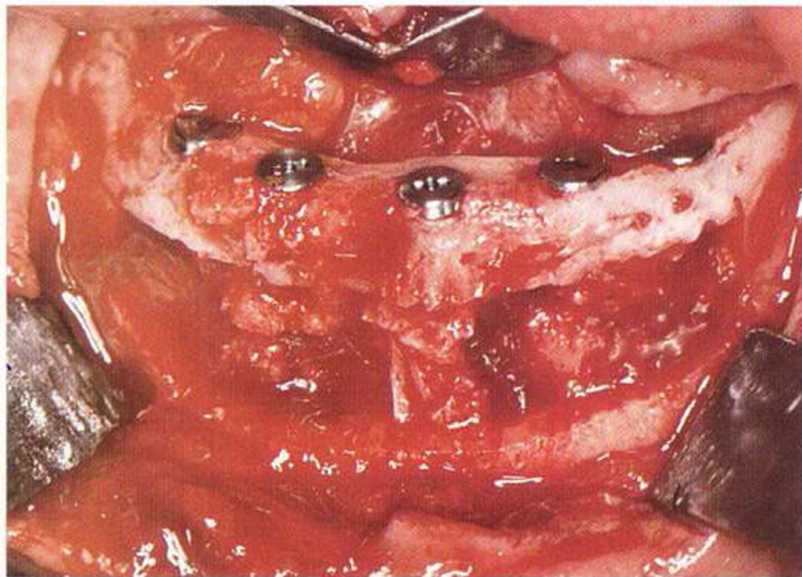
Рис. 8-7е. Установка пяти имплантатов Frialit между подбородочными отверстиями.
Рис. 8-7f. В области имплантатов нанесен тонкий слой костной стружки
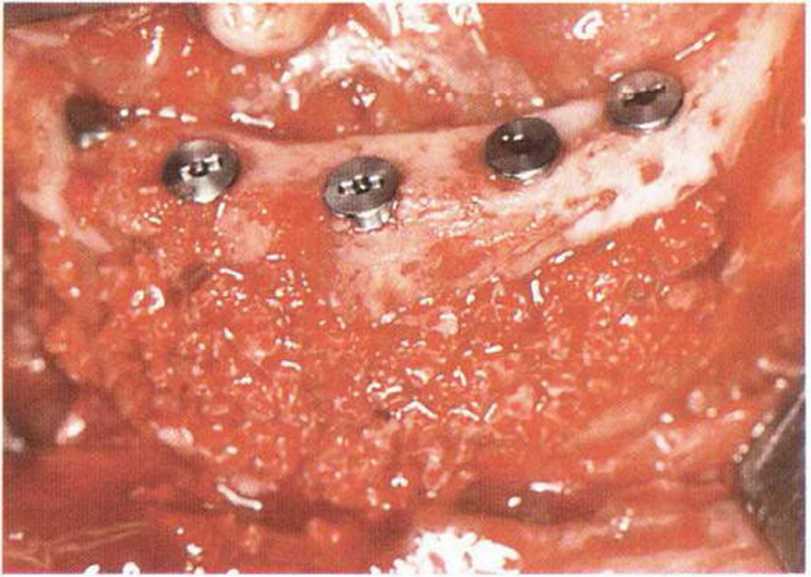
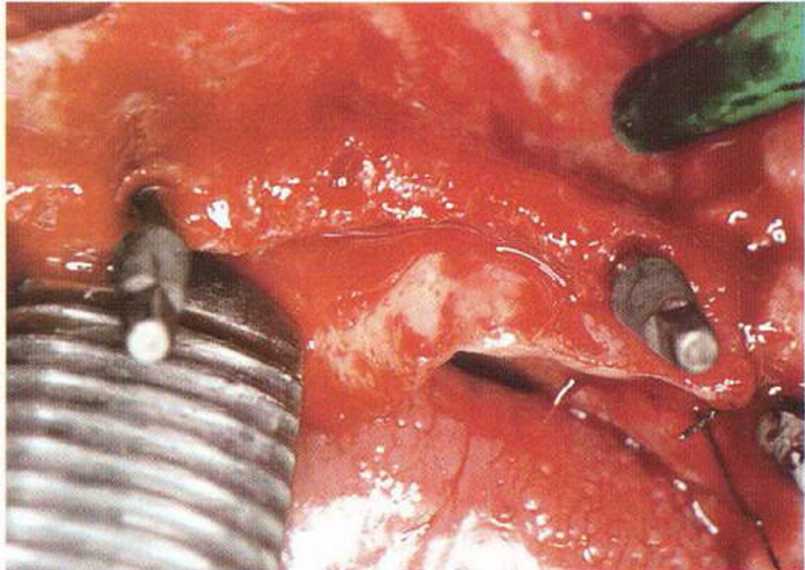
Рис. 8-7д. Дефект заполнен коллагеновой губкой и костным материалом.
Рис. 8-7h. Установка временных имплантатов в атрофированном отростке верхней челюсти для фиксации провизорного протеза
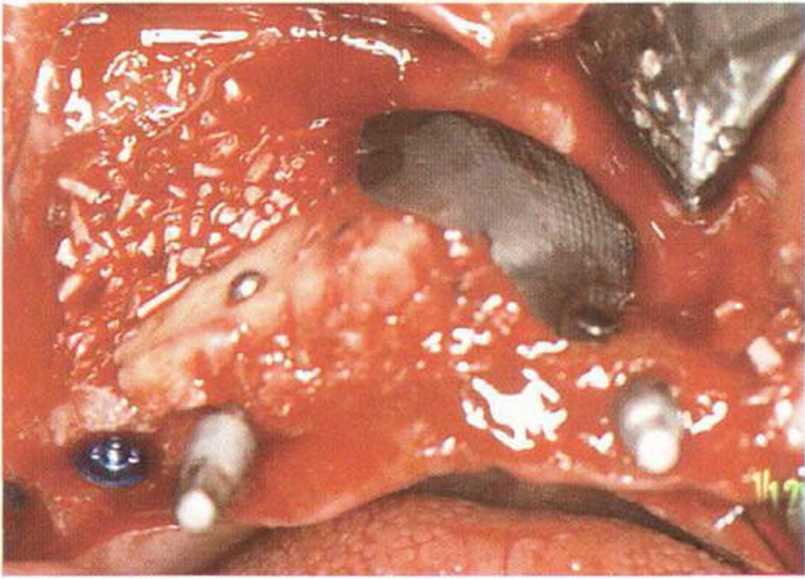
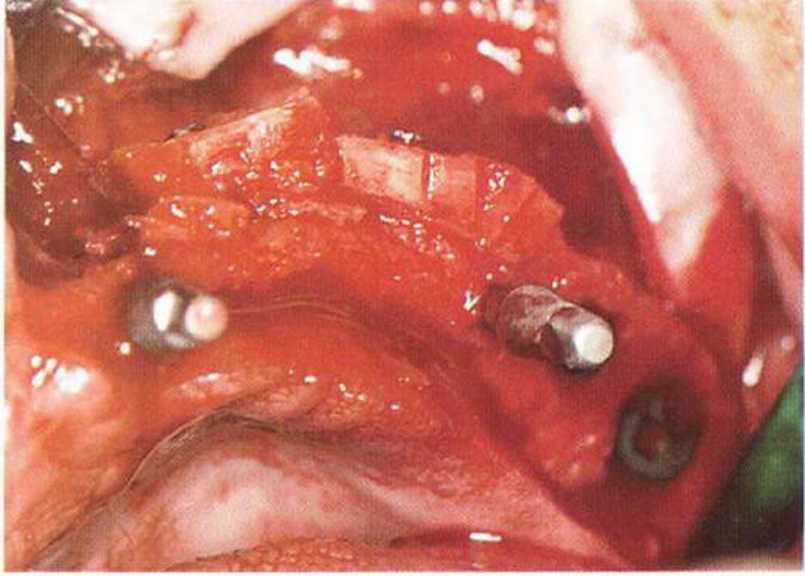
Рис. 8-7j. Ситуация на левой стороне верхней челюсти
Рис. 8-7i. Сразу после проведения двухстороннего синус-лифтинга установлены четыре имплантата Frialit. Для фиксации несъемного провизорного протеза установлены четыре временных имплантата. Реконструкция альвеолярного отростка верхней челюсти проведена с помощью костных блоков и костного материала
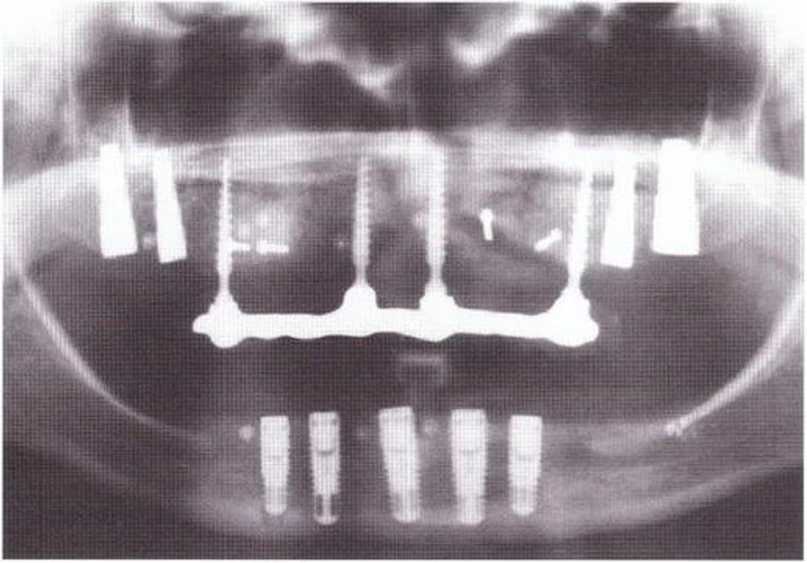
Рис. 8-7к. Ортопантомограмма после получения кости из подбородочной области, двухстороннего синус-лифтинга и установки девяти постоянных и четырех временных имплантатов для провизорного протеза
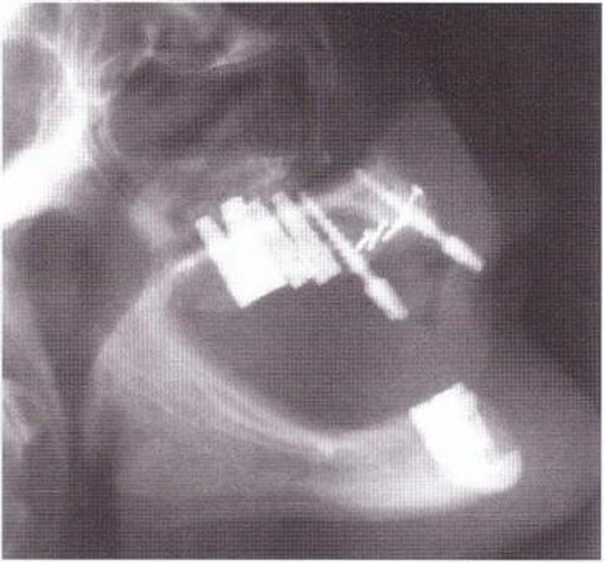
Рис. 8-71. Контроль донорской области
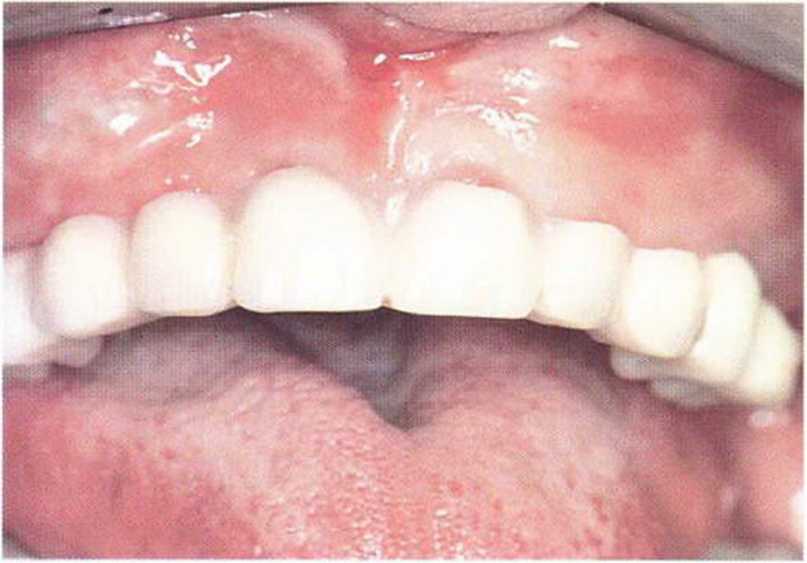
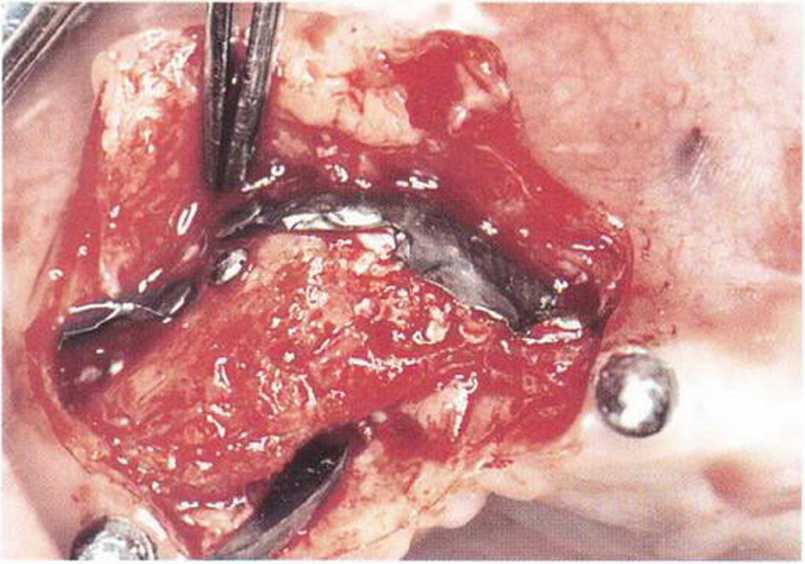
Рис. 8-7т. Провизорный несъемный протез с опорой на четыре имплантата.
Рис. 8-7п. Через 4 мес после регенеративного вмешательства отмечается удовлетворительный результат даже в области имплантатов с немедленной нагрузкой
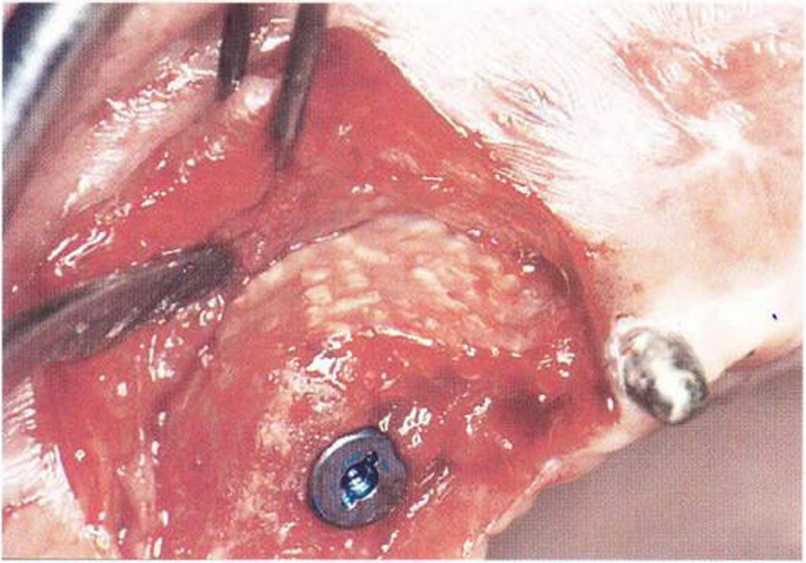
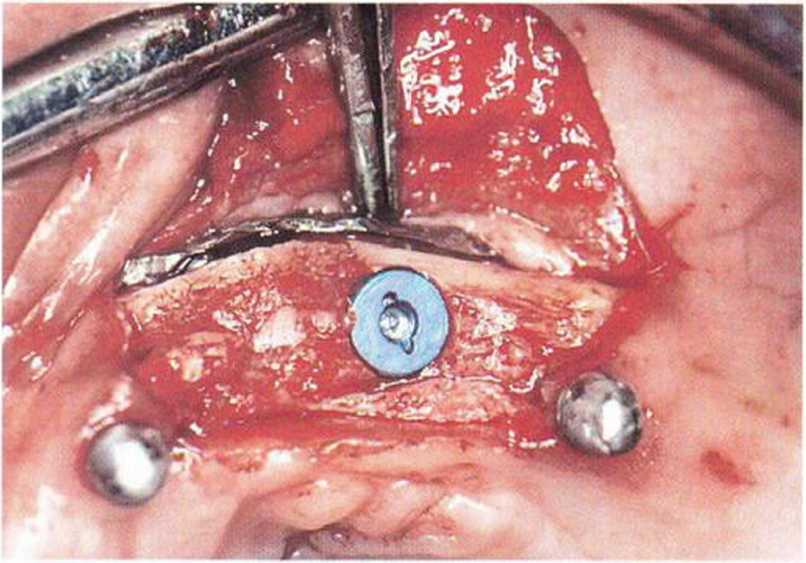
Рис. 8-7о. Состояние под фольгой BoneShield и установка имплантата Frialit (диаметр 4,5 мм).
Рис. 8-7р. Ситуация после регенеративного вмешательства и имплантации в области зуба 23
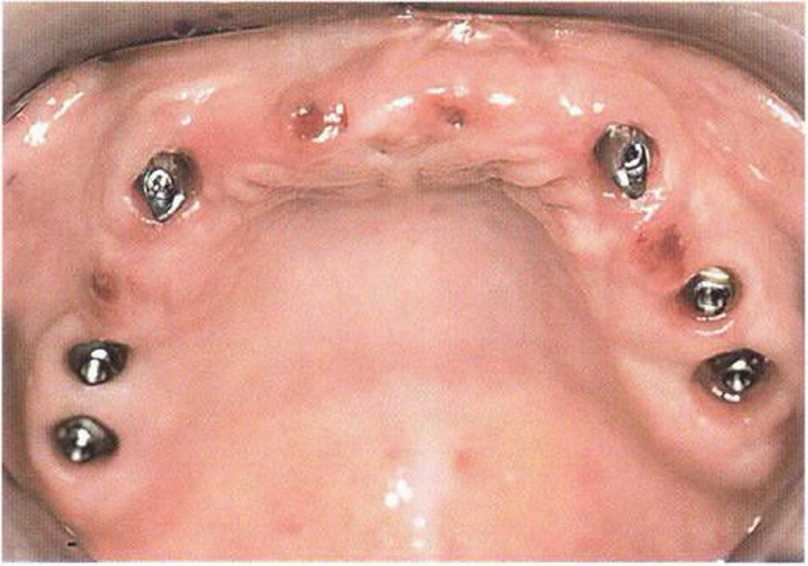
Рис. 8-7q. Клиническая картина после удаления временных имплантатов перед фиксацией окончательного протеза
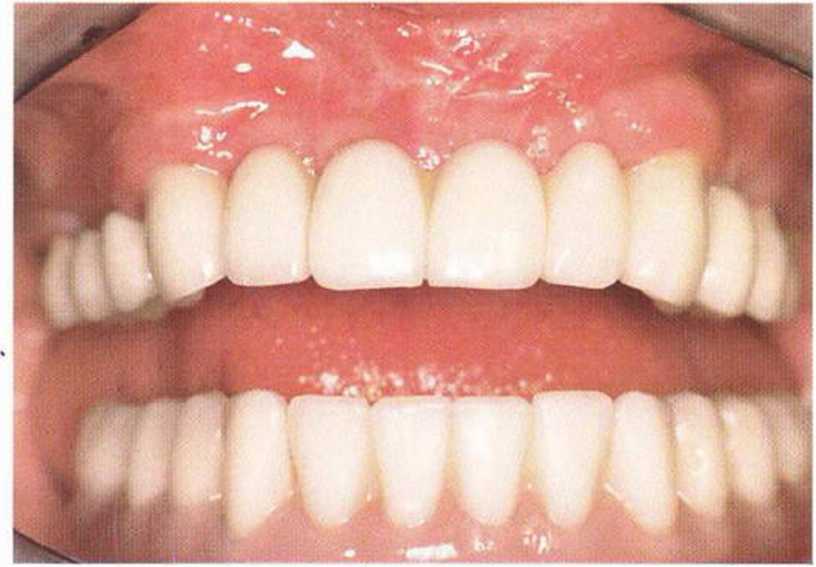
Рис. 8-7г. Фронтальный вид после установки окончательных несъемных протезов верхней и нижней челюстей
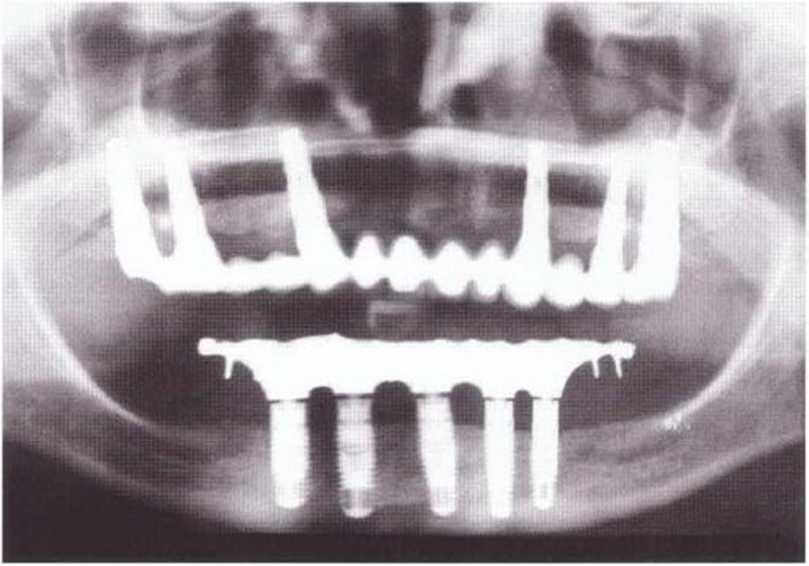
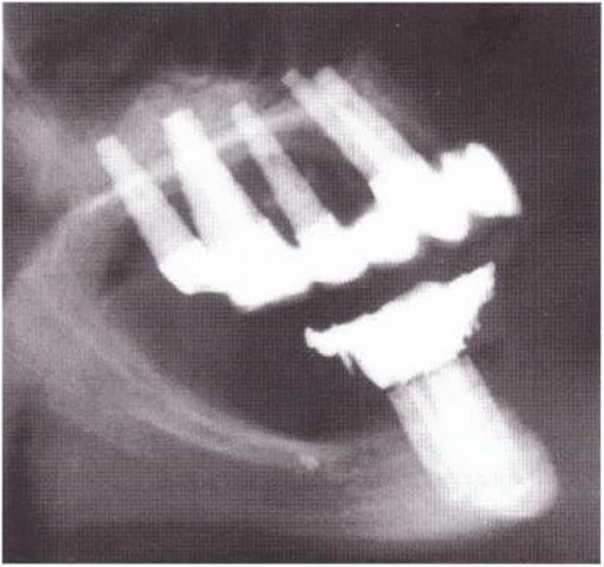
Рис. 8-7t. Регенерация донорской области через 8 лет после трансплантации
Рис. 8-7s. Стабильное состояние костной ткани через 8 лет после протезирования
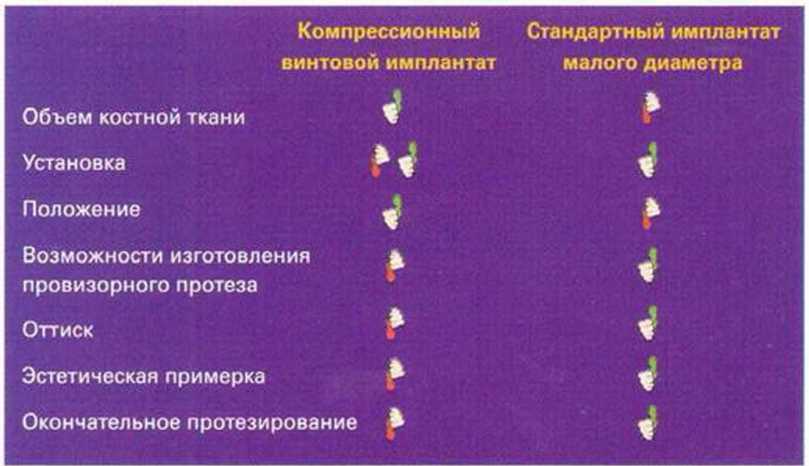
Рис. 8-9Ь. Клиническая картина после удаления зубов 31 и 32, а также отсутствие вестибулярной костной стенки у двух ранее установленных имплантатов
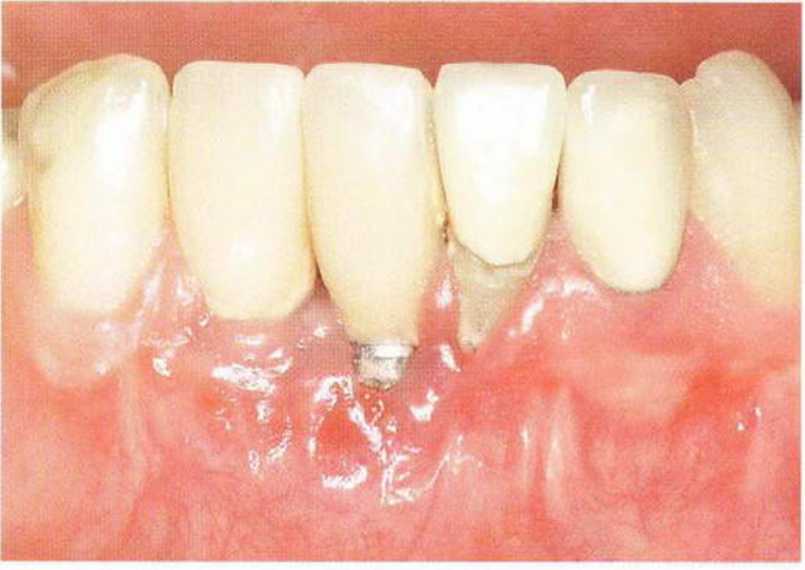
Рис. 8-9а. Исходная ситуация в переднем отделе нижней челюсти у пациентки 45 лет
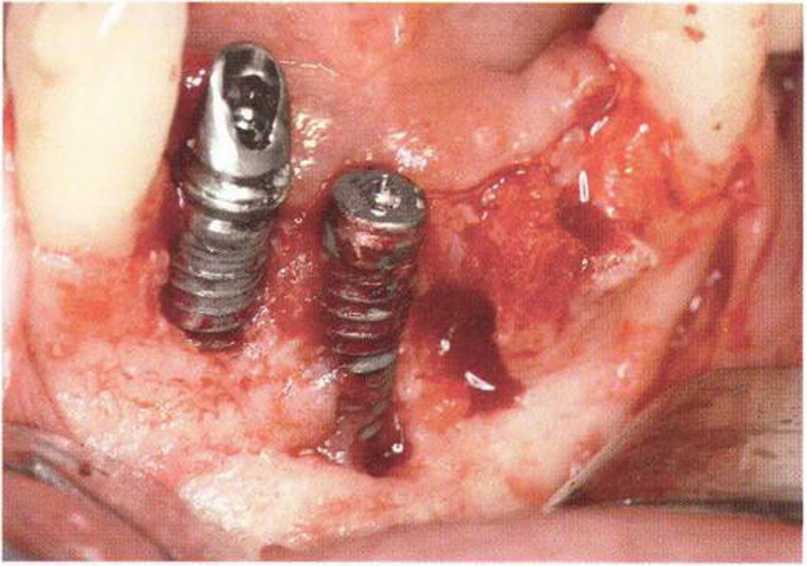
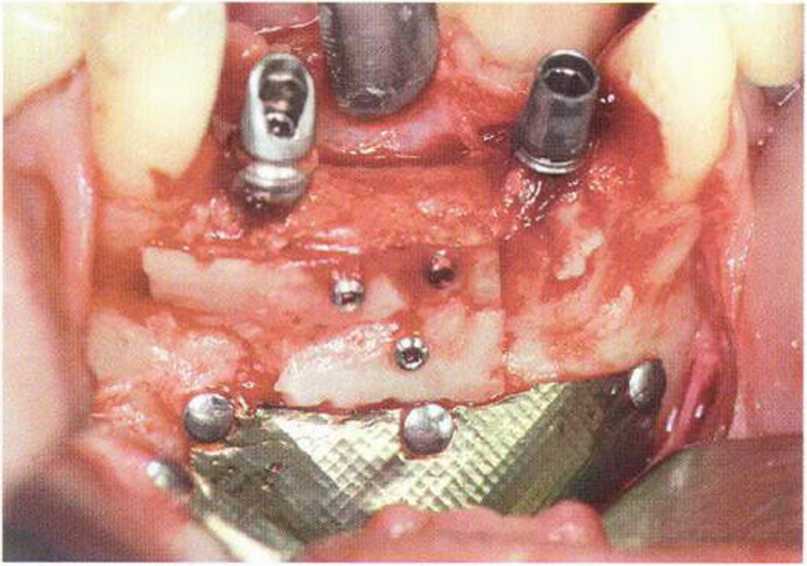
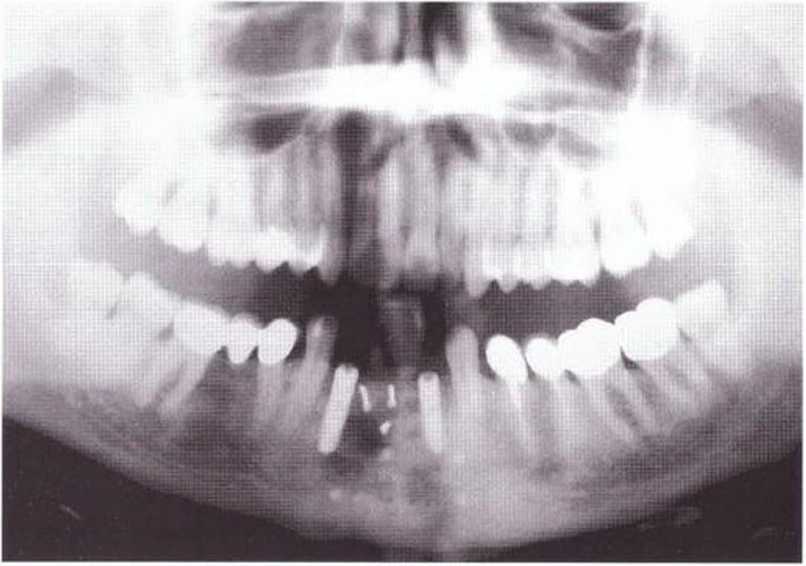
Рис. 8-9с. Пересадка костного блока из подбородочной области и реконструкция альвеолярного гребня с одновременной имплантацией в области зуба 32.
Рис. 8-9d. ОПГ после регенеративного вмешательства с пересадкой костных блоков из подбородочной области и имплантации в области зуба 32

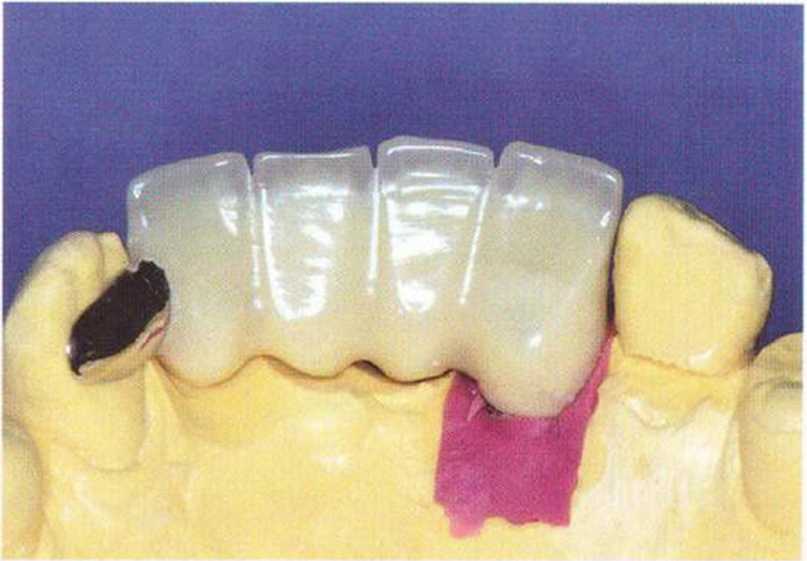
Рис. 8-9f. Язычный вид провизорного протеза
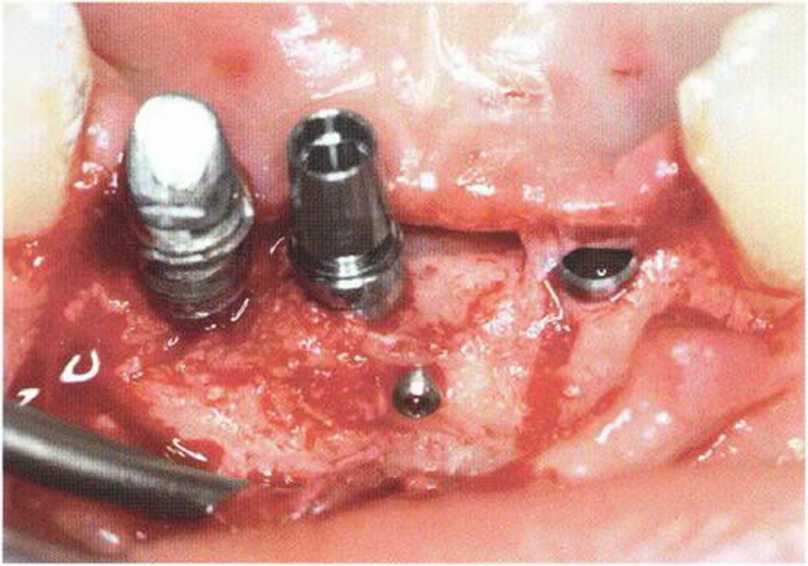
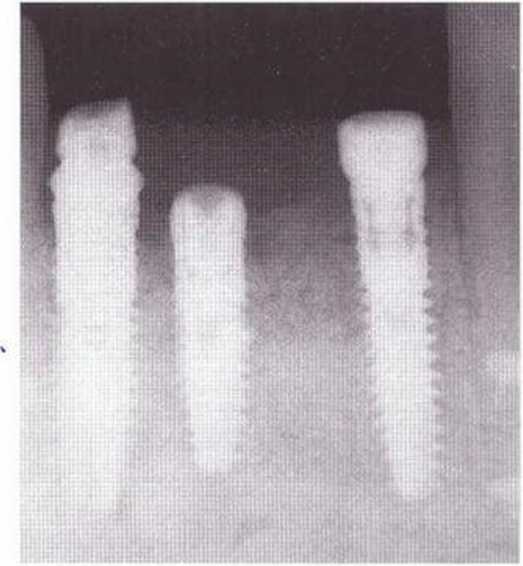
Рис. 8-9д. Через 3 мес после регенеративного вмешательства отмечается активный репаративный процесс даже в области имплантата зуба 42. В области зуба 41 установлен имплантат диаметром 3.4 мм
Рис. 8-9h. Контрольная рентгенограмма после имплантации в области зуба 41 и раскрытия имплантата в области зуба 32
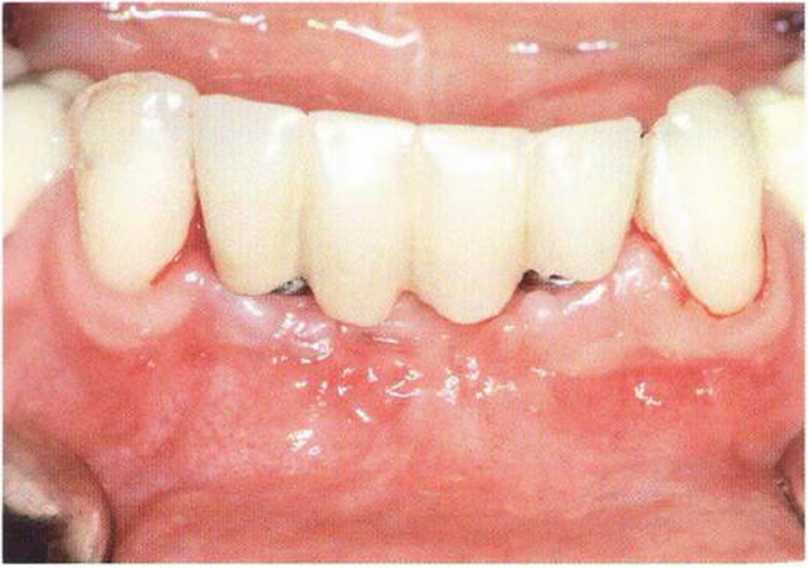
Рис. 8-9i. После раскрытия имплантата в области зуба 32 провизорный протез фиксировали цементом на абатменте TempBase в области зуба 42 и адгезивом к зубу 33
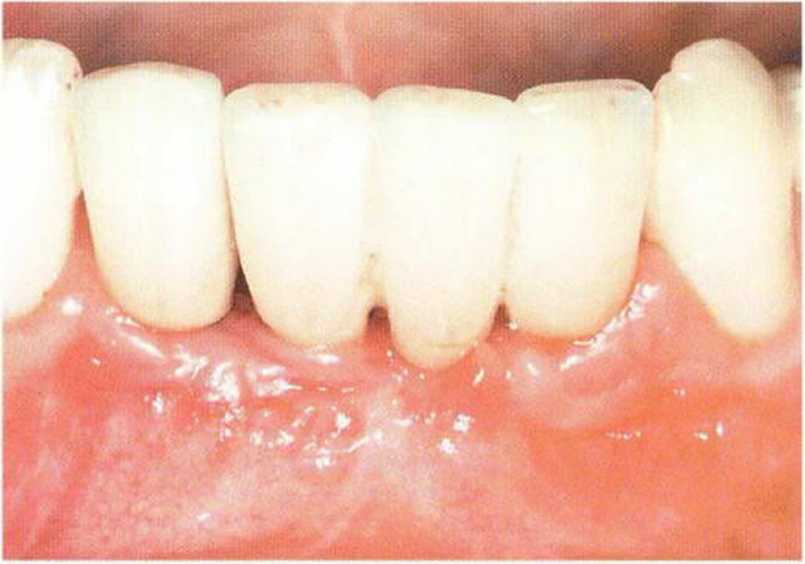
Рис. 8-9j. Клиническая картина после завершения лечения и фиксации цельнокерамического мостовидного протеза
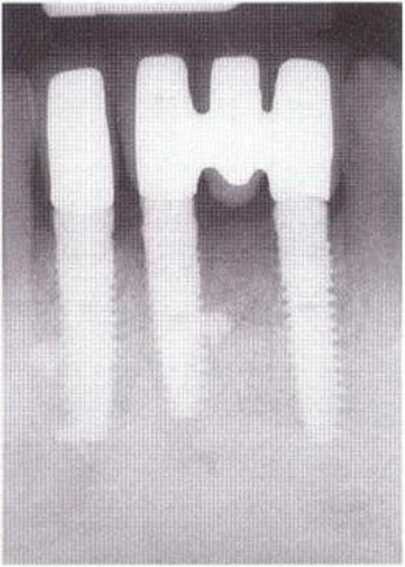
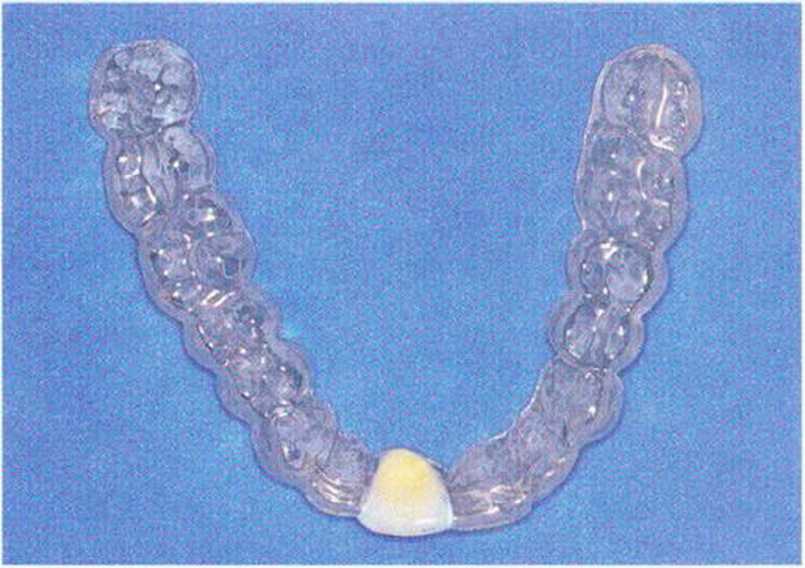
Рис. 8-9к. Контрольная рентгенограмма через 1 год после установки протеза
Рис 8-10. Шина из термопластичной пластмассы с искусственным зубом используется в качестве провизорного протеза
В литературе описаны различные варианты окончательных протезов для самых сложных случаев имплантологического лечения. Ортопедические конструкции, используемые для протезирования при полной адентии верхней челюсти с опорой на имплантаты, можно разделить на два основных типа: съемный и несъемный (рис. 8-11 а—8-11 j и рис. 8-12а—8-12г).-** Показания к предпочтению той или иной конструкции четко не определены.- Поданным литературы, несъемные протезы лишь незначительно превосходят съемные с точки зрения лучшей выживаемости имплантатов и меньшей частоты технических осложнений.
Преимущество изготовления съемных протезов заключается в возможности использования меньшего числа имплантатов, что снижает затраты на лечение.- Относительно простая балка на верхней челюсти может фиксироваться на четыре имплантата, однако такой подход ассоциируется с большей вероятностью их утраты по сравнению с установкой шести имплантатов в стратегических положениях. В этом случае имплантаты служат надежной опорой для балки Долдера, на которой фиксируется съемный полный протез, не перекрывающий нёбо. Кроме того, на шести правильно расположенных имплантатах возможно изготовление съемного полного протеза с телескопическими креплениями.
Неблагоприятные анатомические условия при выраженной атрофии альвеолярного гребня препятствуют установке имплантатов в оптимальном положении для несъемного протеза. Еще одним преимуществом съемных полных протезов является (часто необходимая) поддержка мягких тканей лица. Полная утрата зубов верхней челюсти нередко бывает вызвана пародонтитом и сопровождается значительной потерей кости и десны. Этот дефицит не всегда удается устранить, несмотря на самые сложные и эффективные регенеративные вмешательства.
Нужно отметить, что съемный протез облегчает доступ для осуществления удовлетворительной самостоятельной гигиены полости рта.- Пациенты относительно быстро адаптируются к таким протезам, чему способствует открытое нёбо.Психологический дискомфорт от необходимости использования съемного протеза можно снизить, включив в его конструкцию замковые крепления,например стопорный штифт (замковое крепление МК-1; MK-1-Riegel, Dental-Attachments). Замковые крепления заводского изготовления с балкой Долдера применяются в съемном протезировании благодаря простоте и относительно низкой стоимости.
В немногих случаях (неблагоприятные анатомические условия, неоптимальное положение имплантатов) проводят дорогостоящее индивидуальное фрезерование балки (рис. 8-1 За—8-1 Зс).
При планировании изготовления несъемного окончательного протеза еще до проведения регенеративного вмешательства и установки имплантатов нужно четко определить его функциональные и эстетические параметры, в том числе с помощью фонетических тестов.
При создании несъемных протезов с опорой на восьми имплантатах каркас можно отливать из неблагородных металлов или сплавов с высоким содержанием золота. В настоящее время все чаще изготавливают цельнокерамические коронки и мостовидные протезы с каркасом из оксида циркония.
Диагностическое восковое моделирование является обязательной составляющей планирования имплантологического лечения и позволяет визуализировать предполагаемый результат с учетом всех функциональных или эстетических параметров.
Цементная фиксация одиночных коронок или мостовидных протезов небольшой протяженности с опорой на имплантаты имеет определенные преимущества. Такая фиксация ассоциируется с меньшим внутренним напряжением конструкции и низким риском микробной колонизации, а также обеспечивает лучший эстетический результат, однако в сложных случаях при необходимости длительного динамического наблюдения предпочтительнее протезы с вертикальной или горизонтальной винтовой фиксацией, что позволяет их относительно легко удалить. Это упрощает ремонт и коррекцию протеза, а также обеспечивает возможность эффективной обработки поверхности имплантатов. Для исключения преждевременной нагрузки на имплантаты в области регенеративного вмешательства некоторые авторы рекомендуют использовать так называемую постепенную функциональную нагрузку. Для этого металлический каркас сначала облицовывают пластмассой, которую в дальнейшем (через 6 мес) заменяют керамикой. Считается, что пластмассовая облицовка снижает нагрузку на новообразованную кость.
В заключение можно отметить, что при значительной атрофии беззубой верхней челюсти, с учетом сложности хирургического и ортопедического этапов, стоимости, возможности достижения оптимальных функциональных и эстетических параметров, обеспечения условий для самостоятельной гигиены полости рта, съемный полный протез на балке является оптимальной альтернативой несъемному.
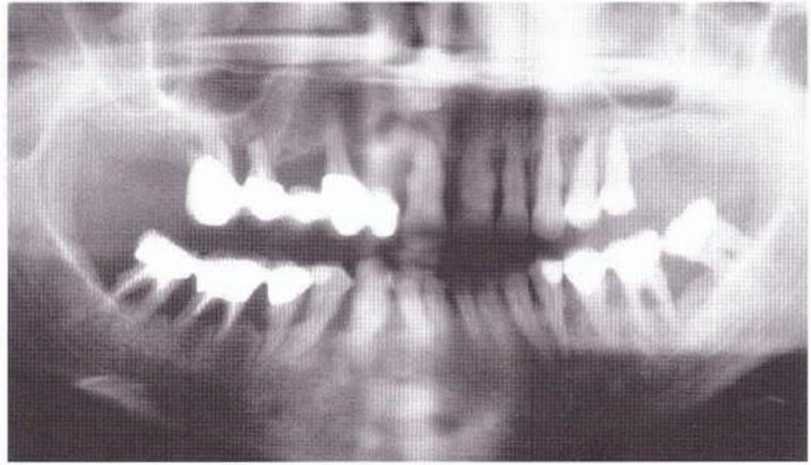
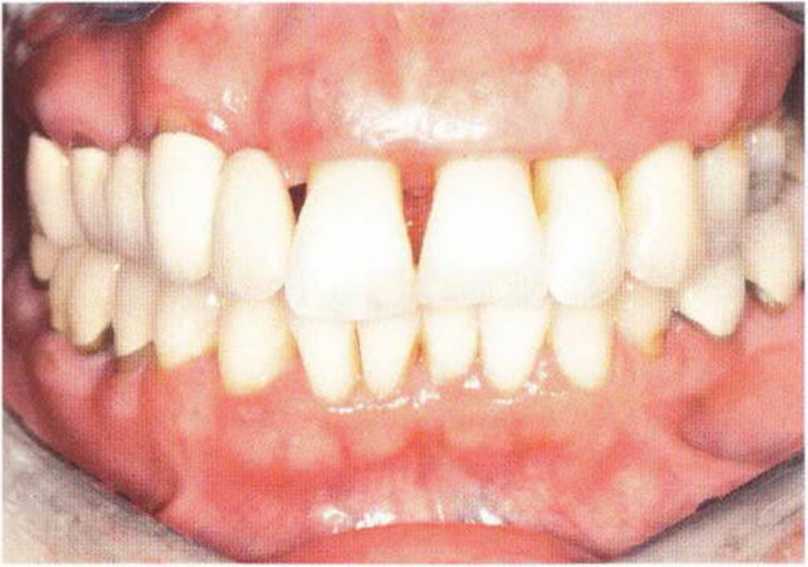
Рис. 8-11Ь. На исходной рентгенограмме определяется выраженная горизонтальная и частично вертикальная резорбция кости. Сомнительный прогноз некоторых зубов.
Рис. 8-11а. Значительные дефекты кости и десны вызваны тяжелым пародонтитом
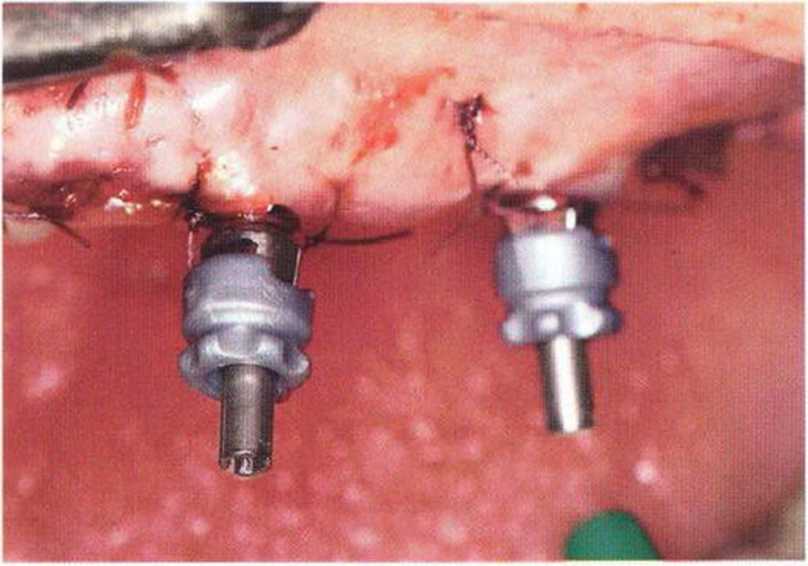

Рис. 8-11 d. В ходе операции стандартной ложкой получен полиэфирный оттиск
Рис. 8-11с. Подготовка к получению оттиска в первичной фазе лечения. Планируется немедленная нагрузка двух имплантатов XiVE диаметром 3 мм
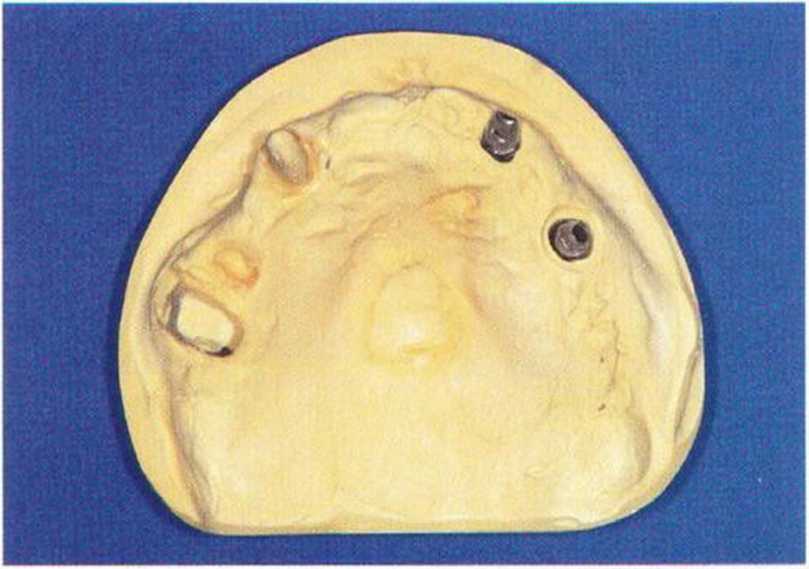
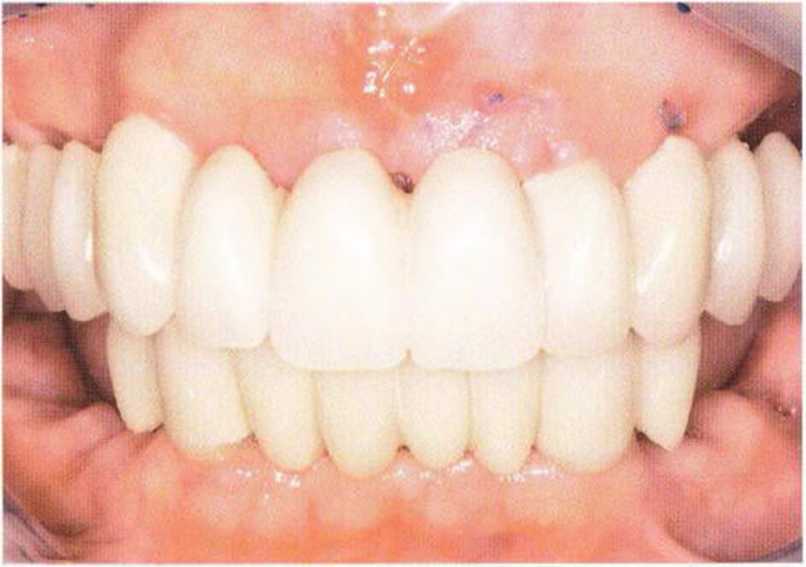
Рис. 8-1 If. Удовлетворительная эстетика и функция провизорного протеза через 3 дня после первичного хирургического вмешательства
Рис. 8-11е. Модель для изготовления провизорного протеза с абатментами TempBase
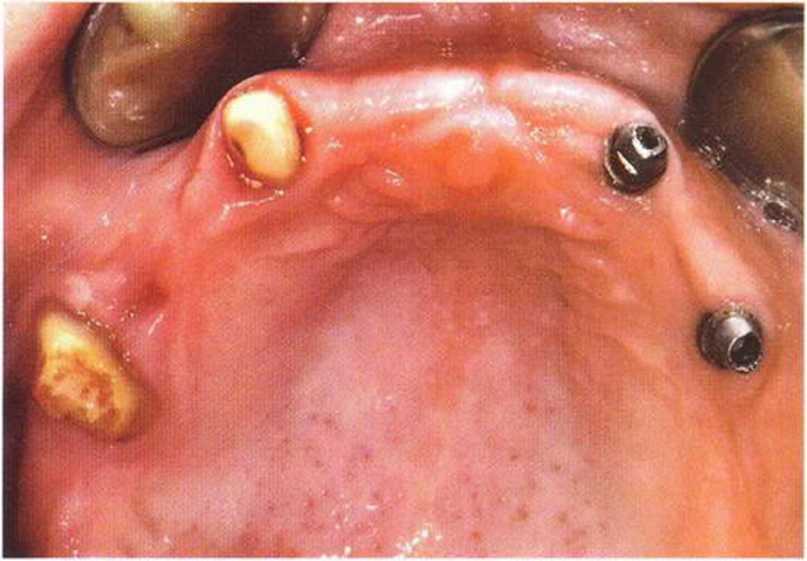
Рис. 8-11 д. При удалении швов через 14 дней после операции определяется отсутствие патологических изменений мягких тканей
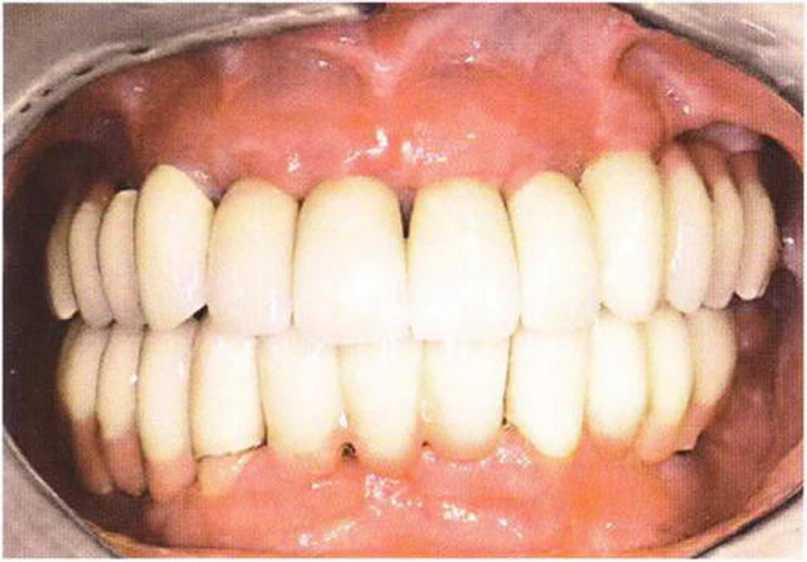
Рис. 8-11 h. Фиксация несъемных протезов (протезирование: д-р F. Раре, Ольсберг, Германия)

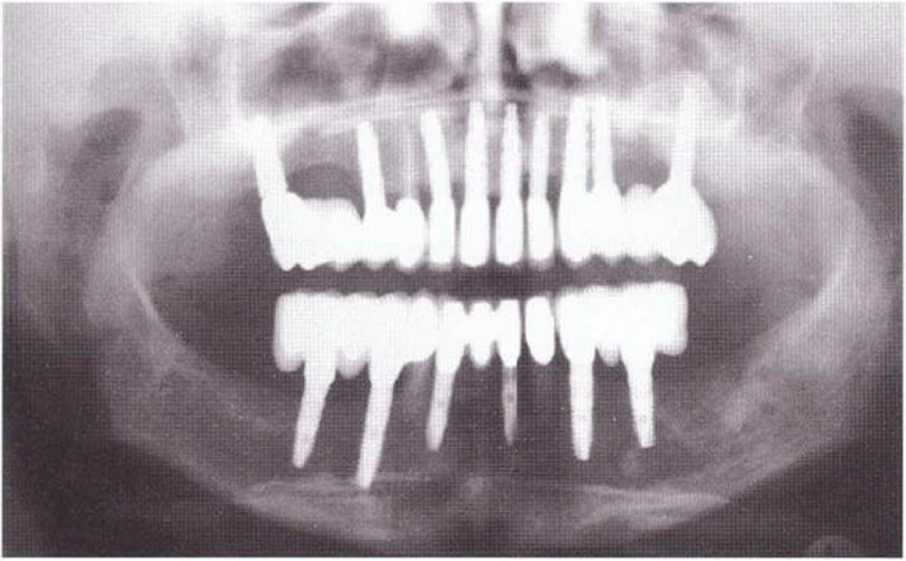
Рис. 8-11i. Пациентка удовлетворена эстетическим и функциональным результатом стоматологического лечения (протезирование: д-р F. Раре, Ольсберг, Германия)
Рис. 8-11 j. Стабильное состояние кости через 4 года после фиксации окончательного протеза даже в области имплантатов с немедленной нагрузкой (д-р F. Раре, Ольсберг, Германия)
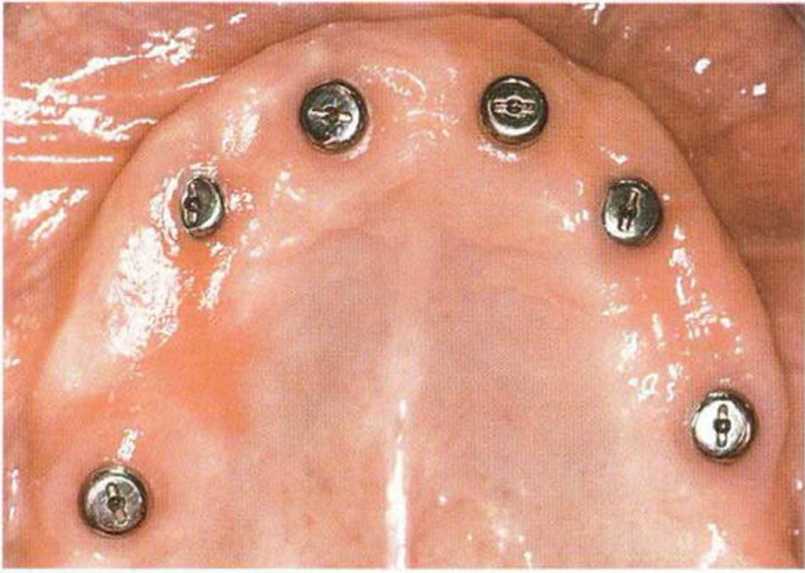
Рис. 8-12а. Первое посещение через 4 недели после раскрытия имплантатов с двухсторонним апикальным смещением лоскута.
Верхняя челюсть после обширного регенеративного вмешательства
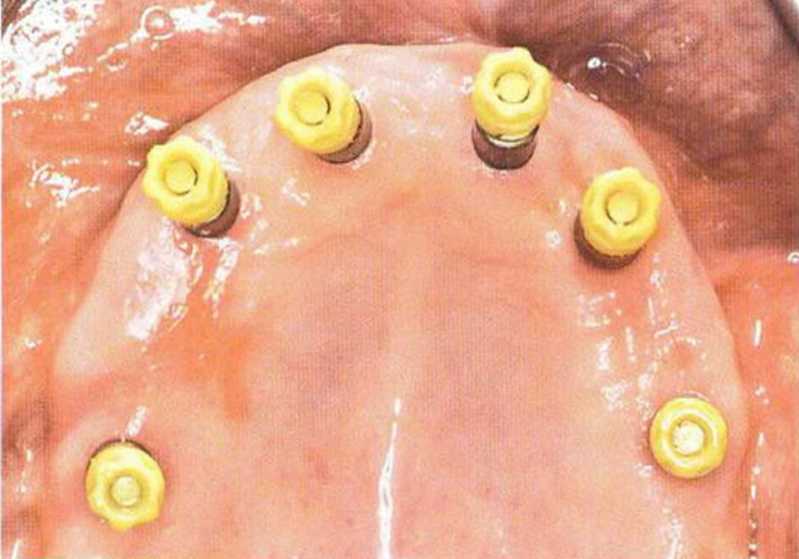
Рис. 8-12Ь. Первый этап ортопедического лечения. Короткие оттискные трансферы с короткими удерживающими винтами на имплантатах XiVE с колпачками TransferCap для предварительного определения межчелюстного соотношения
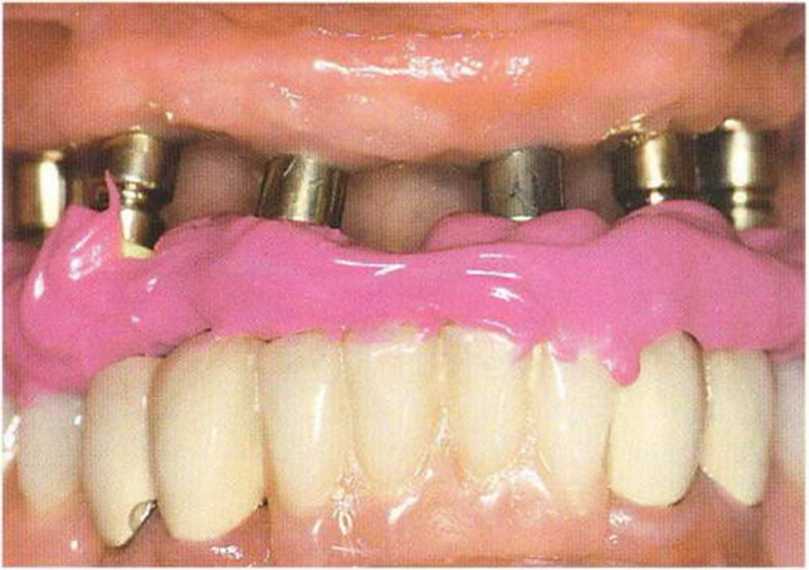
Рис. 8-12с. Предварительный регистрационный оттиск материалом Futar D.
Рис. 8-12d. Вид регистрационного оттиска с колпачками TransferCap вне полости рта
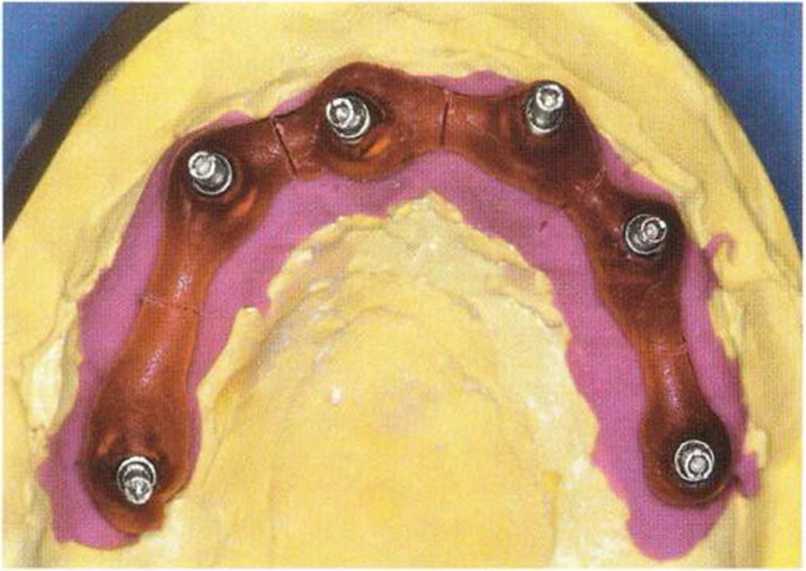
Рис. 8-12е. Первый оттиск в стандартной ложке (репозиционная техника). Колпачки TransferCap в оттиске.
Рис. 8-12f. Первая модель с подготовленными оттискными трансферами (длинные удерживающие винты)
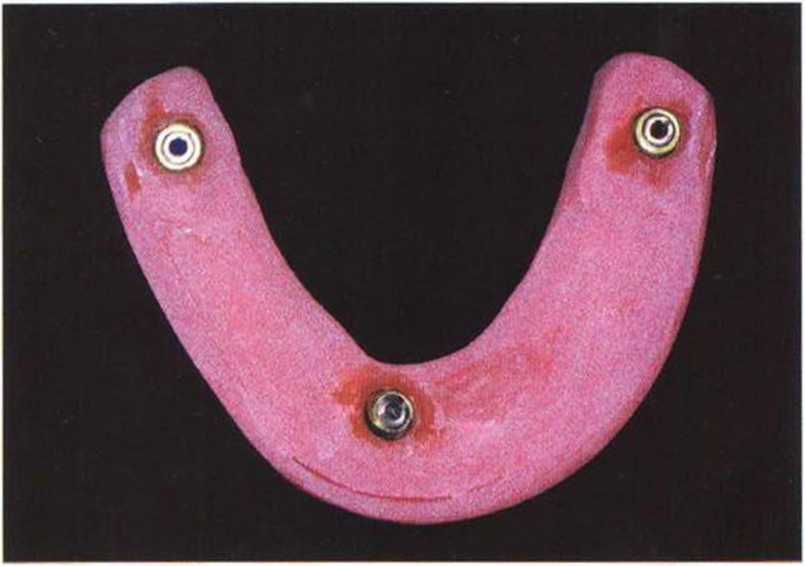
Рис. 8-12д. Индивидуальная открытая ложка для оттиска с шинированием трансферов.
Рис. 8-12И. Прикусной шаблон с винтовой фиксацией. Шестигранник имплантационной системы XiVE удален для точности установки
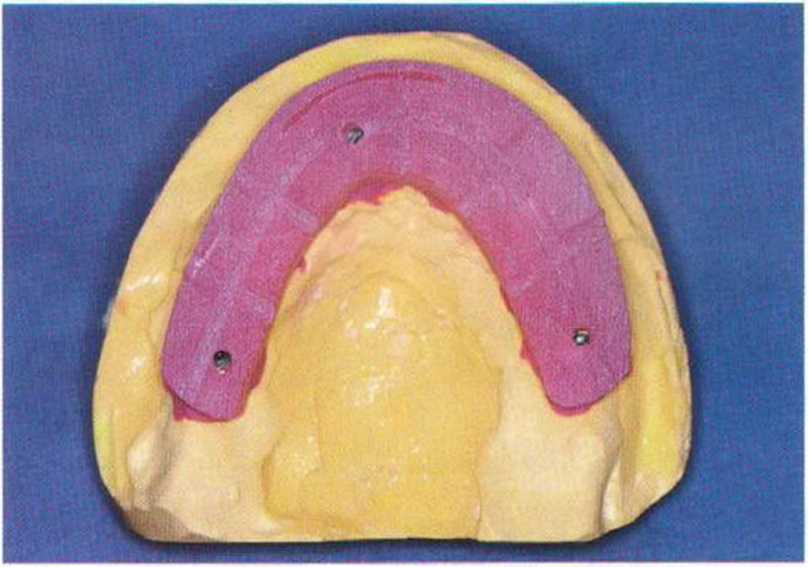
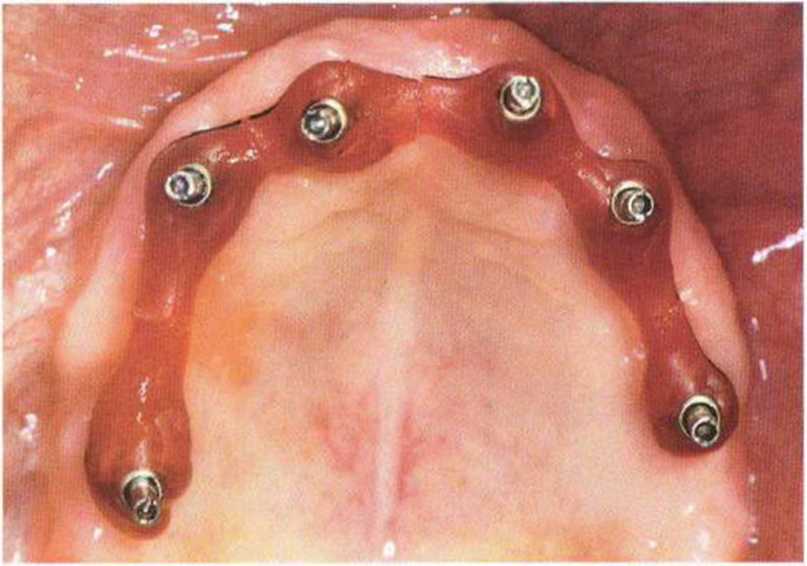
Рис. 8-12i. Прикусной шаблон с винтовой фиксацией на модели.
Рис. 8-12j. Оттискные трансферы перед шинированием в полости рта пластмассой Pattern Resin
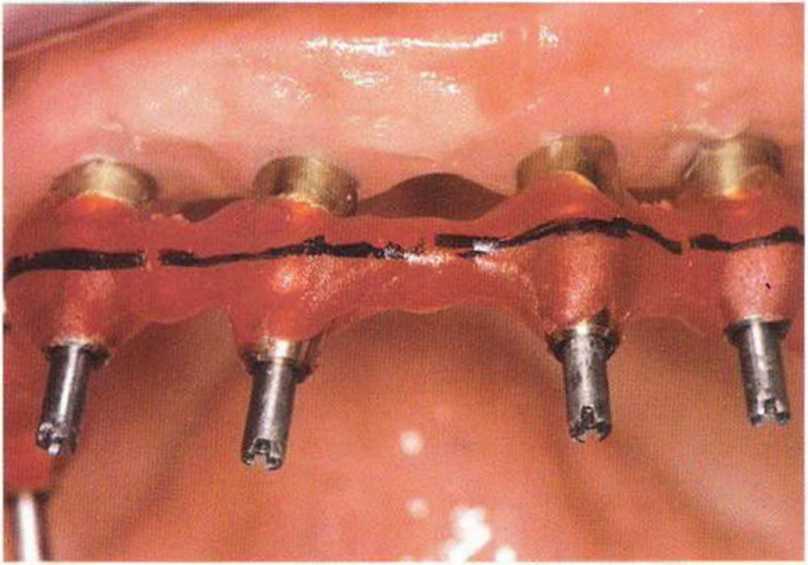
Рис. 8-12k. Шинирование оттискных трансферов
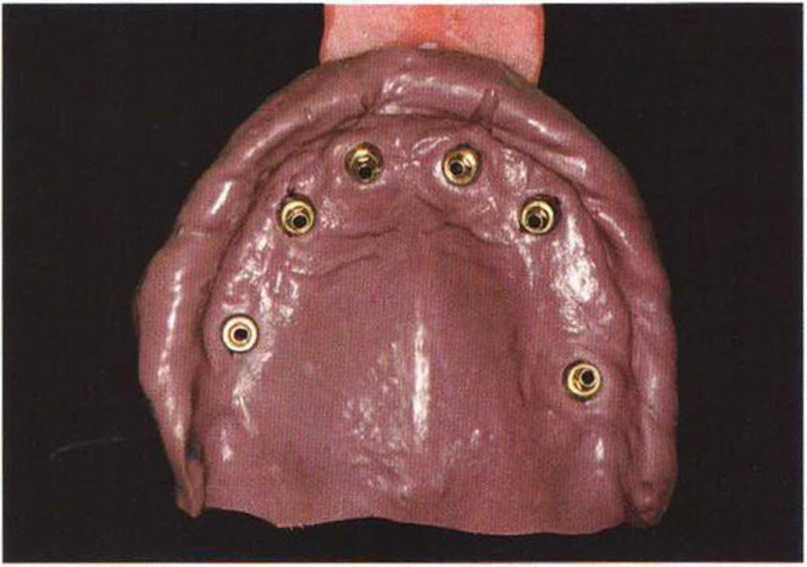
Рис. 8-121. Полиэфирный оттиск (Impregum) в индивидуальной открытой ложке
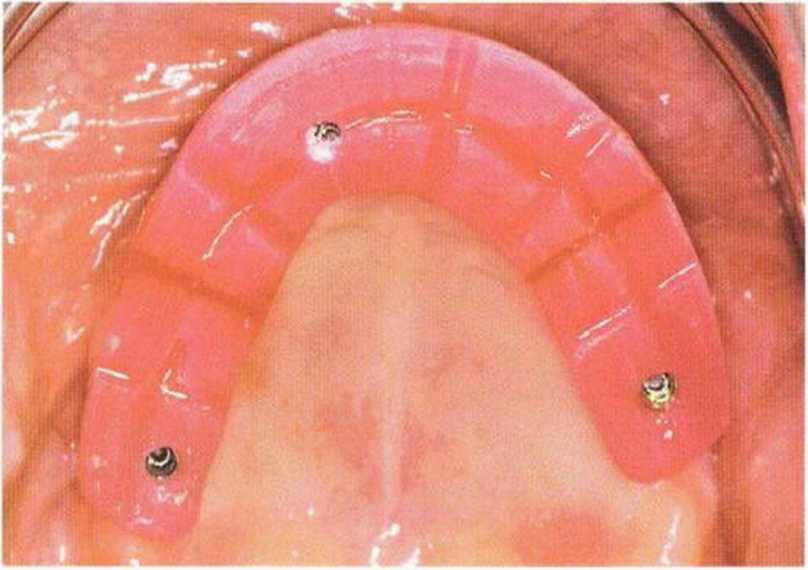
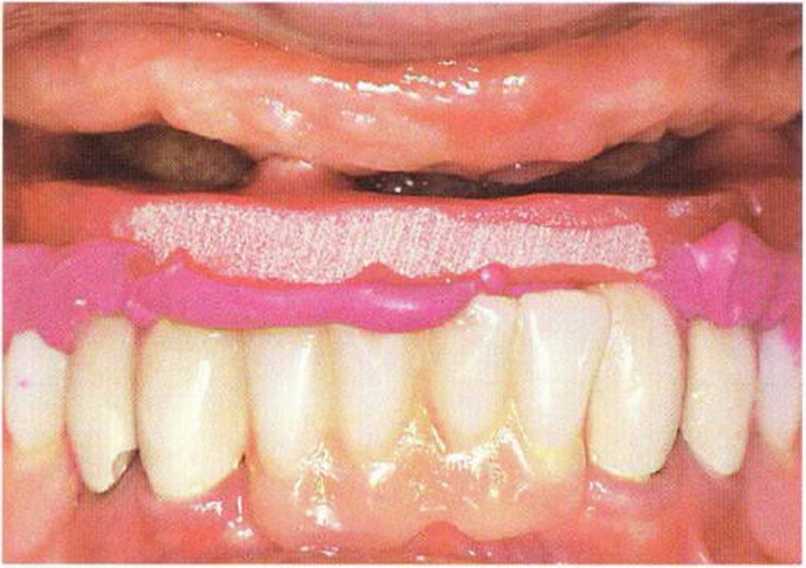
Рис. 8-12т. Прикусной шаблон с винтовой фиксацией
Рис. 8-12п. Регистрационный оттиск центрального соотношения: оптимальное моделирование прикусного шаблона с помощью предварительного регистрационного оттиска

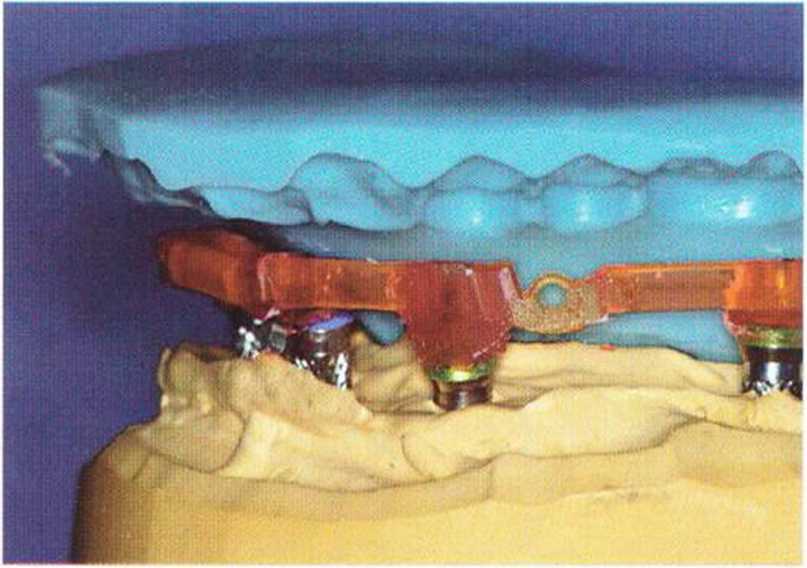
Рис. 8-12о. Моделирование стандартной балки с помощью силиконовой матрицы после эстетической примерки.
Рис. 8-12р. Оптимальное моделирование балки под зубным рядом с помощью силиконовой матрицы. Конструкция включает ответную часть для замыкающего штифта
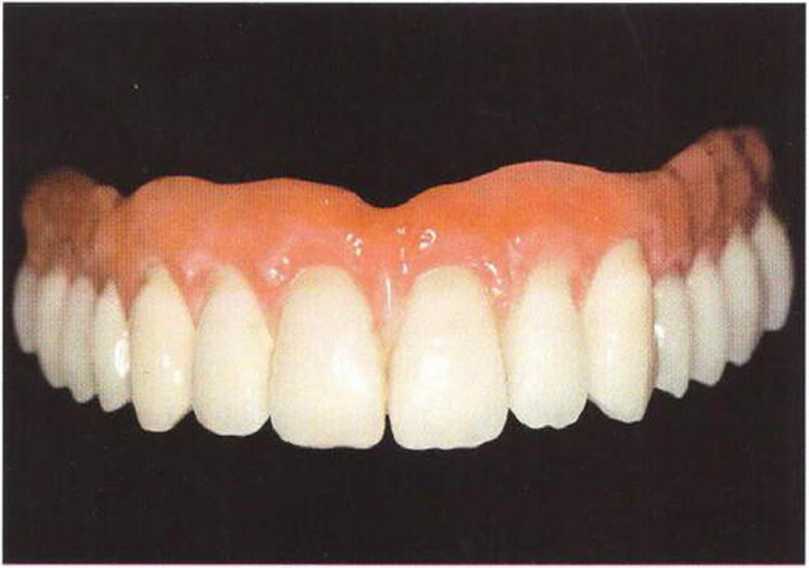
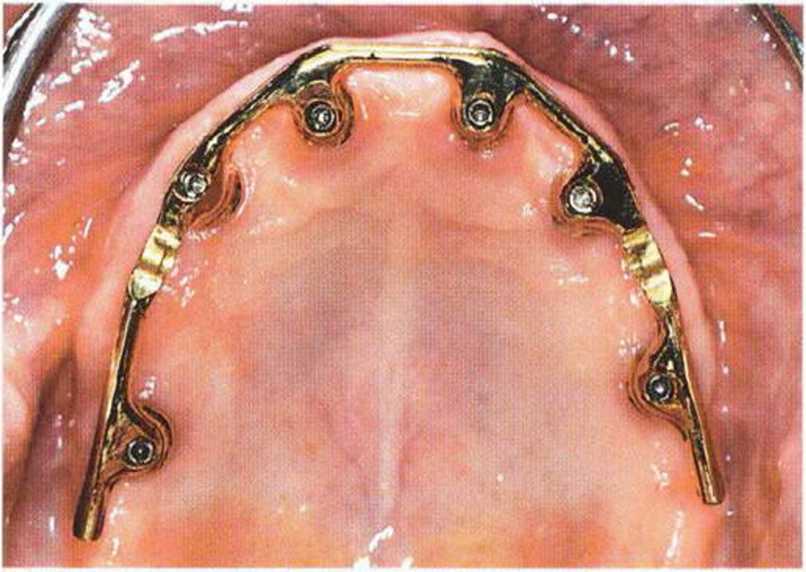
Рис. 8-12г. Балка Долдера с замковыми креплениями МК1 зафиксирована в полости рта
Рис. 8-12q. Готовый окончательный протез
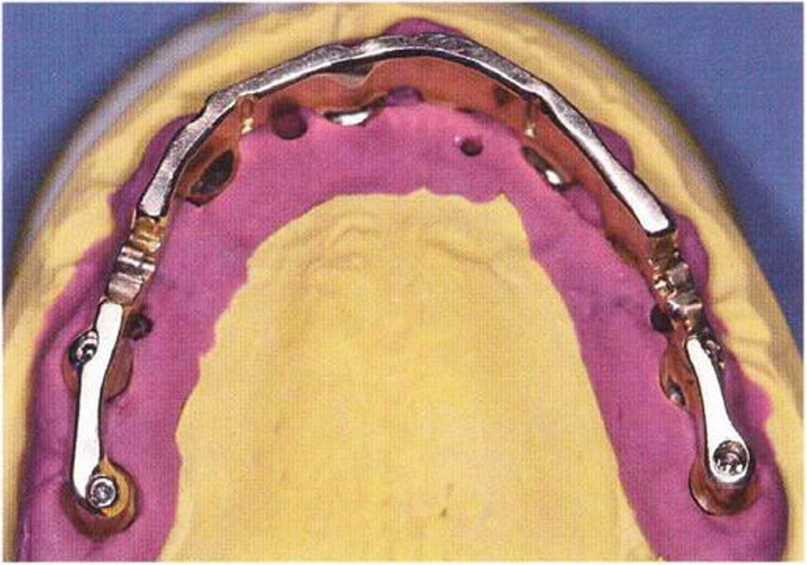
Рис. 8-1 За. В сложных ситуациях альтернативой стандартной балке является индивидуально фрезерованная балка (протезирование: д-р F. Раре, Ольсберг, Германия)

Рис. 8-13b. С помощью замыкающего штифта и ответной части возможна бесступенчатая настройка силы сцепления (протезирование: д-р F. Раре. Ольсберг, Германия)


Рис. 8-1 Зс. Через 2 года после фиксации отмечается стабильное состояние мягких тканей (протезирование: д-р F. Раре, Ольсберг, Германия)
Рис. 8-13d. Открытие замыкающего штифта

Рис. 8-13е. Окклюзионный вид того же протеза
При протезировании беззубой нижней челюсти помимо описанных выше балочных конструкций с опорой на четыре имплантата возможно изготовление несъемного полного протеза с опорой, как правило, на шесть имплантатов. Если имплантаты располагаются только между подбородочными отверстиями, рекомендуется консольный протез типа Бронемарка. В других случаях изготавливают сегментированные мостовидные или консольные протезы, что исключает возникновение внутреннего напряжения в цельной конструкции с опорой на имплантаты при открывании рта. Фонетические и эстетические параметры при протезировании нижней челюсти имеют меньшее значение.
После тщательной диагностики и планирования с учетом всех указанных параметров сначала препарируют опорные зубы для стабилизации провизорного протеза (рис. 8-14a-8-14h). В это же посещение проводят профессиональную гигиену полости рта и при необходимости снимают отложения и сглаживают поверхности корней зубов. Зубы с неблагоприятным прогнозом должны быть удалены наименее травматичным способом.
Для надежной фиксации провизорного протеза необходимо наличие как минимум четырех опор, что может потребовать установки имплантатов. С учетом общего плана лечения и клинических условий устанавливают 1-4 имплантата для поддержки провизорного протеза, в том числе с комбинированной опорой на зубы. Для поддержки провизорного протеза можно установить постоянные имплантаты малого диаметра при достаточном объеме костной ткани и возможности их оптимального позиционирования (рис. 8-14i и 8-14j) с помощью хирургического шаблона. Съемные протезы допускают определенную вариабельность положения имплантатов.
При неблагоприятных анатомических условиях (узкий альвеолярный гребень) в качестве альтернативы можно устанавливать мини-имплантаты, положение которых должно обеспечивать возможность фиксации провизорного протеза.
В таких случаях имплантацию следует проводить с помощью внутриротового параллелометра.
Обязательное условие для немедленной нагрузки - достаточная первичная стабильность имплантатов (не менее 30 Н*см), для достижения которой можно уменьшить диаметр препарирования ложа имплантатов. Нужно отметить, что имплантат XiVE (Dentsply Friadent) имеет конденсирующую резьбу, которая обеспечивает оптимальную первичную стабильность. При увеличении толщины альвеолярного гребня разрез проводят по его нёбному краю, затем лоскут смещают апикально относительно имплантатов.
В области нижней челюсти состояние мягких тканей улучшают, проводя вестибулопластику по Казанджяну на этапе регенеративного вмешательства или имплантации (см. главу 4). По возможности, постоянные имплантаты устанавливают на ранних этапах лечения.
Для изготовления провизорного протеза получают полиэфирный оттиск (Impregum, ЗМ) зубов и имплантатов и регистрируют межчелюстное соотношение. На основе диагностической восковой модели сразу после операции можно изготовить временный протез из термопластичной пластмассы (Erkolen, Erkodent). Такой протез используется до установки изготовленного в зуботехнической лаборатории провизорного протеза. После отли-вания моделей в ходе того же визита делают регистрационные шаблоны, фиксирующиеся на зубах или имплантатах, для точного определения межчелюстного соотношения. Кроме того, с помощью лицевой дуги в артикулятор переносят положение произвольной шарнирной оси. На жестких базисах отмечают эстетические параметры (срединная линия, линия улыбки и т.д.). В сложных случаях проводят эстетическую восковую постановку искусственных зубов. Провизорный протез фиксируют с помощью временного цемента.
В рамках пародонтологической диагностики может быть целесообразно проведение микробиологического исследования, по результатам которого назначают соответствующую антимикробную терапию.

Рис. 8-14Ь. Рентгенологически определяется выраженная гори зонтальнэя и вертикальная резорбция кости, а также вторичные кариозные поражения
Рис. 8-14а. Исходная клиническая ситуация: на фоне тяжелого пародонтита отмечается гноетечение на некоторых участках
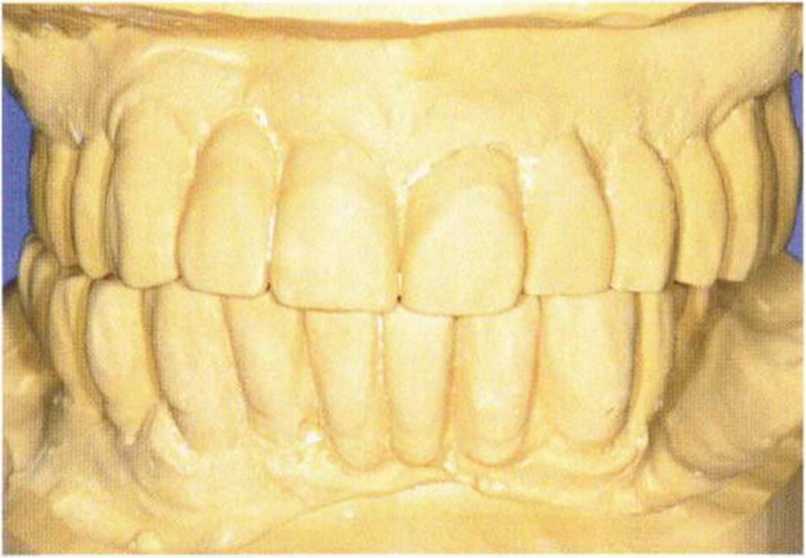

Рис. 8-14с. Установка моделей в артикуляторе в центральном соотношении.
Рис. 8-14d. Справа отсутствует оптимальный контакт между протезами
Рис. 8-14е. Левая сторона после регистрации центрального соотношения и установки моделей в артикуляторе
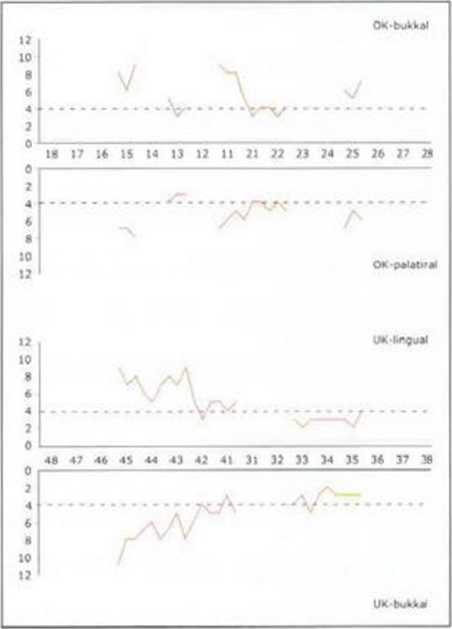
Рис. 8-14f. Пародон-тологический статус до начала лечения
8.7 Провизорный протез длительного применения
Провизорный протез изготавливают в зуботехнической лаборатории. На имплантатах малого диаметра устанавливают индивидуальные абатменты (TempBase, Dentsply Friadent), а на конических абатментах мини-имплантатов - специальные колпачки. Каркас протеза из сплава неблагородного металла после эстетической примерки и изготовления силиконовой матрицы облицовывают пластмассой (рис. 8-14к). В области передних зубов по функциональным и эстетическим причинам используют цементную фиксацию провизорных протезов (TempBond, KerrHawe), а в области премоляров предпочтительнее винтовая фиксация. При моделировании каркаса следует обеспечить свободное пространство в зоне планируемого регенеративного вмешательства.
Важным условием успешного функционирования временного протеза является оптимальная статическая и динамическая окклюзия. Статичные окклюзионные контакты должны быть распределены с учетом расположения опорных элементов протеза. Нужно избегать нагрузки на дистальные консольные части конструкции. Для снижения нагрузки на отдельные опорные элементы рекомендуется моделировать последовательную групповую направляющую с включением передних зубов. Перед фиксацией нужно проверить точность припасовки провизорного протеза с помощью рентгенограммы. Затем доступ к винтам абатмен-тов изолируют ватными шариками и запечатывают пластмассой, после чего снова проверяют окклюзионные контакты. Кроме того, нужно убедиться в возможности обеспечения пациентом удовлетворительной самостоятельной гигиены полости рта.
При необходимости следует провести соответствующий инструктаж, а также дать рекомендации по диете.
Швы удаляют приблизительно через 14 дней после операции и обсуждают с пациентом результаты провизорного протезирования. С учетом его.
пожеланий проводят коррекцию провизорного протеза и уточняют эстетические параметры окончательного протеза (рис. 8-141-8-14п).
Дальнейшее хирургическое лечение, как правило, проводят через 8 недель после санации полости рта, при условии отсутствия воспалительных изменений мягких тканей (рис. 8-14о и 8-14р).
В зуботехнической лаборатории временный протез дублируют из прозрачной пластмассы (рис. 8-14q) для изготовления хирургического шаблона, который стабилизируется на опорных элементах (зубах или имплантатах). Перед регенеративным вмешательством и имплантацией провизорный протез снимают. В это посещение клинически можно определить степень костной резорбции в области имплантатов с немедленной нагрузкой и принять решение об их удалении или использовании в качестве опоры окончательного протеза.
На завершающем этапе операции осторожно примеряют имеющийся провизорный протез, отмечают участки, соответствующие зоне регенеративного вмешательства, и проводят необходимую коррекцию базиса протеза. С помощью силикона низкой вязкости нужно убедиться в отсутствии контакта пластмассы протеза с мягкими тканями в области операции. В связи с выраженным нарастанием отека в послеоперационном периоде коррекцию провизорного протеза проводят с некоторым запасом. Тщательное полирование придесневой поверхности протеза способствует поддержанию ее чистоты в труднодоступных участках.
В ходе контрольного осмотра через 4 недели после регенеративного вмешательства проводят повторную коррекцию провизорного протеза для улучшения функциональных и эстетических параметров после спадения отека. Провизорный протез снимают и подготавливают к перебазировке.
На придесневую поверхность наносят адгезив для полиэфирного оттискного материала и устанавливают в правильном окклюзионном соотношении (без цемента). Свободное пространство между слизистой и протезом заполняют полиэфирным оттискным материалом. Коррекция базиса провизорного протеза в зуботехнической лаборатории требует около 2 часов. Этот промежуточный этап позволяет устранить функциональные, эстетические и прежде всего фонетические нарушения, что значительно повышает комфорт пациента.
При несостоятельности одного стратегического опорного элемента на этой стадии лечения в провизорный протез могут быть включены остео-интегрированные окончательные имплантаты.
Также существует возможность немедленной нагрузки следующего импланта i а. Для этого нужно сошлифовать зубной протез на соответствующем участке, установить укороченный абатмент и фиксировать последний с помощью пластмассы и индивидуального пластмассового колпачка к имеющемуся протезу непосредственно в полости рта.
Окончательную обработку протеза проводят в зуботехнической лаборатории.
Описанные манипуляции можно выполнять на любом хирургическом этапе (рис. 8-14г).
Представленный протокол позволяет обеспечить пациента функциональным и эстетичным провизорным протезом в ходе всего периода лечения.
Точный перенос пространственного положения имплантатов из полости рта на модель совершенно необходим для изготовления и установки окончательного протеза без создания внутреннего напряжения. Это условие является обязательным для обеспечения благоприятного долгосрочного результата имплантологического лечения.’-Большое значение также имеют глубокие знания и хорошие мануальные навыки ортопеда. Создание качественного протеза невозможно без получения точного оттиска и правильного определения пространственного соотношения челюстей, особенно при комбинировании опорных зубов с большим числом имплантатов.
Для переноса на модель клинических параметров в сложных ситуациях оттиски получают методом открытой ложки с шинированными или нешини-рованными имплантатами. Кроме того, в некоторых случаях рекомендуется получение так называемого репозиционирующего оттиска.
По данным литературы и клинического опыта, оптимальные результаты достигаются при комбинации разных методик получения оттиска. При соблюдении протокола, впервые описанного Раре и соавт. и применяемого в нашей клинике более 10 лет, даже в сложных клинических случаях для изготовления ортопедических конструкций безупречного качества достаточно всего четырех визитов пациентов (рис. 8-14s).
В зависимости от типа и объема восстановления окончательные протезы изготавливают в течение 6 недель. При обширной реконструкции с коррекцией провизорного протеза и манипуляциях на мягких тканях срок изготовления окончательных протезов может достигать 4 мес. Ниже поэтапно описан протокол протезирования с опорой на имплантаты.

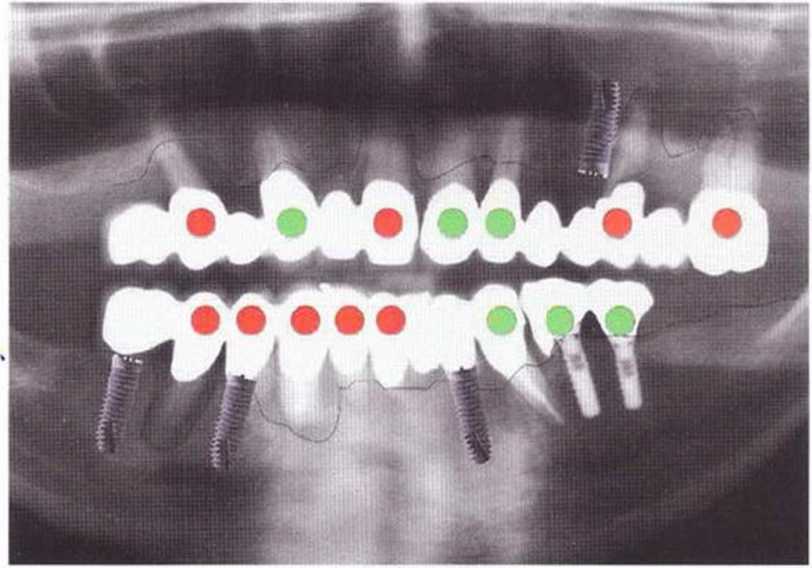
Рис. 8-14д. Результаты микробиологического исследования
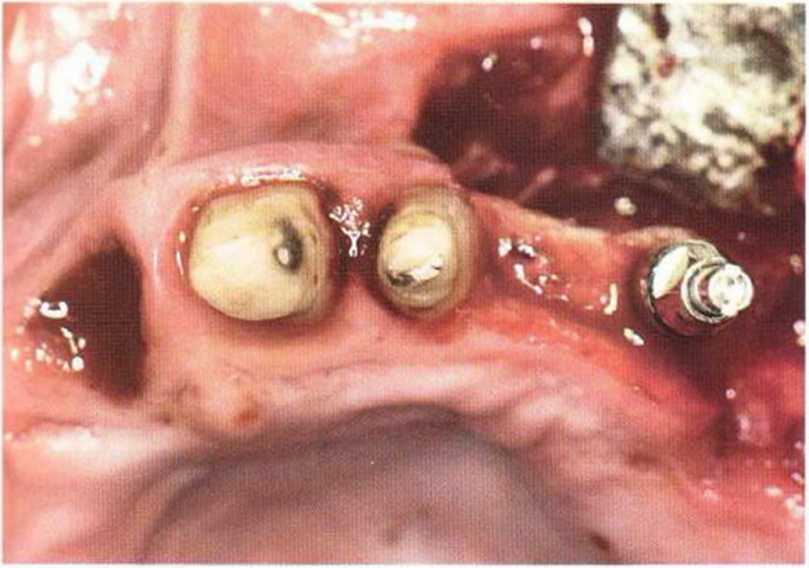
Рис. 8-14И. Оценка отдельных зубов и имплантатов, а также планирование установки временных имплантзтов для опоры несъемного протеза
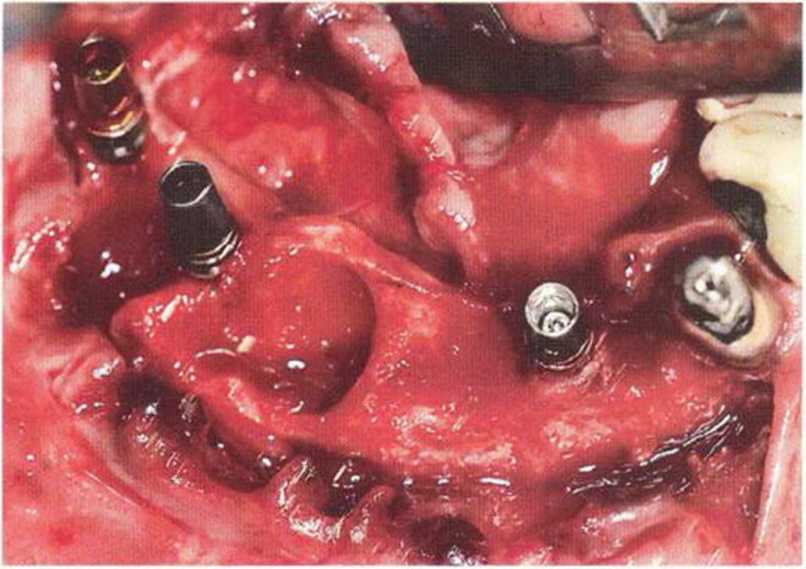
Рис. 8-14j. Одновременное вмешательство на нижней челюсти при начальной терапии. Определяются выраженные пародонталь* ные дефекты
Рис. 8-14i. Первое оперативное вмешательство на верхней челюсти одновременно со снятием отложений и сглаживанием корней, удалением нескольких зубов и установкой имплантатов для несъемного протеза в области зуба 24 (XiVE, диаметр 3 мм)
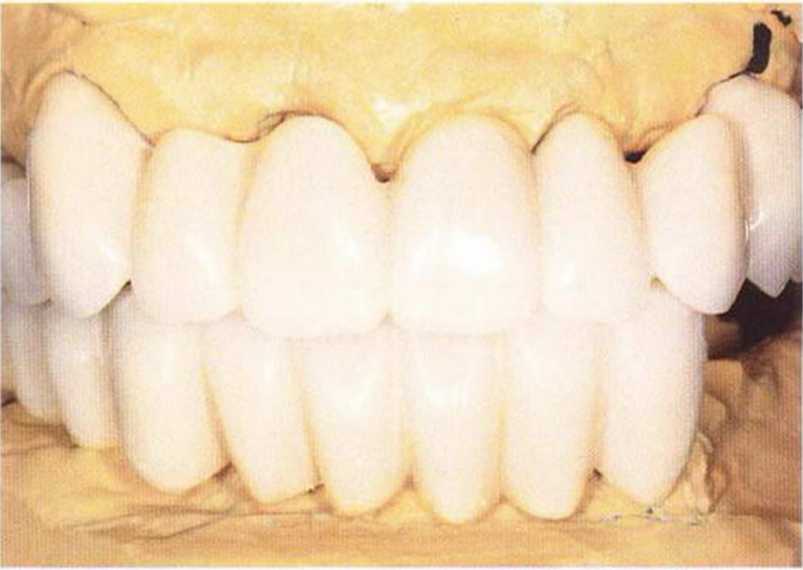
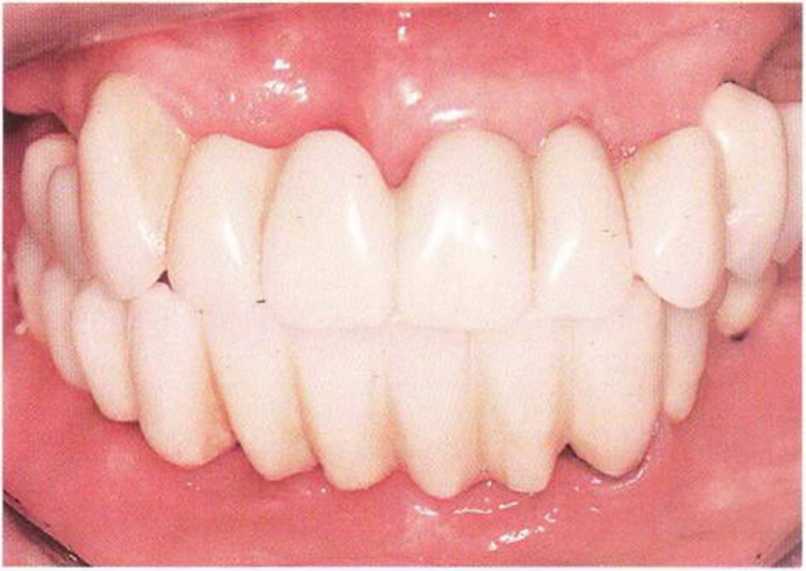
Рис. 8-141. Стабильное состояние через 4 недели после первичного лечения и установки несъемного провизорного протеза
Рис. 8-14к. Провизорный протез с каркасом из неблагородного металла и пластмассовой облицовкой
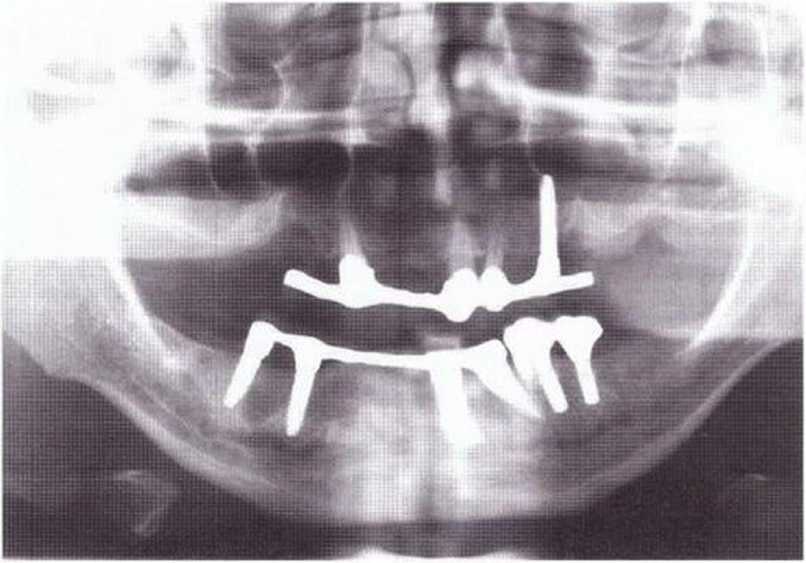
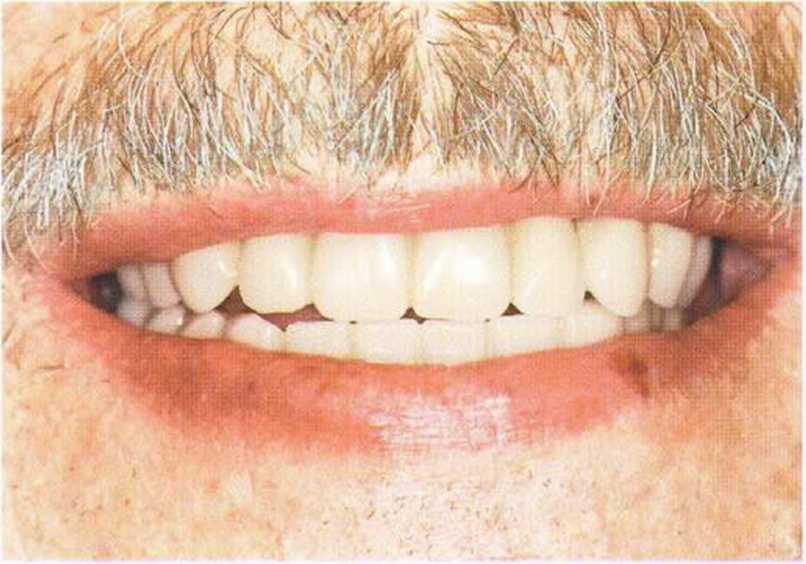
Рис. 8-14m. Контрольная рентгенограмма после установки провизорного протеза (контрастный каркас из сплава неблагородных металлов).
Рис. 8-14п. Пациент доволен эстетическим и функциональным результатом

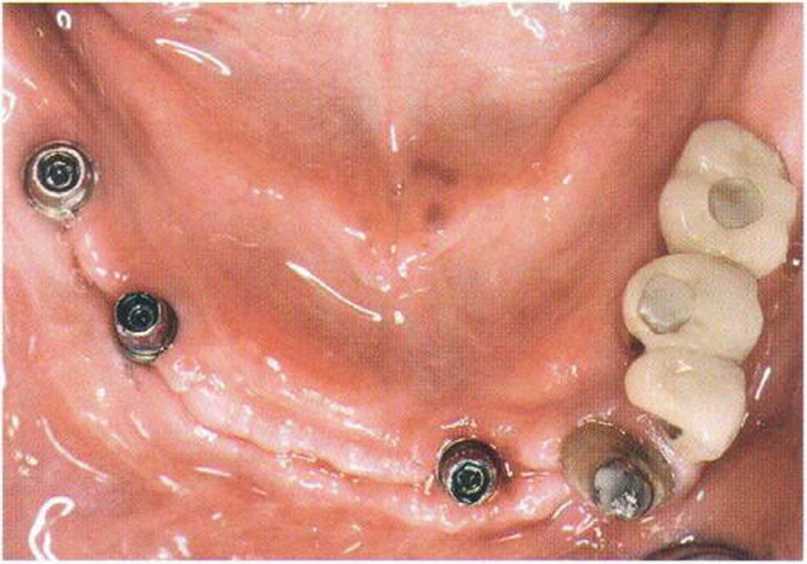
Рис. 8-14о. Через 8 недель после начальной терапии на верхней челюсти определяются оптимальные условия для последующих хирургических вмешательств.
Рис. 8-14р. Абатмент TempBase служит опорой несъемного провизорного протеза нижней челюсти


Рис. 8-14г. Контрольная рентгенограмма после трансплантации кости из подбородочной и ретромолярной области справа и слева, а также двухстороннего синус-лифтинга
8.9.1 Первое посещение:.
репозиционный оттиск, предварительное определение межчелюстного соотношения.
При относительно небольшом хирургическом объеме первый ортопедический этап начинается через 4 недели после раскрытия имплантатов.
Формирователи десны удаляют и во избежание путаницы сортируют по соотвествующим ячейкам в специальном пенале. Ассистентка заранее подготавливает необходимые короткие оттиск-ные трансферы и короткие удерживающие винты.
По возможности, следует соблюдать принцип переключения платформ, т.е. установку абатмента меньшего диаметра, чем ортопедическая платформа имплантата. Каждый формирователь десны последовательно заменяют оттискным трансфером, контролируя диаметр с помощью цветовой кодировки. На короткие оттискные трансферы устанавливают колпачки TransferCap (Dentsply Friadent) соответствующего цвета (рис. 8-14t).
Предварительную регистрацию межокклюзионного соотношения проводят материалом Futar D Fast (Kettenbach). При этом колпачки TransferCap блокируют в силиконе. После установки второго комплекта TransferCap получают оттиск полиэфирным оттискным материалом (Impregum, ЗМ) в стандартной ложке с ретенционным краем. При включении в ортопедическую конструкцию опорных зубов допускается обычный корригирующий оттиск зубов с двойной ретенционной нитью (Affinis, Coltene/Whaledent) (рис. 8-14u). Этапы работы с короткими оттискными трансферами и колпачками TransferCap повторяются. В области имплантатов в соответствии с траекторией введения силикон высокой вязкости при необходимости срезают. После получения оттиска трансферы снимают.
Мини-имплантаты, которые должны быть удалены до завершения протезирования, на данном этапе лечения не учитываются.
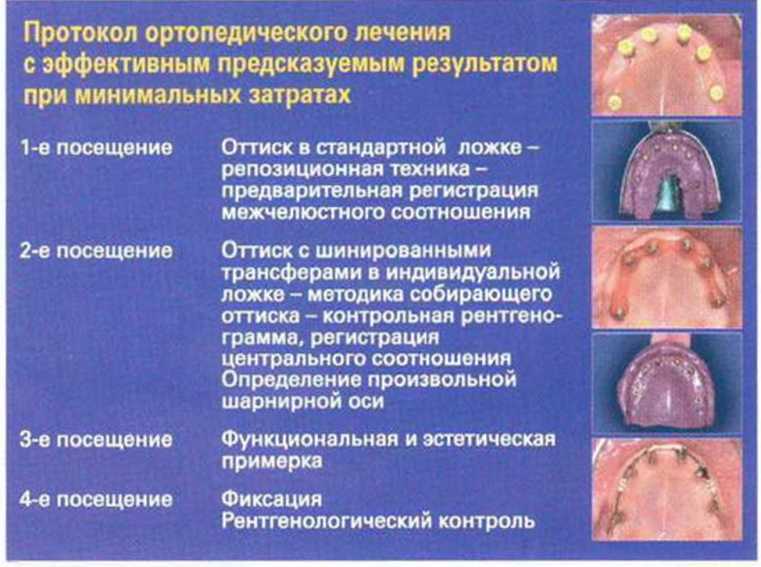
Рис. 8-14s. Систематизированная концепция изготовления эстетически и функционально полноценного зубного протеза за несколько посещений (Раре)
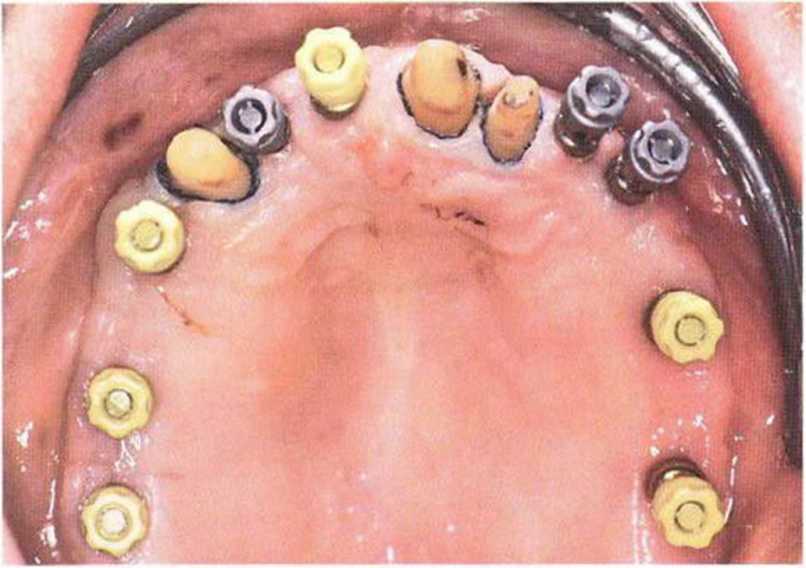
Рис. 8-14t. Через 4 недели после раскрытия имплантатов на верхней челюсти установлены короткие оттискные трансферы и колпачки TransferCap
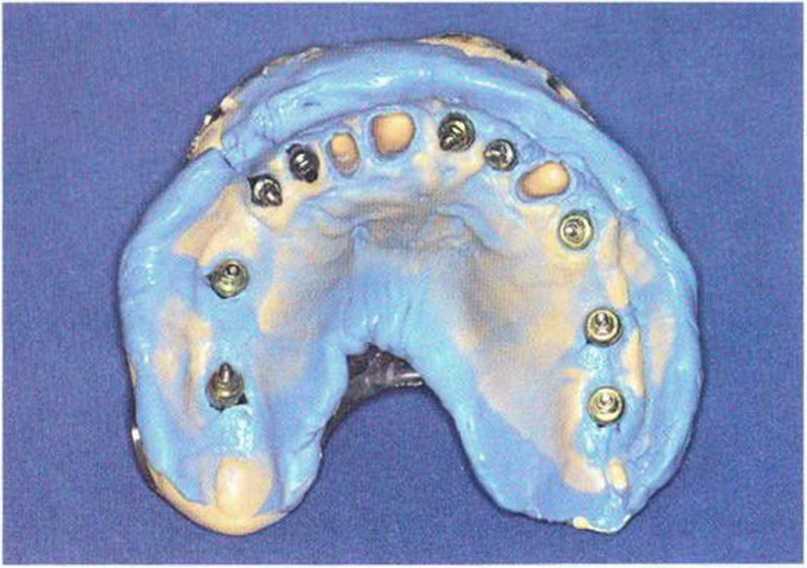
Рис. 8-14и. Оттиск зубов и имплантатов в стандартной ложке
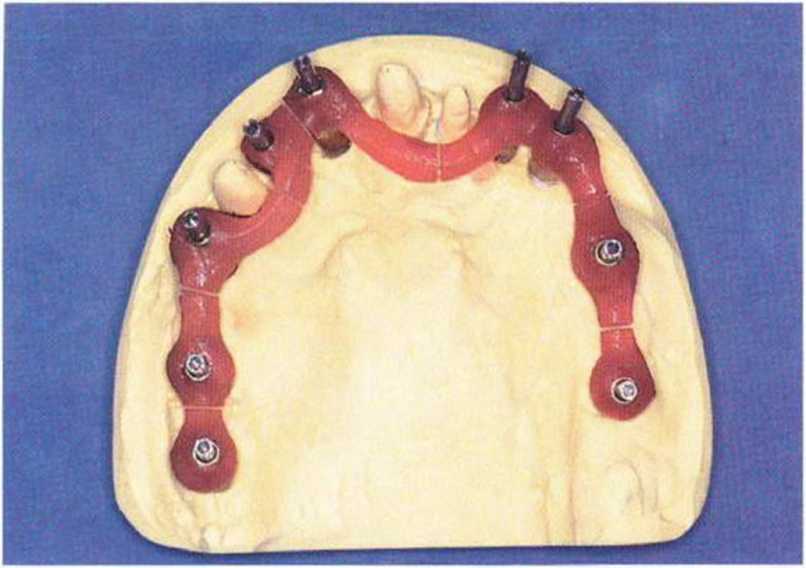
Рис. 8-14v. Оттискные трансферы на модели подготовлены для оттиска открытой ложкой.
Зуботехнический этап.
В соответствии с цветовой кодировкой оттискные трансферы устанавливают в аналоги имплантатов и отливают первую рабочую модель. С помощью предварительного межокклюзионного регистрационного оттиска модели устанавливают в арти-кулятор по среднеанатомическим параметрам. В зависимости от толщины десны короткие оттискные трансферы на модели заменяют длинными.
При получении оттиска открытой ложкой также применяют длинные удерживающие винты. Отдельные оттискные трансферы шинируют самопо-лимеризующейся пластмассой (Pattern Resin, GC), не включая имеющиеся зубы и однокомпонентные временные имплантаты. После полимеризации нужно убедиться в отсутствии препятствий при выведении оттиска вследствие непараллельности отдельных имплантатов. При значительной дивергенции нескольких имплантатов выведение оттиска невозможно из-за заклинивания оттискных трансферов в имплантатах. При этом на данном участке получают оттиск имплантата с помощью конического МР-абатмента с соответствующим оттиск-ным трансфером. В любом случае во избежание серьезных проблем необходимо обеспечить свободное выведение оттиска из полости рта. Тонким сепарационным диском оттискную конструкцию разделяют на отдельные сегменты, каждый из которых нумеруют. Сегменты покрывают пластинкой воска равномерной толщины, из светоотверждаемой пластмассы (Palatray XL, Heraeus-Kulzer) изготавливают индивидуальную открытую ложку. На соответствующих участках ложку перфорируют для выведения длинных удерживающих винтов, а также создают ретенционную борозду для лучшей фиксации оттискного материала. Перед использованием нужно проверить устойчивость ложки к скручиванию.
Для изготовления прикусного шаблона с опорой в трех точках на модели в артикуляторе на дистальных имплантатах с двух сторон и одном имплантате в переднем отделе фиксируют короткие или длинные оттискные трансферы с короткими удерживающими винтами. Прикусной шаблон изготавливают из светоотверждаемой пластмассы.
Для исключения напряжения при установке в полости рта патрицу оттискного трансфера (шестигранник) срезают для фиксации шаблона исключительно удерживающим винтом. Прикусной шаблон адаптируют в артикуляторе для последующего клинического определения соотношения челюстей.
Предварительно установленное по среднеанатомическим параметрам межчелюстное соотношение незначительно корректируется в полости рта.
Мышечно-суставная дисфункция ВИЧС может затруднять проведение этого этапа. В таком случае рекомендуется внутриротовая регистрация с помощью опорного штифта, что повышает точность исследования, особенно при сложной обширной реконструкции (рис. 8-14v-8-14x).
8.9.2 Второе посещение: шинированный оттиск, межальвеолярный регистрационный оттиск с винтовой фиксацией, перенос произвольной шарнирной оси.
Подготовленные зубным техником длинные оттискные трансферы в соответствии с нумерацией фиксируют на имплантатах длинными удерживающими винтами (рис. 8-14у и 8-14z) с нужным усилием. Точность припасовки оценивают рентгенологически (ОПГ; прицельные рентгенограммы) (рис. 8-15а).
Клинически нужно убедиться в отсутствии контакта между отдельными пластмассовыми элементами на сепарированных участках. После получения контрольных рентгенограмм эти тонкие зазоры заполняют самоотверждаемой пластмассой в полости рта. Затем проверяют припасовку индивидуальной оттискной ложки и получают полиэфирный или силиконовый оттиск (рис. 8-15Ь и 8-15с). Шинирование повышает точность переноса пространственного расположения оттискных трансферов.
С помощью индивидуальных прикусных шаблонов с винтовой фиксацией в трех точках регистрируют центральное соотношение и определяют положение шарнирной оси (рис. 8-15d—8-15f). Все регистрируемые параметры пространственного межчелюстного соотношения соответствуют таковым при обычном протезировании.
Зуботехнические этапы.
В зуботехнической лаборатории изготавливают точную рабочую модель с имитацией десны (рис. 8-15д и 8-15h). Рабочие модели устанавливают в артикуляторе. На твердом пластмассовом базисе, фиксированном винтами на двух имплантатах или опирающемся на зубы, проводят постановку зубов в воске (рис. 8-15i). Таким образом упрощается последующий контроль межчелюстного соотношения. Постановку проводят с учетом эстетических пожеланий пациента и в соответствии с ранее изготовленным провизорным протезом или диагностической восковой моделью.
Данный этап имеет очень большое значение при изготовлении окончательного протеза. Функциональные и эстетические параметры восковой постановки зубов проверяют клинически и при необходимости корректируют на шаблоне, зафиксированном с помощью винтов. Пациент и его близкие получают возможность оценить эстетический результат. Изменения, сделанные во время этого посещения, нужно согласовать с зубным техником. С учетом соотношения альвеолярных гребней, поддержки мягких тканей лица, положения имплантатов и искусственных зубов на воске стоматолог, пациент и зубной техник должны окончательно определить целесообразность изготовления несъемного протеза или необходимость его замены на съемный.


Рис. 8-14w. Прикусной шаблон с перфорациями для зубов фиксируется винтами на имплантатах.
Рис. 8-14х. Оттискные трансферы на прикусном шаблоне укорочены для более точной установки
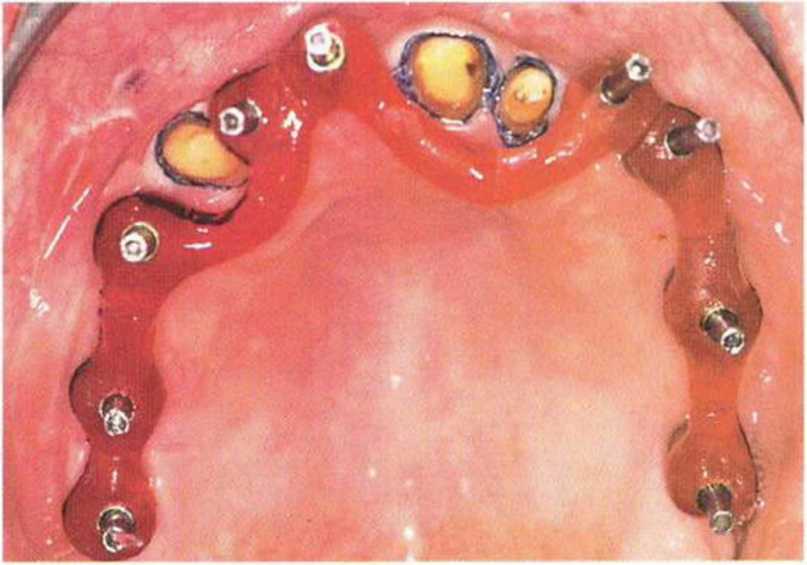
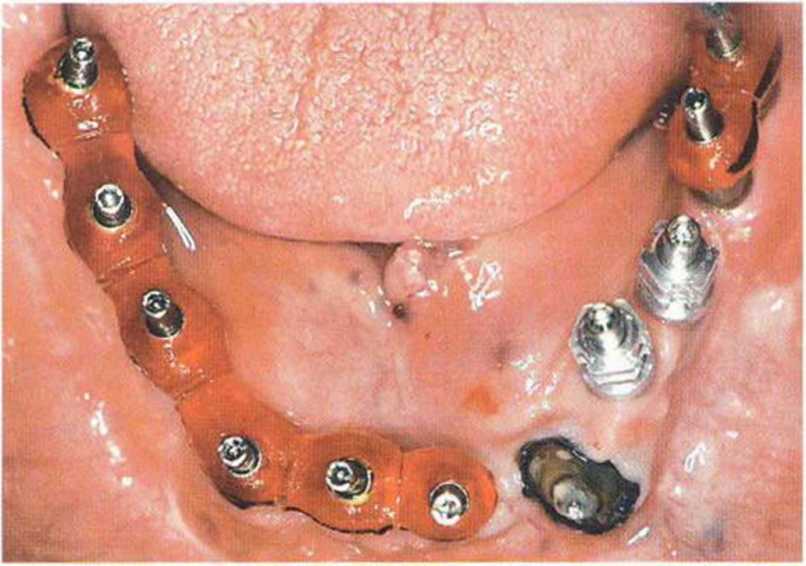
Рис. 8-14z. Аналогичная ситуация на нижней челюсти перед блокированием пластмассой Pattern Resin
Рис. 8-14у. Оттискные трансферы блокируются в полости рта для собирающего оттиска по методике двойной нити.
.
8.9.3 Третье посещение: функциональная примерка, эстетическая примерка, проверка межчелюстного соотношения


Рис. 8-15а. Контрольная рентгенограмма с оттискными трансферами.
Рис. 8-15Ь. Оттиск верхней челюсти в индивидуальной ложке. Шинирование обеспечивает стабильность оттискных трансферов
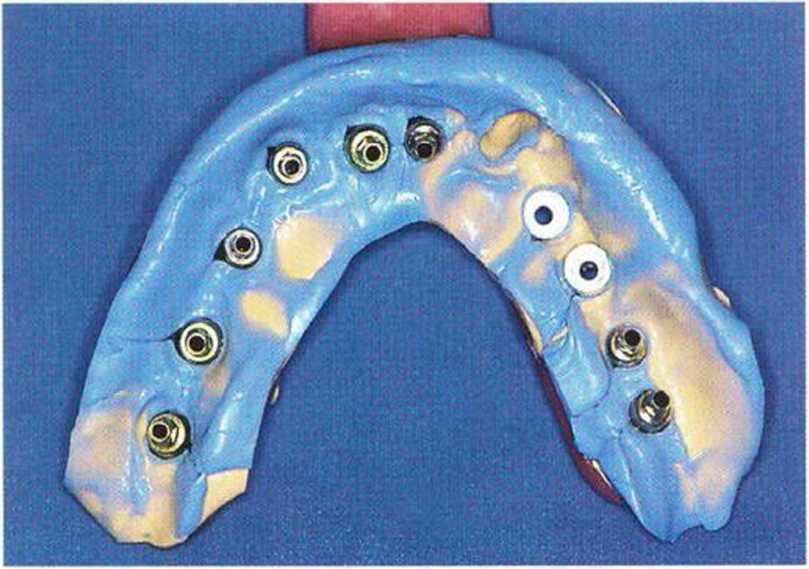
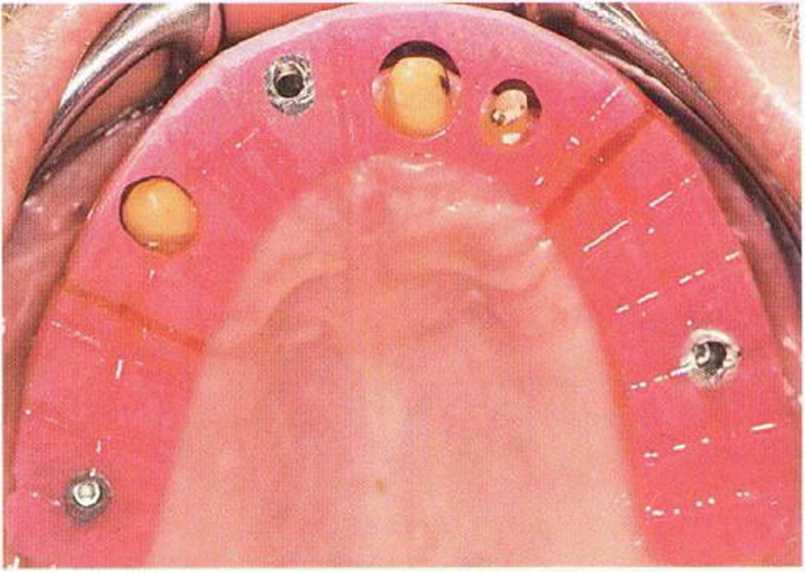
Рис. 8-15d. Шаблон с перфорациями для зубов зафиксирован на имплантатах на верхней челюсти с помощью винтов
Рис. 8-15с. Оттиск нижней челюсти

Рис. 8-15е. Ситуация на нижней челюсти перед регистрацией центрального соотношения.
Рис. 8-15f. Регистрация центрального сооношения материалом Futar D
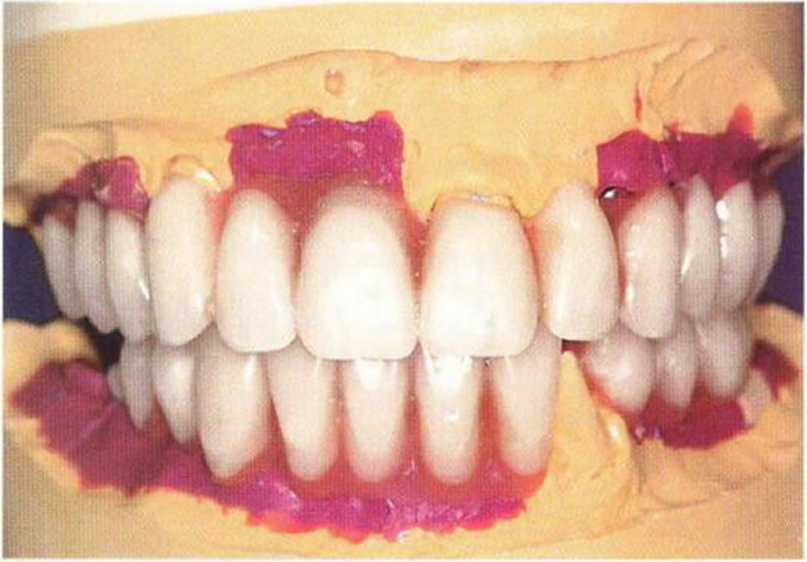
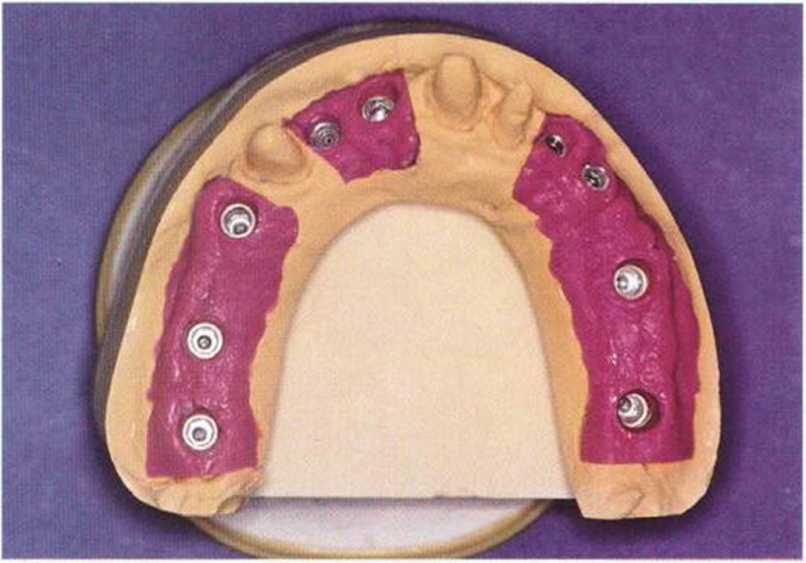

Рис. 8-15h. Рабочая модель нижней челюсти
Рис. 8-15g. Рабочая модель верхней челюсти с аналогами имплантатов
Рис. 8-15i. Постановка зубов в воске на жестком базисе с винтовой фиксацией перед эстетической примеркой
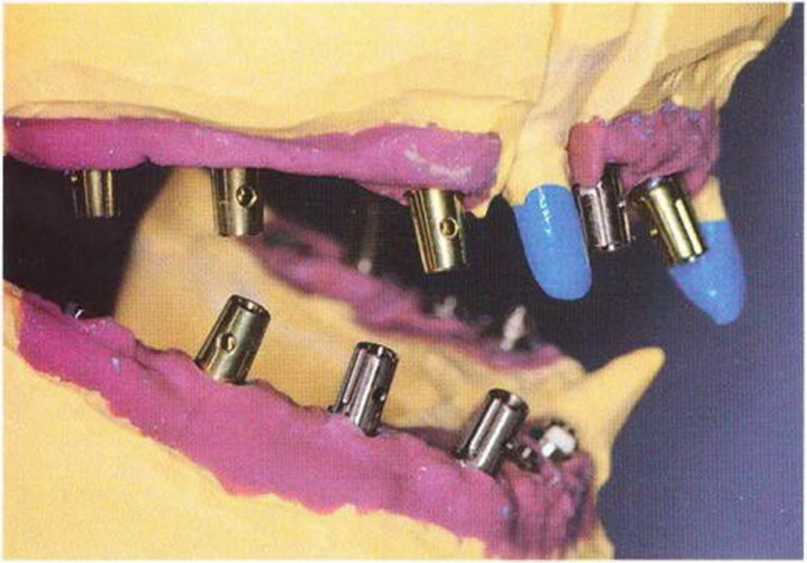
Рис. 8-15j. Подбор абатментов после эстетической примерки
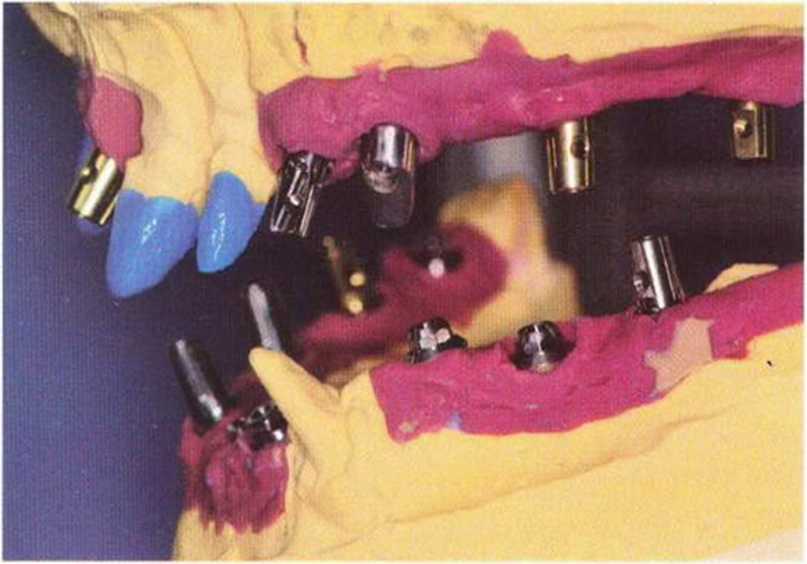

Рис. 8-151. Конструкция каркаса после эстетической примерки
Рис. 8-15к. Индивидуальные абатменты на рабочей модели.
Соответствующие критерии принятия решения рассматривались выше.
Зуботехнические этапы.
После последней клинической примерки приступают к изготовлению окончательного протеза. В зависимости от анатомических условий, числа имплантатов и пожеланий пациента ортопедическая конструкция может быть съемной с фиксацией на балки ъ замковыми креплениями или несъемной с фиксацией с помощью винтов либо цемента. Несъемные протезы могут быть металлопластмассовыми, металлокерамическими или цельнокерамическими. Зубной техник должен еще раз тщательно оценить функциональные и эстетические параметры планируемого протеза (рис. 8-15j -8-15m).
Окончательный протез фиксируют в четвертое посещение. Зубы и имплантаты, использованные в качестве временных опор и препятствующие его установке, нужно удалить. При фиксации балки проводят шеффилдский тест для проверки пассивной припасовки конструкции и исключения в ней напряжения. Легкий ход винта подтверждает точность припасовки конструкции. Дополнительную проверку прилегания проводят рентгенологически (ОПГ, прицельные рентгенограммы). Такой подход позволяет документировать точность припасовки элементов конструкции и проводить динамическое наблюдение за изменением уровня альвеолярной кости. Кроме того, нужно убедиться в оптимальной статической и динамической окклюзии по описанным выше критериям.
Пациента следует обучить методам эффективной самостоятельной гигиены полости рта и убедиться в наличии у него адекватных мануальных навыков.

Рис. 8-15т. Оптимальное моделирование каркасов для последующей облицовки
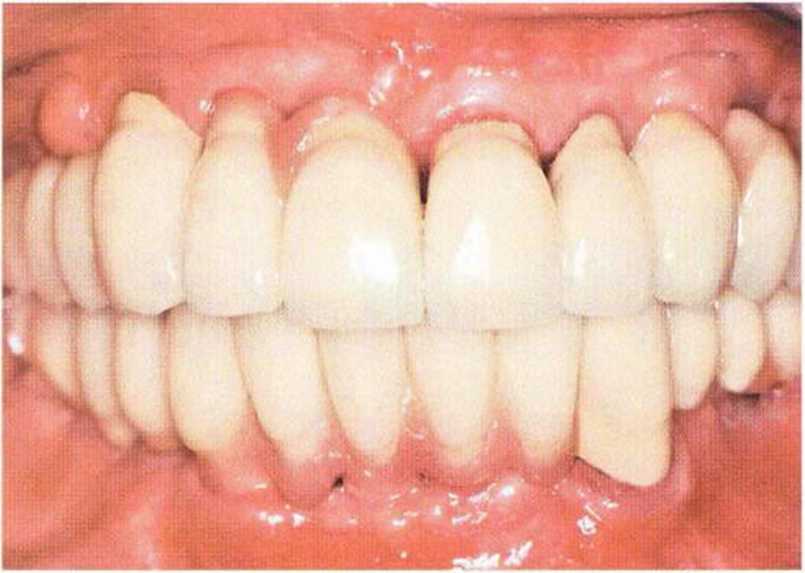
Рис. 8-15п. Результат через 4 года после установки окончательного протеза. Отмечается стабильное состояние кости и мягких тканей
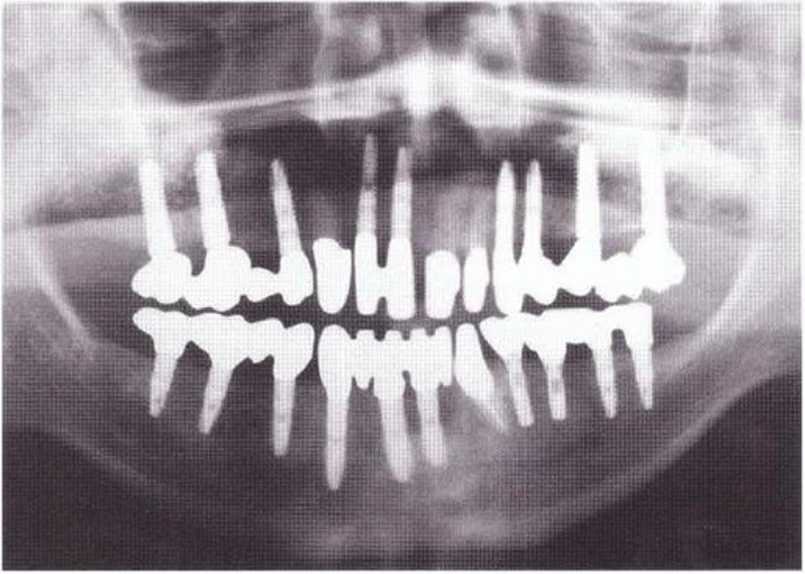
Рис. 8-15о. Контрольная рентгенограмма через 4 года после установки окончательного протеза. Все имплантаты, подвергнутые немедленной нагрузке, продолжают служить опорами окончательного протеза
Первую контрольную проверку рекомендуется проводить через 4 недели после фиксации протеза. В ходе этого визита можно выполнить незначительную коррекцию. Очень важно регулярно оценивать состояние окклюзии и уровень гигиены полости рта. При необходимости нужно усиливать мотивацию пациента и проводить дополнительный инструктаж.
Первую тщательную проверку зубного протеза выполняют не позднее чем через полгода после его фиксации.
При протезировании с опорой на имплантаты для своевременного выявления и лечения осложнений следует ежегодно делать контрольные рентгенограммы и проводить пародонтологическое обследование с удалением наддесневых отложений (рис. 8-15п и 8-15о). При необходимости протезы с винтовой фиксацией можно снять.
Представленная концепция позволяет пациенту пользоваться функционально и эстетически полноценным несъемным провизорным протезом в течение всего периода имплантологического лечения.
Таким образом, многие пациенты могут избежать ограничений профессиональной и социальной активности, которые ассоциируются с периодом ожидания фиксации окончательного протеза. Изготовление несъемных провизорных протезов возможно благодаря установке временных имплантатов.
Описанный подход облегчает получение оптимального функционального и эстетического результата протезирования с опорой на имплантаты.