1) жалобы больных в связи с разрушением зубных рядов. развитием зубочелюстных деформаций и недостатками имеющихся зубных протезов;.
2) детальную оценку стоматологического статуса больного;.
3) подлежащий восстановлению зубодесневой дефект верхней и нижней челюстей, а также возраст, пол и рост больного. Если рост мужчины превышает 174 см, а женщины — 162 см (средний рост европейца), то при реконструктивном протезировании следует делать эстетический акцент на верхний или нижний зубной ряд;.
4) финансовые возможности больного, особенно если показано введение 18—25 зубопротезных единиц, фиксированных на 3—4 имплантатах.
По нашему мнению, показаниями к применению несъемных протезов являются: высокие профессиональ1ъе требования к эстетике и фонетике, негативное отношение к съемным протезам, повышенный рвотный.
рефлекс, чувствительность к акрилатам и хронический стоматит.
Противопоказаниями к применению несъемных протезов следует считать большой зубодесневой дефект, бруксизм, патологическую стираемость зубов, гипертонус жевательных мышц, парафункции.
Различают два вида несъемных протезов — традиционные несъемные и протезы, в которых отдельные части прикрепляются винтиками к головкам имплантатов или штифтовым вкладкам. Для фиксации последних применяется и временный цемент типа «Виноксол».
Преимущество таких протезов заключается в том, что при развитии осложнений их, не разрушая, можно снять с челюсти и сделать необходимую поправку. По образному выражению G. Muratori, это «безопасные» (safety) протезы, которые показаны в тех случаях, когда имеется несколько опорных единиц в одгй конструкции и особенно когда протезы изготавливаются из сплавов благородных металлов. Принимая во винмание возраст большинства пациентов, мы всегда оде ем предпочтение протезированию несъемными протезами. Следует согласиться с мнением G. Muratori (1973),.
F. Brinkmann (1975), М. Perel (1977), I Fingfl.
(1986) о том, что несъемные привинчиваемые протезы являются наиболее безопасными. Однако использование таких конструкций требует депульпирования оставшихся опорных зубов, применения внутриротового параллелометра и прецизиозного литья.
Из 780 больных, принятых на протезирование в нашу лабораторию, для 671 (табл. 6) были изготовлены несъемные протезные конструкции. Мы применяли в основном металлоакрилатные мостовидные протезы из 3—4 единиц, фиксированных на цемент. Обычно и> плантация рекомендуется в возрасте моложе 55 лет когда большинство больных ведут активный образ жизни. Среди наших больных большинство составляли лица в возрасте 30—49 лет (табл. 7). Необходимо отметить, что с приобретением опыта и освоением новых типов имплантатов и конструкций протезов становится возможным оказание высококвалифицированной ортопедической помощи и более пожилым больным. По поводу имплантации женщины обращаются несколько чаще (57%), чем мужчины. Если женщины обращают внимание на плохой косметический результат, то мужчины - на пл> хое разжевывание пищи.
Поскольку на имплантацию направляют больных со значительными дефектами зубных рядов и зубочелюстными деформациями, требуется нестандартный, индивидуальный подход. Из табл. 8 видно, что в основном дефекты зубных рядов соответствовали I и II классу по Кеннеди. При концевых дефектах на нижней челюсти 52% случаев) мы, как правило, фиксировали протезы с применением имплантатов. Творческий подход позволяет оказать помощь даже при дефектах зубных рядов.
III и IV классов. Имплантация на верхней челюсти (26.9%) и протезирование всегда более рискованны ввиду анатомо-топографических особенностей ее строения. Сочетание имплантатов на одной из сторон или челюстей и протеза типа «Бруклин» следует считать оптимальным вариантом восстановления зубных рядов.
Из числа больных, которым проводилось лечение, У 21,1 % были протезы после установки имплантатов на обеих челюстях. В таких случаях необходимо избегать силового превалирования одного из зубных рядов или сторон челюсти, поскольку это влечет за собой поломку протезов, а нередко и удаление имплантата. Анализируя результаты протезирования, представленные в табл. 6, нужно обратить внимание на следующиз моменты. Большинству больных были сделаны металлоакрилатные протезы из нержавеющей стали. Это было обусловлено большим количеством зубопротезных единиц для одного больного, стоимостью лечения, высокими требованиями к прочности конструкции и доступнзлью этого вида протезирования для широких слоев населения. Оптимальным при концевых дефектах оказались мостовидные протезы, включающие 3—4 единицы. Больные с протезами большой протяженности (5 — 6 зубопротезных единиц) составляли 24 % обратившихся за помощью. Это в первую очередь указывает на несвоевременное посещение врача. По нашим наблюдениям, указаньЕ протезы чаще предназначались для верхней челюсти. На нижней челюсти протяженность протезов в основном составляла 3—4 зуба.
Изготовление металлокерамических протезов на имплантатах имеет определенные особенности. Прежде всего после припасовки стального колпачка к головке имплантата на металлическом аналоге головки имплантата отмечают символическую шейку, до которой зубной техник моделирует коронку. При снятии оттиска на шейку имплантата всегда надевают два коффердама.
Челюсть | Коронки | Мосты. металлоакрилатные (п = 535) | ||||
пласт-. массо¬. вые | ФарФо¬. ровые | |||||
3 единицы | 4 единицы | 5 единиц | 6 единиц | |||
Верхняя | 68 | 22 | 169 | 292 | 135 | 82 |
Нижняя | 15 | 270 | 434 | 60 | 91 | |
Всего... | 83 | 22 | 439 | 726 | 195 | 173 |
Нижний коффердам предохраняет пришеечную часть имплантата от попадания оттисков жидкотекучей массы. Как правило, в таких случаях мы устанавливали временные протезы на 2—3 мес для полного заживания операционной раны.
После имплантации протезирование металлокерамическими протезами выполнено у 28 больных, которым было сделано 63 несъемных протеза. Протезы изготавливали с учетом высоких эстетических запросов большей части больных (чаще на верхние челюсти). В большин-
Распределение протезированных больных по возрасту и полу за период с 1981 по 1989 г.
Таблица7
Год | всего | Число больных возраст , годы | пол | ||||||
20-29 | 30-39 | 40-49 | 50-59 | 60-69 | 69-72 | м | ж | ||
1981 | 4 | 1 | 3 | 2 | 2 | ||||
1982 | 12 | 1 | 4 | 7 | — | — | — | 5 | 7 |
1983 | 46 | 3 | 19 | 16 | 7 | 1 | — | 21 | 25 |
1984 | 80 | 5 | 13 | 37 | 23 | 2 | — | 42 | 38 |
1985 | 126 | 11 | 28 | 51 | 29 | 5 | 2 | 45 | 81 |
1986 | 137 | 6 | 30 | 67 | 26 | 5 | 3 | 65 | 72 |
1987 | 136 | 5 | 32 | 72 | 20 | 7 | — | 56 | 80 |
1988 | 109 | — | 20 | 48 | 27 | 13 | 1 | 49 | 60 |
1989 | 130 | 3 | 36 | 50 | 35 | 6 | — | 51 | 79 |
Итого... | 780 | 34 | 183 | 351 | 167 | 39 | 6 | 336 | 444 |
Процент | 142 | 4,4 | 23,4 | 45,0 | 21,0 | 5,0 | 0.8 | 43.0 | 57,0 |
Таблица6
металлокерамические. (п=28) | с покрытием нитридом титана (п = 79) | золотые. (п=29) | ||||||
3 единицы | 4 единицы | 5 единиц | 3 единицы | 4 единицы | 6 единиц | 3 единицы | 4 единицы | 6 единиц |
9 | 22 | 7 | 12 | 29 | 72 | 9 | 19 | 5 |
11 | 14 | — | 28 | 24 | 60 | 20 | 30 | 3 |
20 | 36 | 7 | 40 | 53 | 132 | 29 | 49 | 8 |
стве случаев мосты обычной конструкции состояли из 4 единиц. Их применяли при достаточных резервных возможностях опорных зубов и успешном приживлении имплантатов.
после имплантации за период с 1981 по 1989 г.
Металлокерамические протезы жестко передают жевательные нагрузки на опорную костную ткань, что нежелательно в прогностическом отношении. Чтобы исключить завышение прикуса на металлокерамических протезах при естественной стираемости зубов и протезов, все контактные точки после цементации делали шеро-.
Таблица 8.
Распределение того же контингента больных по характеру Дефектов зубных рядов.
Число больных
Год | класс деф ектов зубных рядов но Кеннеди | имплантация | |||||
I | II | III | IV | на верхней челюсти | на нижней челюсти | на обеих челюстях | |
1981 | 3 | 1 | 4 | ||||
1982 | 6 | 2 | 4 | — | 4 | 8 | — |
1983 | 25 | 21 | 3 | 2 | 10 | 31 | 5 |
1984 | 51 | 36 | 4 | 6 | 22 | 41 | 17 |
1985 | 79 | 69 | 3 | 7 | 42 . | 61 | 23 |
1986 | 93 | 67 | 6 | 7 | 29 | 72 | 36 |
1987 | 83 | 80 | 10 | 5 | 33 | 81 | 32 |
1988 | 33 | 69 | 5 | 2 | 29 | 40 | 20 |
1989 | 82 | 62 | 4 | 3 | 36 | 59 | 28 |
Итог о... | 455 | 398 | 39 | 32 | 205 | 397 | 161 |
Челюсть | Число больных | |
односторонний дефект | двусторонний дефект | |
Верхняя | 32 | 22 |
Н ижняя | 16 | 14 |
Всего... | 48 | 36 |
ховатыми. При таком подходе осложнений не наблюдалось.
Протезы с покрытием из нитрида титана мы применили у 79 больных с низкими коронками естественных зубов и большими дефектами, а также в тех случаях, когда изготовление комбинированных коронок было затруднено. В 59 % случаев протезы состояли из 6 единиц. Во многих случаях драгоценные металлы не использовали из-за их большой стоимости. Наблюдение за такими больными показало недостаточную прочность и изменение цвета протеза, особенно на окклюзионной поверхности.
Драгоценные металлы применялись при лечении больных; всего изготовлено 86 мостовидных протезов.
В конструктивном отношении эти протезы не отличались от рекомендуемых, которые применяли после имплантации. Протезирование золотыми протезами мы рекомендовали тем больным, у которых имелись качественные протезы из золота, отмечались повышение кислотности желудочного сока, наруш ение функции печени или явления гальванизма после протезирования паяными протезами.
Обсуждая результаты протезирования на имплантах, следует обратить внимание на значение конструкции типа «Бруклин» для рационального протезирования. Мост типа «Бруклин» мы внедрили в клиническую практику около 3 лет назад. Достигнутый опыт позволяет рекомендовать данную. конструкцию к широкому применению как доступную в изготовлении и безопасную при протезировании. Сочетанием конструкции «Бруклин» с имплантацией достигалось восстановление зубных рядов. Наблюдались быстрая адаптация больных к этим протезам и их эффективность при восстановлении жевательной функции. В табл. 9 представлены результы
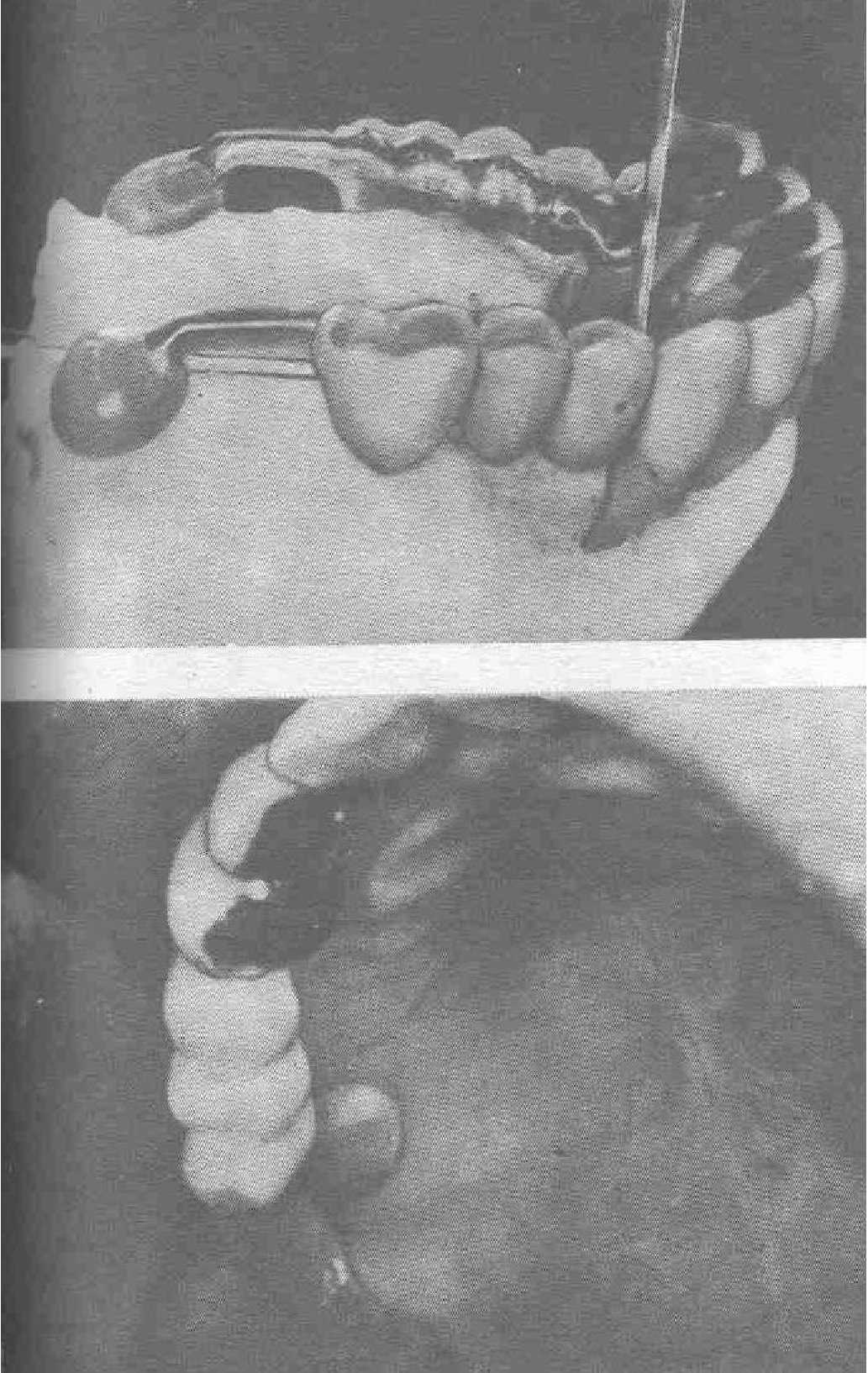
Рис.49. Применение бруклинского моста.
а-передние коронки металлокерамические, фасетки пластмассовые; виден каКм для съемной оси; б - бруклинский мост, установленный на верхней челюсти;
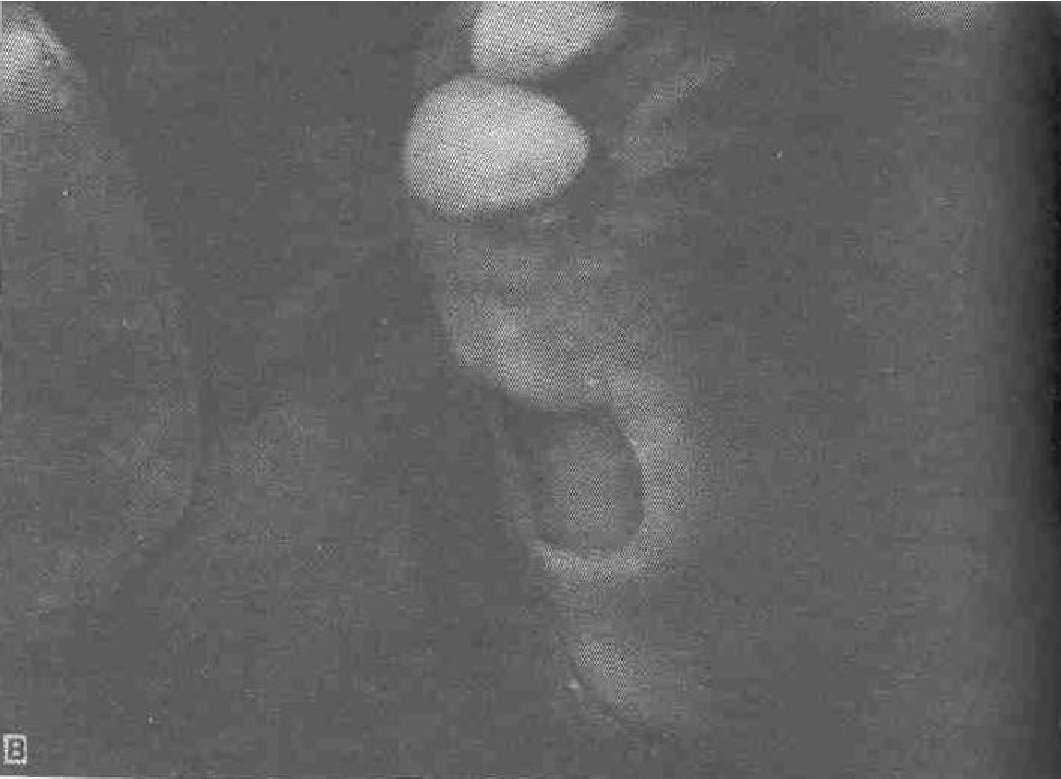
Рис. 49. Применение бруклинского моста.
в, г—слизистая оболочка альвеолярного отростка под седлом и с вестибулярной стороны через 1.5 года;
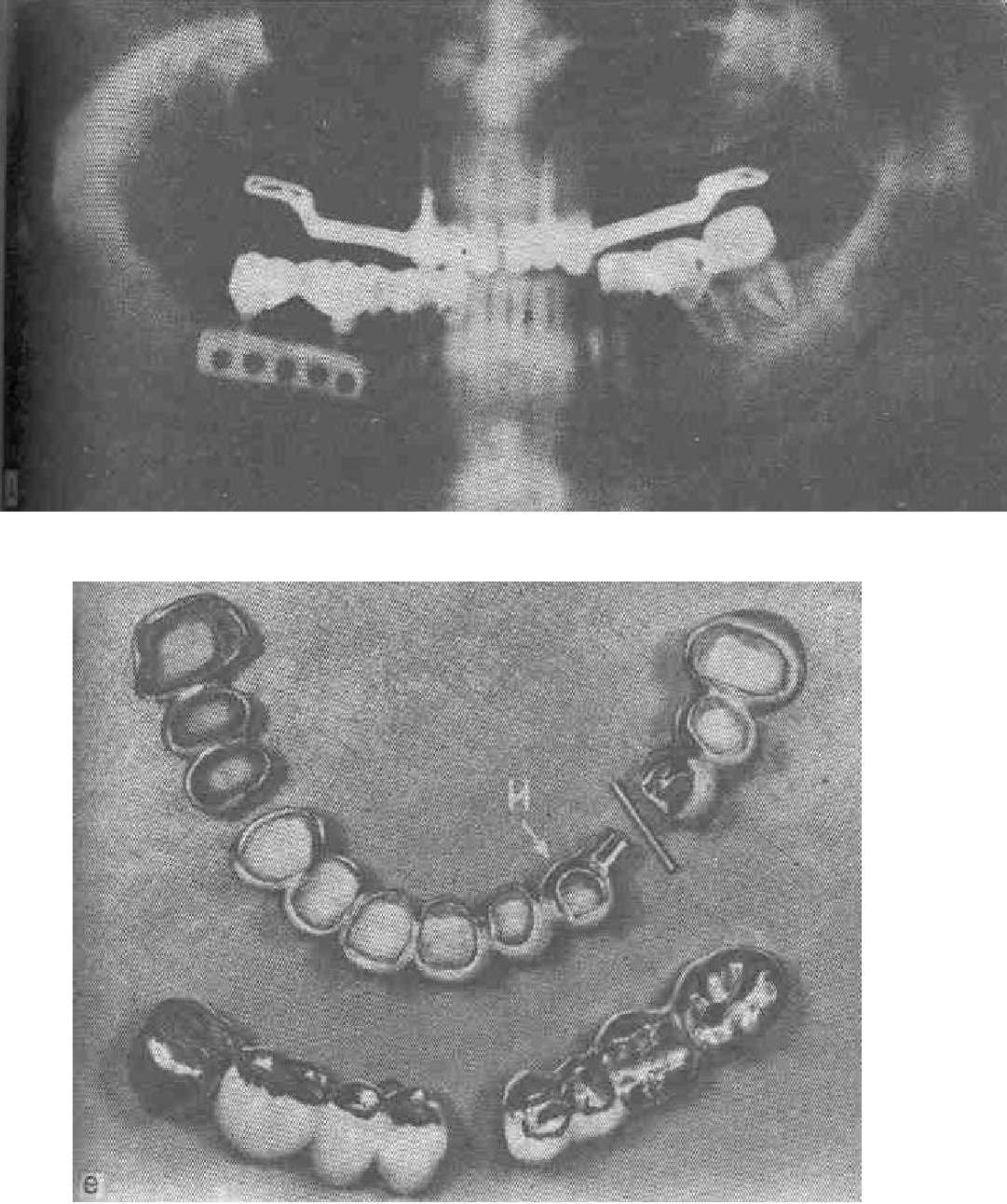
Рис.49. Применение бруклинского моста.
д- эндоссальная имплантация и протезирование верхнего зубного ряда двумя конструкциями «Бруклин» (ортопантомограмма); е — сочленение в мостовидном протезе позволяет применить в дальнейшем бруклинский мост, дистальная поверхность которого изготовлена одновременно.
примененния бруклинского моста у 84 больных. Данную конструкцию с успехом использовали как на верхней, так и на нижней челюсти, но на верхней челюсти чаще ввиду ее анатомо-топографических особенностей. На ри. 49,в показано состояние десны после 1,5 года функционирования протеза; воспаления нет, но виден четкий отпечаток седла. Такое состояние наблюдается у больных, которые до этого не пользовались съемными протезами.
Интересный вариант применения бруклинского моста.
представлен на рис. 49,е. В данном случае 25 и 26 зубы имели малые резервные возможности, в связи с работой больного удаление их в данный момент невозможно. После введения в области 23 зуба титанового винтового имплантата изготовлен составной мостовидный протез со съемной осью. Одновременно по разработанной технологии сделана часть бруклинского моста, которая при необходимости будет установлена сразу после удаления 25 и 26 зубов. Седло будет опираться на десну в области 28 зуба. Таким образом, больной ни одного дня не будет лишен зубных протезов.
Сочетание имплантации и бруклинского моста хорошо видно на рис. 49,д. При внедрении данной конструкции наблюдались следующие осложнения. В 2 случаях на верхней челюсти возник отрыв сочленения со стенкой коронки, в 4 — самопроизвольное расцементирование конструкции, в 3 — пролежни, воспаление слизистой оболочки под седлом из-за грубой механической травмы. Данная конструкция требует аккуратного технического исполнения. Бруклинский мост позволяет рационально протезировать в сложных клинических ситуациях, когда другие конструкции по местным и общим причинам неприемлемы, а имплантация на данном участке противопоказана.
Поскольку в имплантации применение различных конструкций и материалов стандартизовано, хорошие результаты можно объяснить исключительно свойствами материала, конструкции или организма больного. Отсутствие специальных диагностических тестов при подборе больных для протезирования с использованием имплантатов затрудняет оценку клинических результатов Наш опыт показал, что разделение результатов на хорошие, удовлетворительные и плохие в значительной мере зависит от предъявляемых требований и весьма субъективно. Без конкретных показателей и точных измерений нельзя объективно оценить достигнутый результат.
В 1983 г. мы наблюдали 46 больных (табл.10) с целью оценки их адаптации к протезам, уровня гигиены полости рта, подвижности протезов и электропотенциала в разные сроки. Качественные показатели предложенной нами методики имплантации мы решили установить после того, как окончательно была разработана технология изготовления имплантатов и протезов и уточнены основные моменты операции имплан-.
тации. Через 4 года хороший индекс гигиены отмечен у 68%удовлетворительный — у 27,5% больных. При удовлетворительной гигиене полости рта и зубов имплантация противопоказана, так как нельзя расчитывать, что после имплантации гигиена полости рта будет на должном уровне.
Наблюдения позволили сделать вывод, совпадающий с заключением Ю. А. Федорова (1984), о том, что искусственные зубы чистят хуже, чем естественные. В связи с этим качество полировки металлических и пластмассовых частей протезов должно быть очень высоким. В этих случаях самоочищение и чистка будут происходить более эффективно. Однако после имплантации больные должны аккуратно и регулярно чистить зубы, потому что для них соблюдение гигиены еще более важно, чем для всех остальных больных.
У 55% больных 4 года подвижность протезов была в пределах физиологической, у 35 % — выше физиологической, а у 10 % составляла 0,3—0,4 мм в вестибулооральном направлении. Из контрольной группы.
Х больным протезы были переделаны с целью включения большего количества опорных зубов и уменьшения нагрузки на имплантаты. Еще у 2 больных были удалены ЭИ и изготовлены съемные протезы. Повышенная подвижность имплантатов у 14 больных контрольной группы показывает, что опорные возможности имплантов и зубов, входящих в конструкцию протеза, не были должным образом оценены. Недостаточно были учтены жевательная площадь протеза, тип жевания, количество опорных зубов, конструкция имплантата, особенности национальной кухни и привычки питания (вегетарианство, сыроедение).
При анализе причин подвижности протезов в области жевательных зубов выявлено, что соотношение жевательной и опорной площадей 1:6 не соблюдалось. Такое соотношение установлено у естественных первых моляров. Моделируемая зубным техником жевательная поверхность протеза должна соответствовать этому требованию, иначе возможны перегрузка и подвижность протеза уже через полгода или год после его наложения. В качестве неотложных мер можно применить скобу для подключения дополнительных опорных зубов к мостовидному протезу или объединения его с рядом стоящими протезами. Если скоба применена технически грамотно, стабильность протезов повышается.
Число больных
Период. наблюде¬. нии | ПОДВИЖНСТЬ | ПРОТЕЗА, | ||||||||
баллы | мкм | |||||||||
все. го | ||||||||||
1-1.5 | 6. 1. м. о | 2.1-2.5 | со. из. 2 | 3.4¬. 5.0 | 150 | 150 — 300 | 3 0 0 450 | 450 | ||
После укрепления на цемент | 28 | 17 | 1 | |||||||
Через 1 мес | 46 | 20 | 2 | 2 | 38 | 8 | ||||
Через 6 мес | 43 | 29 | 12 | 2 | 32 | 11 | ||||
Через 1 год | 46 | 30 | 13 | 3 | 28 | 15 | 3 | |||
Через 2 года | 42 | 31 | 9 | 2 | 26 | 10 | 4 | 2 | ||
Через 4 года | 40 | 26. (65%) | 11. (27,5%) | 2. (5%) | 1. (2,5%) | 22. (55%) | 14. (35%) | 4 (10%) | ||
При введении пластиночного ЭИ надо подумать о парасагиттальной стабилизации и проверить, отсутствует ли перегрузка при боковых движениях нижней челюсти. По нашим наблюдениям, парасагиттальная стабилизация скобой или с помощью аттачменов была достигнута в 23 случаях при наличии глубокого прикуса. Ортопедическое лечение проводилось одновременно на верхней и нижней челюстях с поднятием прикуса. Благодаря этому, отпадала необходимость в изготовлении подковообразных мостовидных протезов. При осложнениях представлялось возможным снять лишь часть протезов. Отмечено, что при протезировании больных на противостоящих имплантатах необходимо на одной из челюстей моделировать протезы с пластмассовой жевательной поверхностью, которая служит амортизатором. В противном случае из-за перегрузки могут возникнуть осложнения, а при умеренном течении процесса — перемещение имплантата. В 3 случаях мы наблюдали перемещение имплантата с протезом, что потребовало переделки протезов. Таким образом, только создавая согласованную АПИК-систему (АПИК), можно рассчитывать на ее долгое функционирование.
Чтобы избежать грубых ошибок, надо принять за.
Таблица 10
6 | 37 | 3 | 2 | 33 | 8 | 3 | — | 10 | 32 | 4 | |
10 | 16 | 21 | 24 | 1 | 2 | 11 | 30 | 3 | |||
28 | 15 | — | 38 | 5 | 3 | 19 | 28 | 3 | |||
40 | 6 | 43 | 3 | — | 3 | 11 | 29 | 3 | |||
39 | 3 | — | 40 | 2 | 2 | 9 | 28 | 3 | |||
38. 195% | 2. (5%) | 37. (92.5%) | 2. (5%) | 1. 12.5%) | 2. (5%) | 10. (25%) | 26. (65%) | 2. (5%) | |||
правило определять выносливость пародонта зубов к вертикальной нагрузке и жевательным усилиям на участках имплантации. С этой целью мы применяем гнатодинамометр «Визир», который прост в обращении, а измерение занимает мало времени. Полученные данные позволяют сделать необходимые расчеты и исключить иловую диссоциацию между группами зубов или зубными рядами. Как известно, вторичная частичная адентия сопровождается силовым превалированием и приемкой жевания на фиксированном участке зубных рядов. Вследствие этого возникает вариабельность восприятия пардонтом жевательного давления. Гнатодинамометрическиеизмерения дают возможность предусмотреть перегрузку опорной костной ткани и подобрать оптимально конструкцию имплантата.
гаге имплантации
В таких случаях, несмотря на возможность применения эндооссальной конструкции, мы использовали СИ как более устойчивый и позволяющий регулировать опорную площадь. Проба по Рубинову показала, что время жевания и остаток ореха на сите зависели от периода адаптации к протезу. Так, «перелом» в освоении несъемных протезов наблюдался через 6 мес,.
когда время жевания у 28 из 43 больных достигло 14 с, т. е. нормы, и характеризовался отсутствием остатка ореха на сите. Оценивая остаток ореха, мы наблюдали улучшение к 6-му месяцу в 38 из 43 случаев. Те больные, которым производилось поднятие прикуса, еще больше адаптировались к новой ситуации. Из бесед с больными выяснилось, что они боятся сломать имплантат. Другие не верят в эффективность протезов. Такие больные стараются жевать на другой стороне или употреблять мягкую пищу. При введении трех и более имплантатов полный комфорт наступает через 7—8 мес после протезирования, когда больные начинают жевать на обеих сторонах. У 5 из 46 больных болезненность при жевании отмечалась после 6 мес. Боли исчезли без специального лечения, и мы объяснили это происходящим вокруг имплантата репаративными процессами.
Согласно приказу Минздрава Литовской ССР № 339 от 6 июля 1986 г., в лаборатории полагалось применять несъемные протезы с последующим покрытием нитридом титана. После имплантации 79 больным было сделано 225 несъемных мостовидных протезов. В основном они применялись при большом объеме протезирования, когда трудно было использовать комбинированные коронки на опорные зубы. Протезы из 6 единиц составляли около 59 % конструкций.
Мы установили, что уже через 1 год на жевательных поверхностях протезов стирается покрытие. При полировке протезов после полимеризации пластмассы част в отдельных местах также сходит покрытие. Если полировка делается в кабинете, то нельзя применять полировочную пасту «Полипаст», потому что при этом легко снимается покрытие. У всех протезов, облицованных пластмассой «Синма-74», на стыке с металлом отмечается почернение пластмассы. От полимеризации и качества работы зубного техника это не зависит и, по-видимому, связано с применением покрытия. В металлоакрилатных протезах без покрытия этого явления не наблюдается. Чтобы не вызвать «гальваноза», каждому больному все протезы делали с покрытием.
Измерение электропотенциала протезов у больных контрольной группы или первичных больных, которые имели протезы с покрытием нитридом титана и жаловались на явления, типичные для гальваноза, показало смещение потенциала в отрицательную сторону. Так, протезы, покрытые нитридом титана, изготовленные беспаечным способом, имеют средний потенциал — 396 мВ, а паяные протезы — 295 мВ. Покрытые нитридом титана по принятой технологии придает протезам более отрицательный потенциал (порядка —100 мВ), что нежелательно в клинической практике. Изменение потенциала стальных коронок с покрытием имеет большей разброс и в среднем составляет —67 мВ.
По нашему мнению, такое изменение электропотенциала объясняется тем, что во время напыления, когда протез в вакууме нагревается, выявляются все дефекты пайки и литья. Как известно, путем механической полировки можно загладить микродефекты на поверхности. Отсутствие сплошного покрытия вызывает увеличение отрицательного потенциала, что создает предпосылки для возникновения гальваноза. По нашим наблюдениям, процент брака увеличивается из-за того, что сдаваемые на покрытие протезы и получаемые после него проверяют только на глаз. Существенным недостатком надо считать нестабильность цвета покрытых протезов. Со временем они приобретают зеленоватый или красноватый оттенок, что не отвечает косметическим требованиям. С профессиональной точки зрения применение нитрида титана нужно признать шагом назад, поскольку трудно сформулировать обоснованные медицинские показания к использованию таких протезов.
Применение металлических имплантатов и протезов с большой контактирующей поверхностью создает условия для развития гальваноза, и тогда может возникнуть вопрос об удалении всех имплантатов и протезов. Предварительное измерение электропотенциала позволяет выявить предрасположенность к гальванозу и установить критическую ситуацию. Измерение электропотенциала протезов через разные промежутки времени показало, что он меняется одинаково на всех включениях полости рта. Разница потенциалов между отдельными мостовидными протезами в полости рта при соблюдении технологии составила не более 80 мВ. В связи с этим, несмотря на введение значительных металлических контактирующих поверхностей, слабовыраженные явления гальваноза наблюдались только у 2 больных контрольной группы. Одному больному был изготовлен новый мостовидный протез, а другому рекомендовано не пользоваться алюминиевыми ложками. Интересно, что при еде у больных отмечалось только искрение в глазах.
Ознакомимся с особенностями протезирования при использовании имплантатов на конкретных примерах.
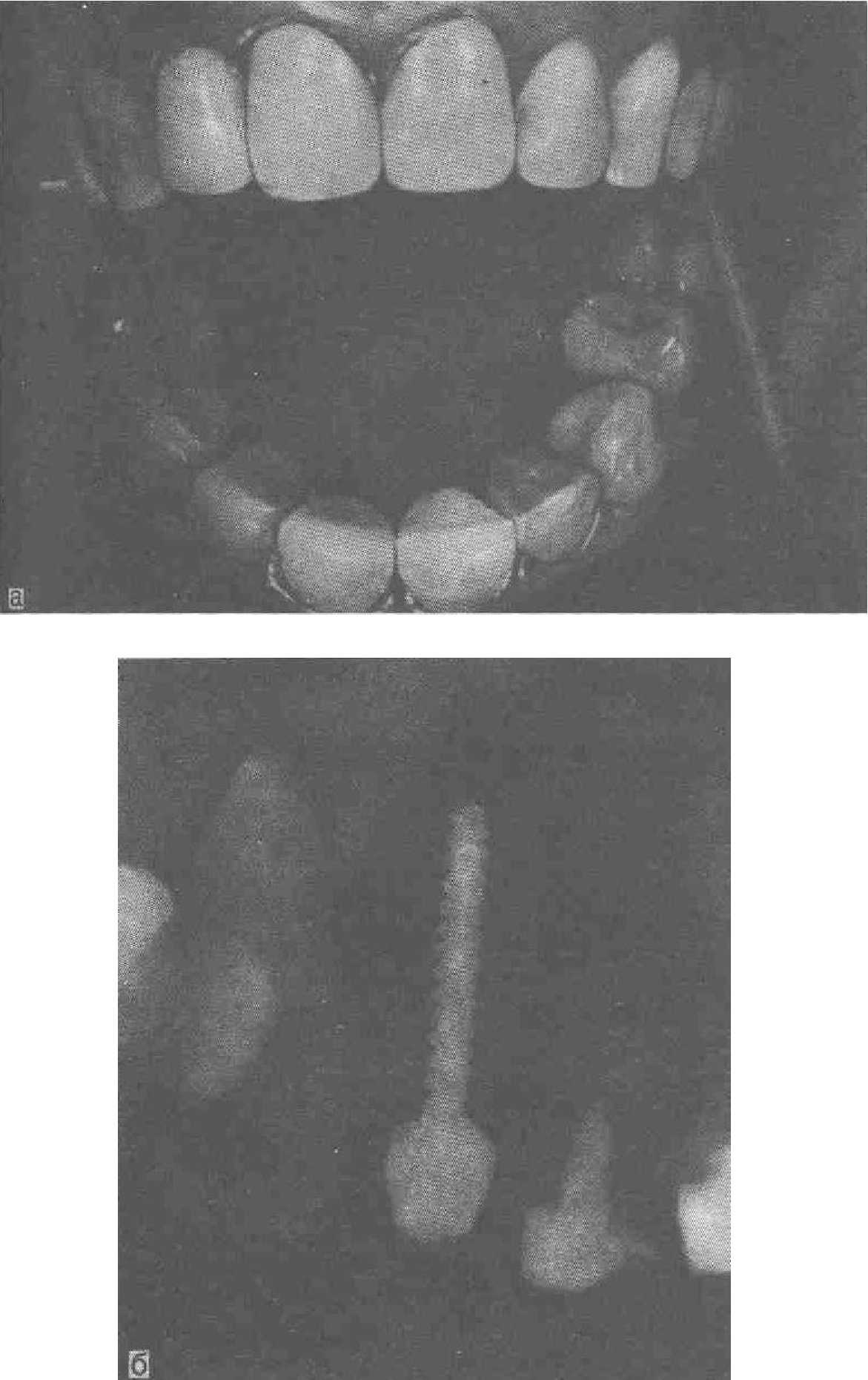
Больная К., 38 лет, жаловалась на косметический дефект и безуспешное лечение 11, 12, 21 зубов по поводу периодонтита. Произведенные 2 года назад резекции вызвали рецидив. В 1982 г. после фиксации литых культевых вкладок в 11, 21 зубы выполнена повторная резекция и удален 12 зуб. Установлен временный пластмассовый протез. Через год на месте 12 зуба сделана операция имплантации с введением винтовой конструкции из КХС диаметром 2,5 мм. Затем были изготовлены три фарфоровые коронки. Достигнутый косметический эффект полностью удовлетворил больную. Ширина альвеолярного отростка обусловила диаметр конструкции, а последняя в свою очередь — выбор металла имплантата. Через 6 лет состояние десны и протезов хорошее (рис. 50, а): Подвижность фарфоровой коронки на имплантате и болезненность при перкусии отсутствуют. В первый год после имплантации больная зимой чувствовала холод в области операции, со временем это ощущение прошло. На контрольной рентгенограмме (рис. 50,б) видно состояние костной ткани вокруг имплантата. Отмечается типичное медленное рассасывание костной ткани в шеечной части имплантата.
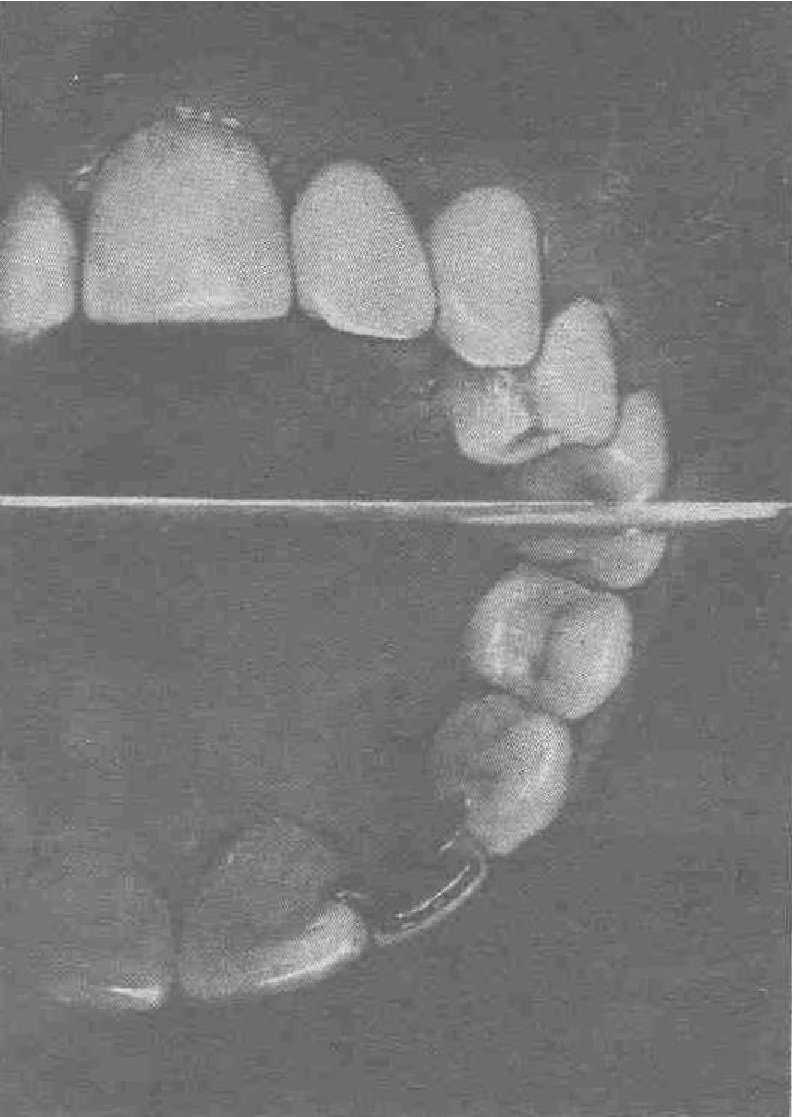
Больная С., 26 лет, из-за травмы потеряла 22 зуб и до обращении в лабораторию 2 года носила съемный протез. Поскольку общих и стоматологических противопоказаний к имплантации не было, введен титановый имплантат. Благодаря широкому альвеолярному отростку удалось применить имплантат диаметром 3,5 мм. Дефект протезирован металлоакрилатной коронкой, имеющей микронакладки на оральную поверхность соседних зубов (рис. 51), что исключало вестибулярной перемещение имплантата и появление ротационного момента. Это важно для винтовых, цилиндрических конструкций имплантатов. За время наблюдения (более 6 лет) больная не предъявляла каких-либо жалоб по поводу проведенного лечения.
Больной К., 53 лет. Диагноз: пародонтит, частичная вторичная адентия. Верхний зубной ряд восстановлен мостовидными протезами, После изготовления сделанного на нижнюю челюсть протеза больной в течение года старался освоиться с ним. Чувство дискомфорта, -неполноценности, угнетенное настроение заставили вновь обратиться к врачу. Прикус ортогнатический, общих и местных противопоказаний к имплантации нет. После имплантации по III варианту двух титановых имплантатов произведено протезирование двумя мостовидными протезами с покрытием нитридом титана. Во время операции сделан кюретаж вокруг 43, 33, 34 опорных зубов. Протезы с покрытием использованы для того, чтобы предупредить возникновение гальваноза (рис. 52,а). Через 1,5 года отмечена подвижность (0,2 мм) мостовидного протеза, укрепленного на 34, 36 зубах (рис. 52,б). Установление скобы между 33 и 34 зубами стабилизировало ситуацию. Наблюдение в течение 5 лет показало, что жевательная функция полностью восстановилась, подвижность протеза и жалобы отсутствуют.
Больная Б., 37 лет. Коренные зубы отсутствуют. Верхний зубной ряд без нарушений, прикус ортогнастический. При пальпации и ортопантомографии выявлена возможность проведения только субпериостальной имплантации (рис. 53). С учетом того, что антагонистом является естественный зубной ряд, а больная маленького роста, жевательная поверхность мостовидных протезов была сделана пластмассовой (рис. 54). Поскольку высота опорных коронок мала, в каждый протез включено по две коронки.
PUc. 50. Протезирование на имплантате в области 12 зуба.
а— через 2 года; б — через 6 лет после имплантации (рентгенограмма).
Рис. 51. Комбинированная коронка с микронакладками, фиксированная на титановом винтовом имплантате.
Надо отметить, что протез, укрепленный на СИ, должен быть смоделирован так, чтобы максимально защитить десну от механической травмы пищевым комком. иначе может развиться периимплантит или оголения опорных, перекидных лент конструкции имплантата. Периимплантит при субпериостальной имплантации резко увеличивает процент неудачных отдаленных результатов.
Больной П., 59 лет. Диагноз: полная вторичная адентия вследствие множественного кариеса. Несмотря на нерезко выраженную атрофию альвеолярных отростков, тонкость слизистой оболочки и высокое прикрепление переходных складок не позволяли достичь хорошей фиксации протезов. Ортопантомограмма: низкое положение нижнечелюстного канала и возможность эндооссальной имплантации. Для имплантации использованы два ЭИ— III варианта в области коренных зубов и V варианта для фронтальной части (рис. 55, а). Весь зубной ряд восстановлен подковообразным металлоакрилатным протезом (рис. 55, б). Благодаря этому появился стабилизирующий момент для верхнего съемного протеза. Наблюдение в течение 6 лет подтвердило правильность плана лечения.
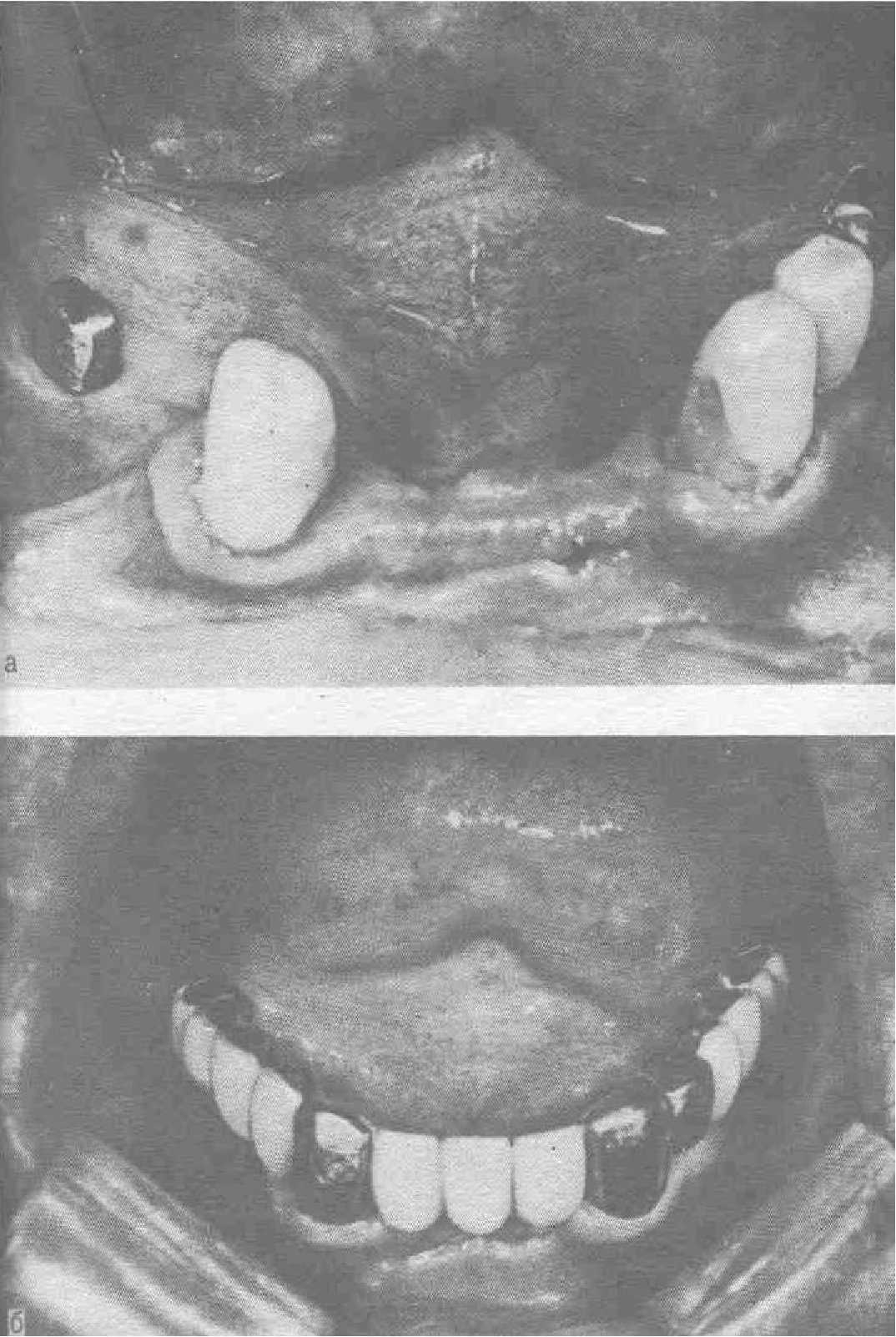
Рис. 52. Протезирование при пародонтите, частичной вторичной адентии.
а— состояние десен через 3 нед после эндооссальной имплантации, б — фиксированные мостовидные протезы с покрытием нитридом титана.
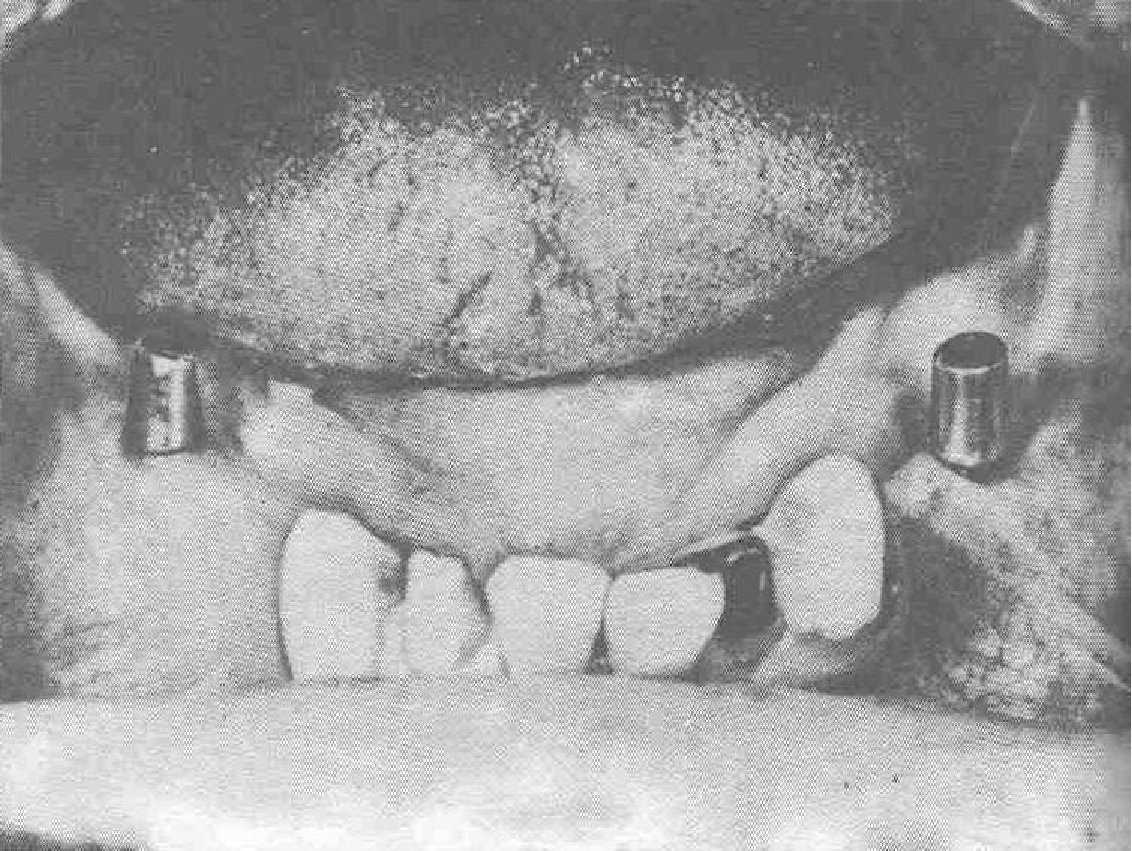
Рис. 53. Состояние десен через 3 нед после второго этапа субпериостальной имплантации.
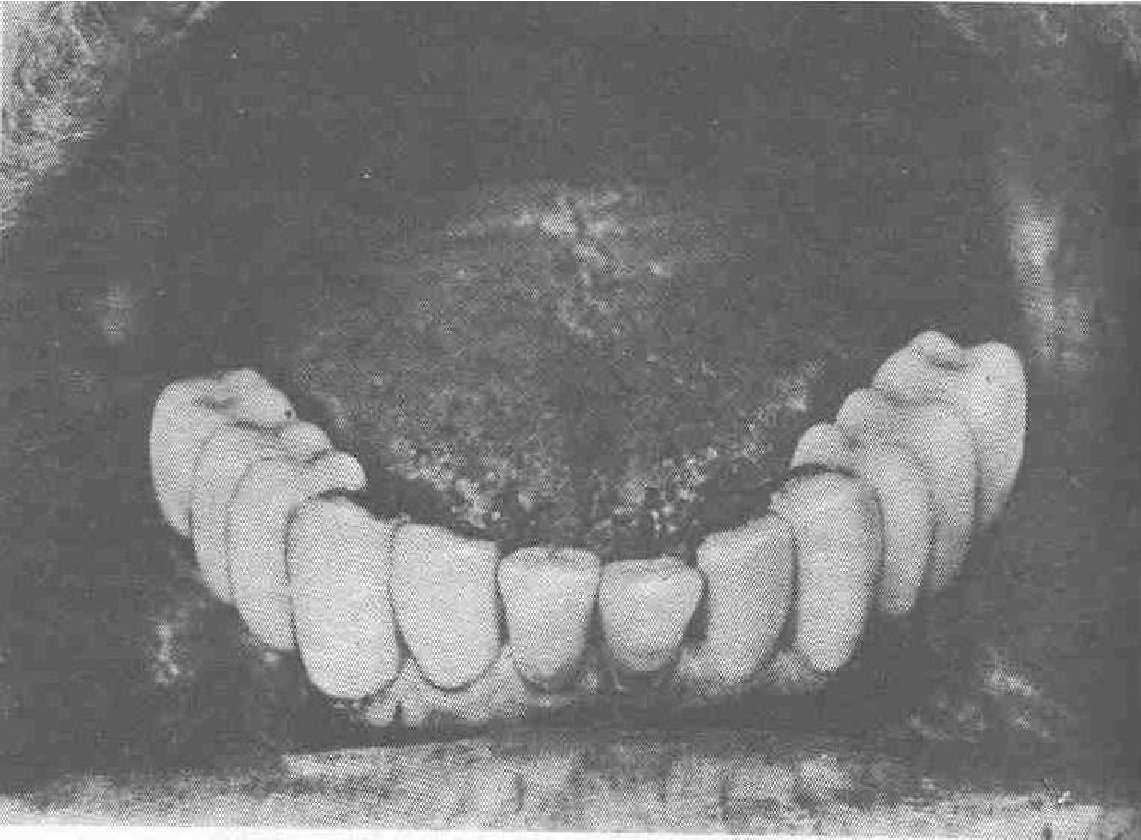
Рис. 54. Мосгавцдные протезы с пластмассовой жевательной поверхностью.
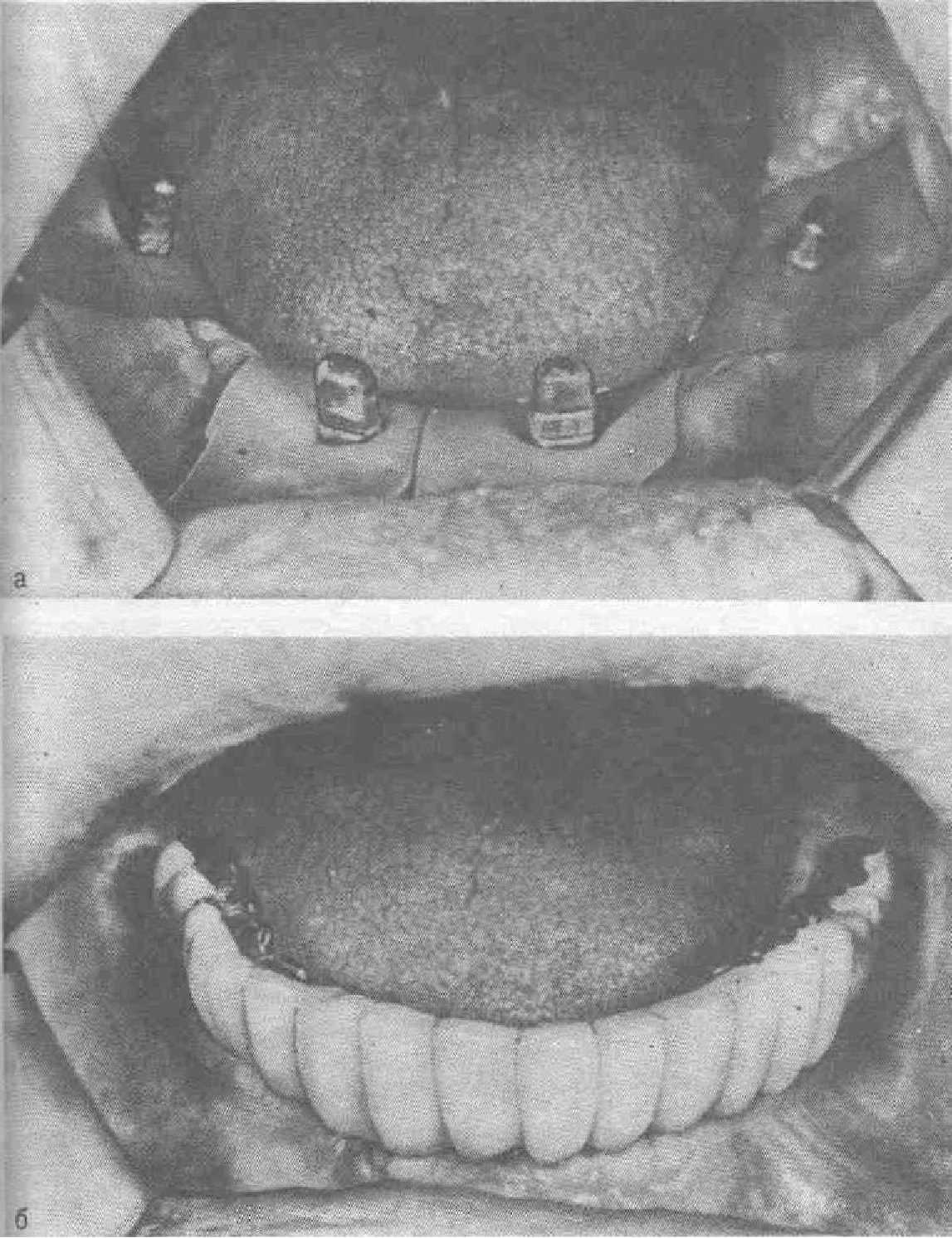
Рис. 55. Эндооссальная имплантация на беззубой нижней челюсти.
а—перед цементацией надеты коффердамы: б — подковообразный мостовидный протез фиксирован на цемент.
Больная Ш., 43 лет. Диагноз: пародонтнт, беззубая верхняя чклюсть и частичная вторичная адентия на нижней челюсти. Концевые неограниченные дефекты, как и верхняя челюсть, протезированы съемными протезами. Несмотря на повторное изготовление протезов и старания больной, пользоваться протезами она не могла. После установки протезов появлялись головная боль, усталость, головокружение, жжение под протезом, и больная снимала протез. Анализ крови показывал сильную лейкопению. Каждая проба на фиксированный образцы акрилатной пластмасссы положительная. В поликлинике произведена эндооссальная имплантация на левой стороне нижней челюсти. Во время операции вследствие повреждения нижнечелюстного канала наступило кровотечение, которое было остановлено тампонадой, кетгутом.
Спустя месяц больная поступила в Каунасскую лабораториюэкспериментальной и клинической имплантологии (КЛЭКИ). Повторные исследования подтвердили чувствительность к акрилатам и невозможность использования традиционных методов. За это время масса тела больной снизилась на 5 кг. На первом этапе лечения были введены четыре" ЭИ (рис. 56,а) и сняты оттиски для частичных СИ. На левой стороне нижней челюсти, там, где был поврежден нижнечелюстной канал, использована медиальная часть подготовленного ложа, а дистальная оставлена нетронутой. С середины подготовленного ложа под имплантатам сформировано новое, максимально глубокое ложе под углом и в вестибулярную сторону, в которое введен ЭИ и КХС, изогнутый по форме ложа. Через 2 нед установлены два частичных субпериостальных имплантата на верхней челюсти в области жевательных зубов. Оба зубных ряда протезированы металлокерамическими мостовидными протезами (рис. 56,б,в). С учетом пародонтита нижней челюсти в мостовидные протезы включены по три опорных зуба. Верхний зубной ряд восстановлен подковообразным мостовидным протезом. За 2 года наблюдения компликации и аллергических реакций не отмечено, протезы стоят устойчиво.
На рис. 57, а показан способ фиксации дистальной части мостовидного протеза на головке имплантата винтом. Мы в 5 случаях также использовали винтовое крепление мостовидных протезов на верхней челюсти, завинчивая его с вестибулярной стороны. Стало очевидным, что для внедрения этого способа необходимы прецизиозное литье, специальный инструментарий, прочие винты, изготовленные из того самого металла, что и протез. Винт можно применить для фиксации протезов и через жевательную поверхность, как предусмотрено по методике Бранемарка. Эйфория по поводу систему имплантации Бранемарка пройдет через 10—15 лет, когда разными авторами будут получены отдаленные результаты наблюдений, проведен анализ осложнений и их последствий.