Слепок — негативное изображение рельефа тканей протезного ложа и прилегающих участков.
Слепок (оттиск) получают с помощью специальных слепочных материалов: медицинского гипса и различных пластических масс, которые способны приобретать заданную форму и точно сохранять ее.
Для введения слепочных масс в полость рта и получения формы используют слепочные ложки из пластмассы или металла. Жесткость ложек позволяет сохранять полученную форму слепка после выведения его из полости рта.
Получение слепка состоит из следующих последовательных этапов: 1) подбор стандартной ложки и ее индивидуализация; 2) приготовление слепочного материала; 3) распределение материала на ложке; 4) введение ложки с материалом в рот; 5) обработка краев слепка; 6) выведение слепка изо рта; 7) оценка слепка (при снятии слепка гипсом этому предшествует складывание его частей).
Если слепок предполагают получить с помощью эластичного материала, то берут перфорированную, со множеством отверстий ложку. При отсутствии таковой борта обычной ложки обклеивают по всей протяженности липким пластырем, создав этим ретенционные участки для укрепления эластичной массы.
При правильно выбранном размере ложки между ее бортами и зубным рядом или альвеолярным отростком расстояние 3-4 мм и весь зубной ряд, включая бугор верхней челюсти или бугорок нижней челюсти, прикрыт ложкой. Если эти образования не покрыты ложкой или ложка, точно соответствуя поперечному размеру, коротка по длине — не прикрывает последний второй или третий моляр, то ее следует удлинить (допускается удлинение ложки до 1,5 см). Для этого из разогретой пластинки воска вырезают полоску такой же ширины, но в 3 раза превышающую необходимую длину. Из нее сворачивают дупликатуру, накладывают на задний край ложки и плотно прижимают к металлу. Воском следует обхватить край ложки не менее чем на 1 см. Затем восковую полоску приклеивают к металлу расплавленным воском.
Для получения более точного отображения переходной складки можно индивидуализировать и края бортов. После того как воск приклеют к бортам, его размягчают над пламенем горелки, вводят ложку в рот и, прижав по всей протяженности воск к альвеолярному отростку, просят больного широко открыть рот, сделать различные мимические движения. При индивидуализации краев ложки для нижней челюсти дополнительно просят выдвинуть язык вперед, сместить его вправо и влево. Излишки воска, а о них судят по отогнутым участкам, срезают.
Слепочные массы готовят в строгом соответствии с инструкцией. Накладывают ее в ложку несколько выше бортов, при этом на ложке для верхней челюсти объем массы уменьшается к заднему краю, а на ложке нижней челюсти, наоборот, увеличивается к внутреннему (язычному) краю. В участках, где отсутствуют зубы, массы также должно быть больше.
Если с верхней челюсти снимают гипсовый слепок, то перед введением ложки в рот наносят небольшую порцию гипса в область свода неба и в области бугров верхней челюсти. При снятии слепка эластичными массами этого не требуется.
Ложку с массой при снятии слепка с верхней челюсти вводят в такой последовательности: врач становится впереди и справа от больного, просит его полуоткрыть рот, указательным пальцем левой руки отводит вправо правый угол рта, а бортом ложки — левый угол рта влево. В образовавшуюся щель вводит всю ложку с массой. Ложку размещают по отношению к зубному ряду (не следует касаться зубов массой, чтобы не потерять контуры зубов) таким образом, чтобы ручка ложки находилась по центру лица, а борт ложки — впереди на расстоянии 5—8 мм от режущего края передних зубов (или альвеолярного отростка). Затем ложку прижимают к тканям протезного ложа в области дистальных зубов и по границе мягкого и твердого неба и только потом в переднем отделе. В процессе прижатия ложки к зубному ряду врач указательный палец левой руки перемещает от угла рта к центру верхней губы, отводя ее кпереди и несколько вверх, чтобы потом равномерно распределить по вестибулярной поверхности альвеолярного отростка излишки массы. Для этого губу опускают книзу, накладывают на слепочную массу и губой же подталкивают массу к переходной складке. Перемещая указательный и большой пальцы левой руки к углам рта, а затем по поверхности щек, перемещают слепочную массу от краев ложки к переходной складке. После этого просят пациента провести самостоятельно движения губой вниз, вверх, поднять углы рта и затем несколько втянуть щеки и открыть рот.
При открытом рте обязательно определяют, не попали ли излишки массы на мягкое небо. Если это произошло, то их удаляют с помощью стоматологического зеркала, перемещая его от края массы кпереди. Иногда в момент введения ложки или обработки краев слепка у пациента возникают рвотные движения.
В таких случаях необходимо подать ему команду широко открыть рот и задержать дыхание (задержка дыхания тормозит рвотный рефлекс), а затем руководить его дыханием, «вдох — выдох», советуя вдох делать медленно после длительного периода задержки дыхания, соизмеряя его с собственными дыхательными движениями. Если это не помогает, то следует дополнительно зафиксировать язык, прижав его указательным пальцем левой руки к дну рта, голову пациента наклоняют.
Введение ложки в рот при снятии слепка с нижпей челюсти проводится в той же последовательности, а погружают ее вначале в переднем, а затем в заднем участке. В момент прижатия ложки в заднем участке просят пациента слегка приподнять язык, а по завершении погружения переместить язык до упора с правой, а потом с левой щекой и кпереди. В этот момент врач указательным пальцем левой руки прижимает спинку языка к дну рта, распределяя слепочную массу по переходной складке.
При движениях языка важно надежно фиксировать ложку. Для этого указательный и средний пальцы располагают на ложке, а большой палец укрепляют под подбородком.
Обработка вестибулярного края проводится аналогично оформлению края при получении слепка с верхней челюсти, но губу при этом оттягивают вперед, вверх, а затем опускают ее и перераспределяют слепочную массу.
Таким образом, обработка краев слепка проводится активным действием рук врача в сочетании с последовательными сокращениями мышц, осуществляемыми самим пациентом. С помощью такой методики достигается точное определение границ переходной складки.
Этап выведения слепка, полученного с помощью эластичных масс, простой. Слепок стягивают с зубного ряда большим пальцем правой руки при одновременном упоре на ложку указательного и среднего пальцев. Однако при этом может произойти отслойка массы от ложки, что вызывает необходимость повторного получения слепка. Чтобы избежать этого, рекомендуется выводить слепок следующим образом: указательный палец вводят в преддверие рта в области жевательных зубов, упираются ими в край слепка и легкими толчкообразными движениями с одновременным поворотом пальца отсоединяют массу от зубного ряда.
Выведение слепка из гипса начинают с отсоединения ложки. Для этого большой палец помещают на ручку ложки, а указательный и средний — на ложку в области моляров и рычагообразными движениями отрывают ложку. Так как на зубах и на протяжении альвеолярного отростка имеется экватор, который образует зоны поднутрения (захвата), то гипсовый слепок можно вывести изо рта, разделив его на части. Для этого на разных участках слепка делают надрезы, а потом раскалывают и ломают его на отдельные части. Зоны нанесения разрезов зависят от топографии дефектов.
При оценке слепков необходимо убедиться в точности воспроизведения на них всех участков протезного ложа: рельефа зубодесневой бороздки по периметру каждого зуба, точность отображения положения тканей по переходной складке. Слепок признают годным к дальнейшей работе, если на его поверхности нет размытых, нечетких отпечатков зубов и воздушных раковин (пор).
По полученным слепкам отливают модели из гипса и проводят их изучение.
Диагностические модели (рис. 59, а) получают для:.
♦ уточнения характера смыкания зубных рядов с оральной стороны;.
♦ антропометрических измерений (величина зубов, протяженность зубных рядов, форма зубных дуг, ширина зубных рядов на разных участках и т.д.), выявления симметрии или асимметрии положения зубов;.
♦ определения осей наклона коронок зубов, клинического экватора зуба и общей экваторной линии зубного ряда (см. главу 3);.
♦ уточнения конструктивных особенностей зубных протезов и лечебных аппаратов;.
♦ контроля эффективности лечения (контрольные модели).
По диагностическим моделям можно получить профилограммы зубных рядов и изучить соотношения каждого зуба и камперовской горизонтали (линия, соединяющая носовую ость с верхним краем наружного слухового прохода). Эта линия является топографоанатомическим ориентиром.
Метод построения профилограмм [Миликевич В. Ю., 1984] позволяет получить графическое изображение контуров режущих краев передних зубов, бугорков жевательных зубов верхней и нижней челюстей, соотношение к линии Кампера. По этому методу слепки получают с помощью стандартных ложек, зафиксированных в специальной конструкции лицевой дуги. Эта дуга позволяет сориентировать слепок, а затем и модель точно по отношению к камперовской горизонтали: после размещения слепочной массы на ложке ее вводят в рот и погружают на зубной ряд так, чтобы наружные и лицевые стержни дуги установились на линии носовая ость — верхний край наружного слухового прохода.
Модель отливают в приспособлении, позволяющем получить основание ее, соответствующее плоскости камперовской горизонтали.
Для получения профилограмм зубных рядов на вертикальном плато аппарата Коркхауза фиксируют миллиметровую бумагу, на которой очерчивают верхнюю границу опущенных до основания аппарата стержней. Полученная горизонтальная линия соответствует камперовской горизонтали. Модель верхней челюсти устанавливают и закрепляют на основании аппарата, подняв вертикаль-
Рис. 59.п Запись профилограммы зубных рядов.
а — диагностические модели (вид справа и слева); б — момент записи в аппарате Коркхауза; в — профилограммы (сплошной линией отмечена камперовская горизонталь).

ные стержни. Затем стержни устанавливают на оральных или щечных бугорках и режущих краях передних зубов.
Запись контура жевательных зубов осуществляется последовательно (рис. 59, б), вначале с одной стороны, затем, вращая столик основания, вычерчивают по контуру спиц края резцов и поверхность жевательных зубов с другой стороны. В итоге получается фафическое изображение всего зубного ряда верхней челюсти (профило грамма).
Перед записью нижнего зубного ряда на плато переворачивают миллиметровую бумагу и таким же образом устанавливают модель нижней челюсти на основание аппарата. Для последующего наложения профилограмм верхнего и нижнего зубных рядов предварительно наносят контрольные точки на двух парах последних антагонистов справа и слева. Запись контуров жевательных бугорков нижнего зубного ряда осуществляется по верхнему контуру спиц аппарата, как и на модели верхней челюсти.
Зная отношения каждого зуба верхнего зубного ряда к горизонтальной плоскости, можно точно определить характер и степень нарушения окклюзионной поверхности (рис. 59, в).
Для изучения соотношения зубных рядов и окклюзионных контактов при различных движениях нижней челюсти диагностические модели фиксируют в окклюдаторе или артикуляторе. Предварительно определяют и фиксируют центральную окклюзию.
Аппараты, позволяющие имитировать движения нижней челюсти (рис. 60), подразделяются на окклюдаторы, воспроизводящие движения нижней челюсти в вертикальной плоскости, т. е. при открывании и закрывании рта, и артикуляторы, воспроизводящие всевозможные артикуляционные и окклюзионные движения. В свою очередь артикуляторы делятся на сред неанатомические, узлы которых соответствуют среднеанатомическим нормам строения суставов, и универсальные, позволяющие установить индивидуальные суставные и резцовые пути.
Окклюдаторы состоят из двух сочлененных между собой рам, одна из которых идет горизонтально, имеет поперечную перемычку. В центре перемычки установлен вертикальный винт со стопорным устройством. Нижняя рама изогнута и имитирует нижнюю челюсть. Между восходящими дужками рамы в центре имеется площадка, в которую упирается винт верхней рамы. Поворот винта позволяет менять расстояние между рамами, а стопорный винт — фиксировать это расстояние.
В последние годы выпускаются окклюдаторы, обеспечивающие и боковые движения. Они состоят из двух усеченных пирамид, сочлененных между собой шарнирным устройством. Пирамиды несут верхнюю и нижнюю сменные различного размера рамы, установленные параллельно.
Артикулятор позволяет производить движения нижней челюсти вперед, вправо, влево и вниз. Для удобства работы с артикулятором нижняя рама фиксируется в руке, а все движения осуществляются за счет перемещения верхней рамы. Например, сдвигая верхнюю раму назад, имитируют движение нижней челюсти вперед.
Артикулятор состоит из двух подвижных, сочлененных упругими пружинами рам — верхней и нижней. На каждой раме по три ответвления. Два ответвления на верхней раме имеют выступы, имитирующие перевернутые суставные головки, которые упираются в площадки нижней
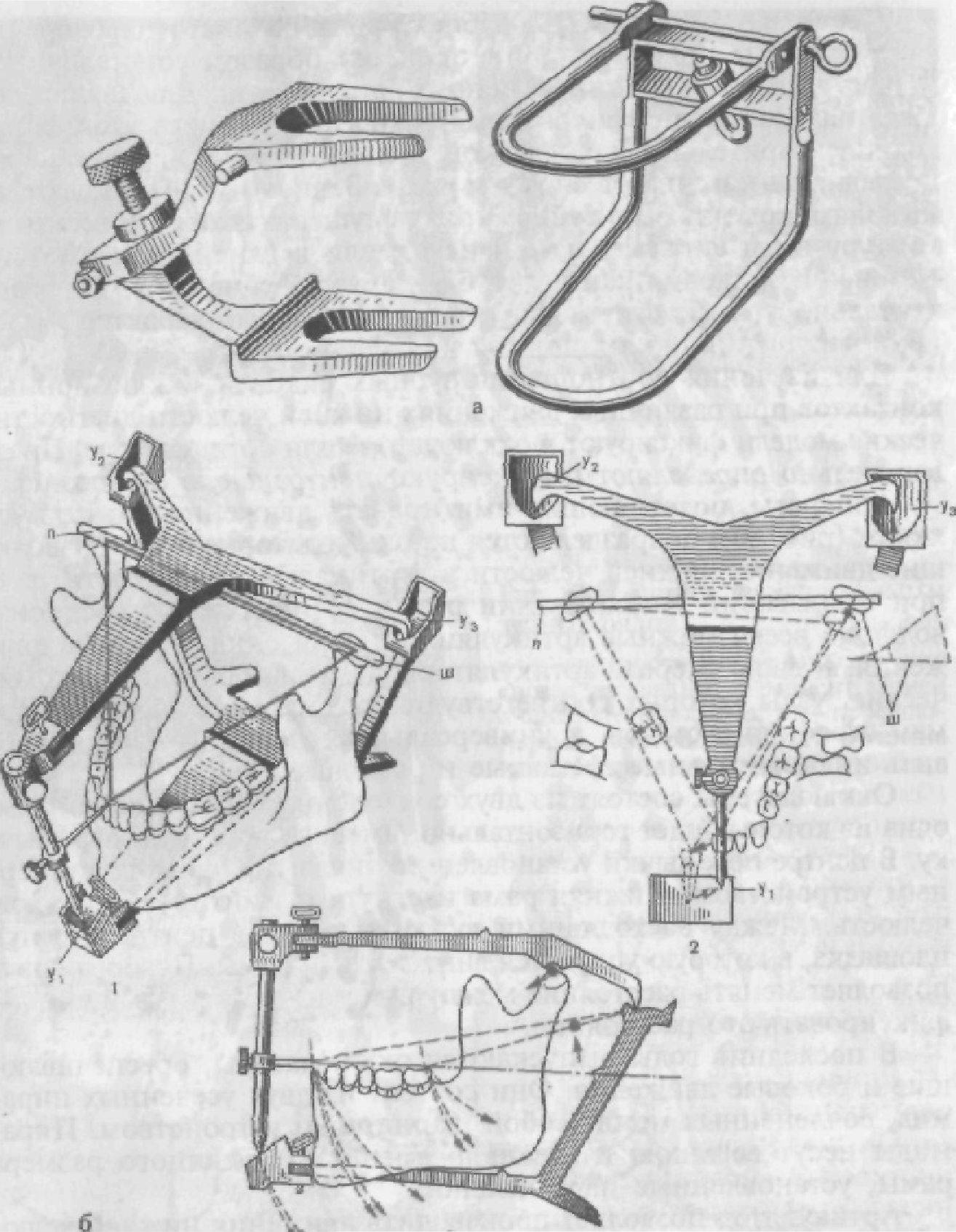
Рис. 60. Аппараты, позволяющие имитировать движения нижней челюсти.
а — окклюдаторы; б — артикулятор (объяснение в тексте).
рамы, образуя как бы сочленения. Площадки нижней рамы имеют двоякорадиусное углубление, облегчающее перемещение выступа по переднему суставному пути в 33° и боковому суставному пути в 17°. Передний выступ нижней рамы имеет съемную резцовую площадку с наклонной плоскостью, обеспечивающую перемещение штифта до упора верхней.
рамы, а следовательно, и всей рамы по переднему резцовому пути в 40°. При помощи переднего вертикального штифта фиксируют межальвеолярную высоту; используя имеющееся на штифте горизонтальное острие, определяют среднюю линию и место расположения резцовой точки, т. е. точки между медиальными углами центральных резцов нижней челюсти.
Горизонтальный штифт (П-Ш) имитирует оси суставных головок, наклонные плоскости (У,, У, У
) на нижней половине артикулятора предназначены для скольжения по ним штифтов (1,2, 3). При помощи этих штифтов возможны боковые движения, вперед и назад, вверх и вниз.
При боковом движении штифт 1 скользит по резцовой наклонной площадке под углом 30—40°, штифты 2 и 3 — под углом 30° (У
и У
). Пункты У
и У являются ротационными (вращательными). Если, например, перемещать верхнюю раму артикулятора вправо, то ротационный центр У
остается на месте, а У
движется назад и вверх. Штифт 1 при этом совершает движение вправо. Пункт Щ, представляющий собой геометрическую суставную головку, движется вперед (движение Бонвилля). Резцовая точка У
перемещается с наклоном приблизительно 33°, а также внутрь под углом 17°. Пункт П, являющийся второй условной суставной головкой, движется вперед и наклонно наружу. Соответственно перемещаются и правые моляры, образуя одноименный бугорковый контакт. Моляры с противоположной стороны контактируют разноименными бугорками.
При раскрытии артикулятора происходят движения вокруг ротационного центра С, который совпадает с точками П и Ш, соответствующими расположению суставных головок. Если раскрыть артикулятор до 1 см, смещение ротационных центров будет незначительным и не изменит условий правильного конструирования зубных рядов.
Для перемещения модели нижней челюсти вперед смещают кзади верхнюю раму артикулятора, опирающуюся в трех точках на нижнюю раму (на резцовую площадку и два ротационных пункта). Поскольку опора верхней рамы находится на наклонно стоящих плоскостях, то при смещении ее кзади каждая опорная точка образует определенный угол по отношению к окклюзионной плоскости: в переднем участке 40°, в области ротационных центров 33° (средние данные).
Для диагностических целей целесообразно применение индивидуальных артикуляторов (см. рис. 214).
Окклюдаторы и артикуляторы используют не только для диагностических целей, но в основном при воссоздании искусственных зубных рядов различных видов протезов.