Рис. 3 39а. Пациентка 17 лет с отсутствующими латеральными резцами верхней челюсти
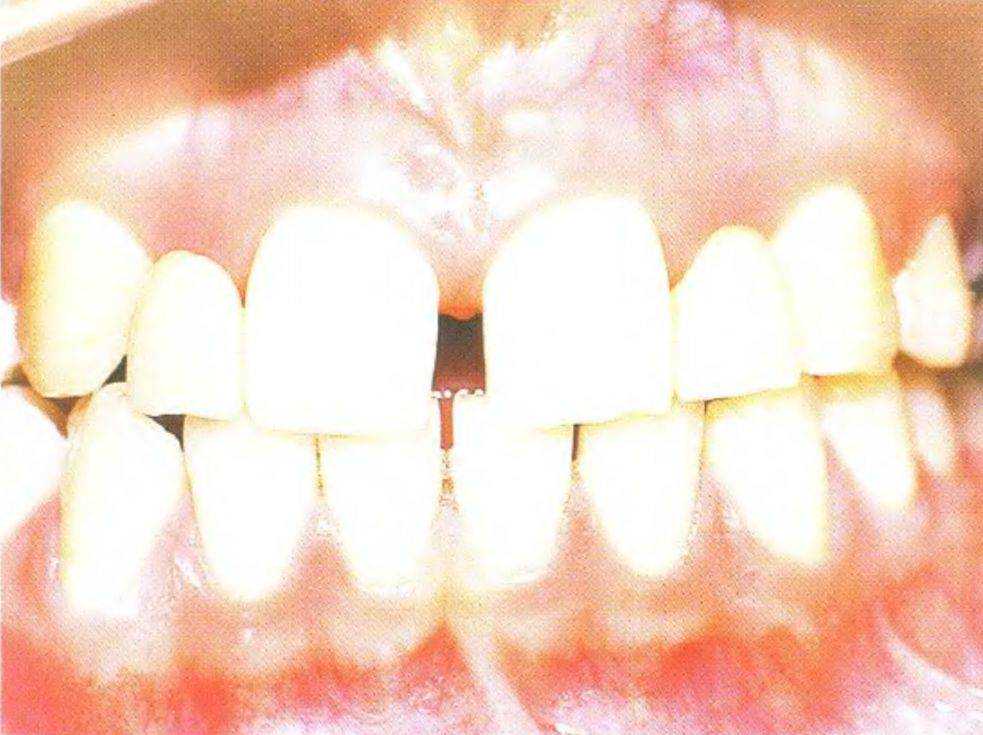
Рис. 3-39Ь. Клиническая картина со съемным частичным протезом

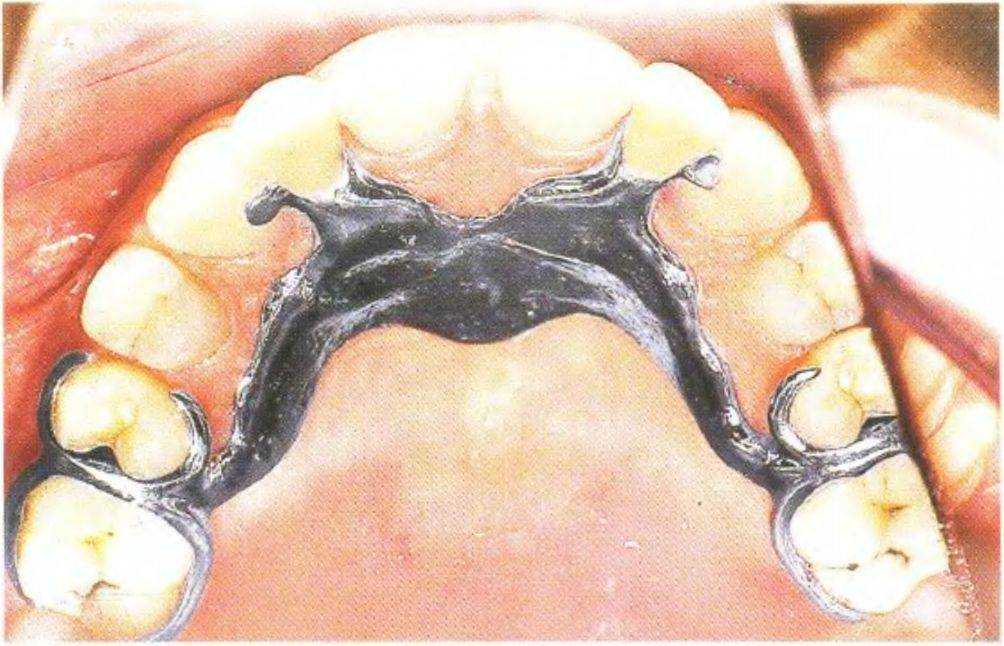
Рис. 3-39с. Окклюзионный вид съемного частичного протеза в полости рта
Рис. 3-39d. Съемный частичный протез с литым каркасом.
настоятельно рекомендует избегать данного варианта, поскольку он лишь имитирует улучшение функции и эстетики. Клыки нельзя отнести ни к передним, ни к боковым зубам, их правильное расположение играет исключительно важную роль в обеспечении проприоцептивной чувствительности стоматогнатической системы во время жевания (рис. 3-39е).
2.
Адгезивная фиксация несъемного частичного протеза. Несмотря на эффективность данного лечения, достижение эстетического результата является проблематичным. Кроме того, высока вероятность нарушения фиксации таких протезов.
3.
Съемный частичный протез с литым каркасом. Имеющийся протез не удовлетворял пациентку.
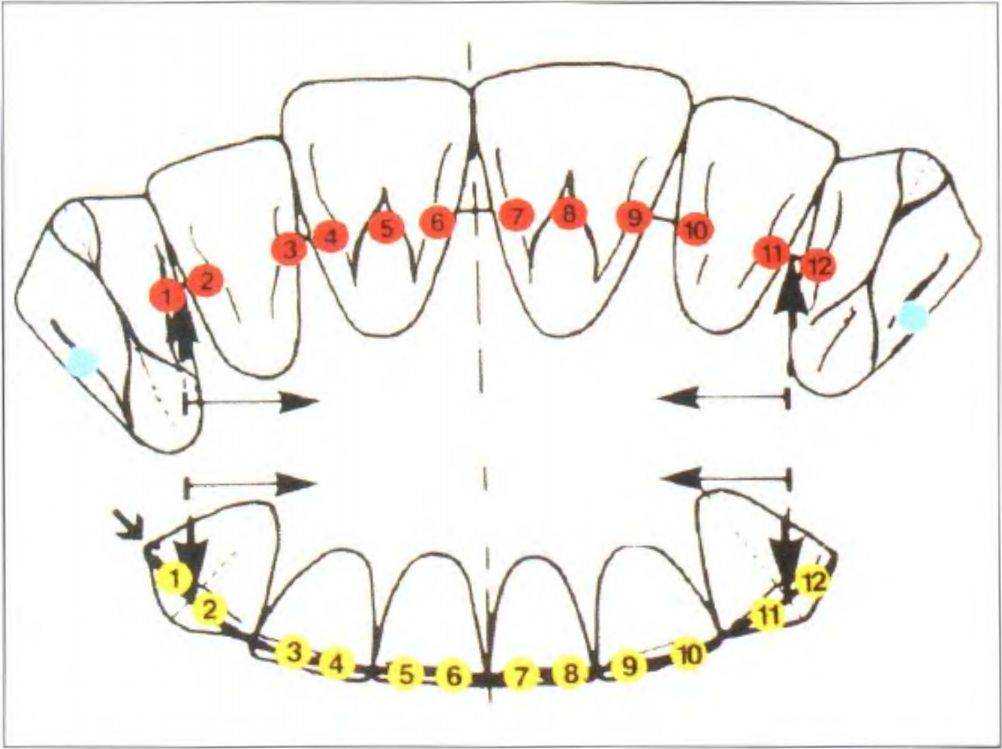
Рис. 3-39е. Идеальная окклюзионная схема передних зубов
4 Керамические коронки с опорой на имплантаты. Этот вариант является оптимальным для данной пациентки.
На первом этапе устранили диастему между верхними центральными резцами, чтобы создать пространство в области боковых резцов для установки имплантатов, что выполнили с помощью ортодонтического лечения (рис. с 3-39f по 3-39i). Прицельные рентгенограммы показали достаточное увеличение пространства (рис. 3-39j и 3-39к). Расстояние между верхушками корней можно было увеличить еще больше при использовании ретракционной проволочной дуги с петлями. Следует обсудить с ортодонтом варианты ортодонтического лечения. При проведении рентгенологической диагностики не следует соблюдать рекомендованный производителем оборудования протокол - необходимо подобрать параметры, которые используются при параллельном расположении зуба относительно пленки. Это позволяет полностью отобразить протрузионную и ретрузионную плоскости одновременно. Сотрудники стоматологической клиники, проводящие рентгенологическую диагностику, должны владеть этой методикой.
Правильное проведение лучевой диагностики позволяет получить объективную информацию о высоте и толщине кости в области предполагаемой имплантации. Для оценки контуров кости можно измерить толщину десны в проекции ложа имплантата в пяти точках: по центру альвеолярного гребня; в двух точках с вестибулярной стороны; в двух точках с оральной стороны. Измерение проводят под местной анестезией с помощью зондирования стерильной иглой с силиконовым ограничителем и линейки (рис. 3-391 и 3-39т).
То же самое можно проделать с помощью остроконечного пародонтологического зонда с миллимет-
Рис. 3-39д. Вид после устранения диастемы
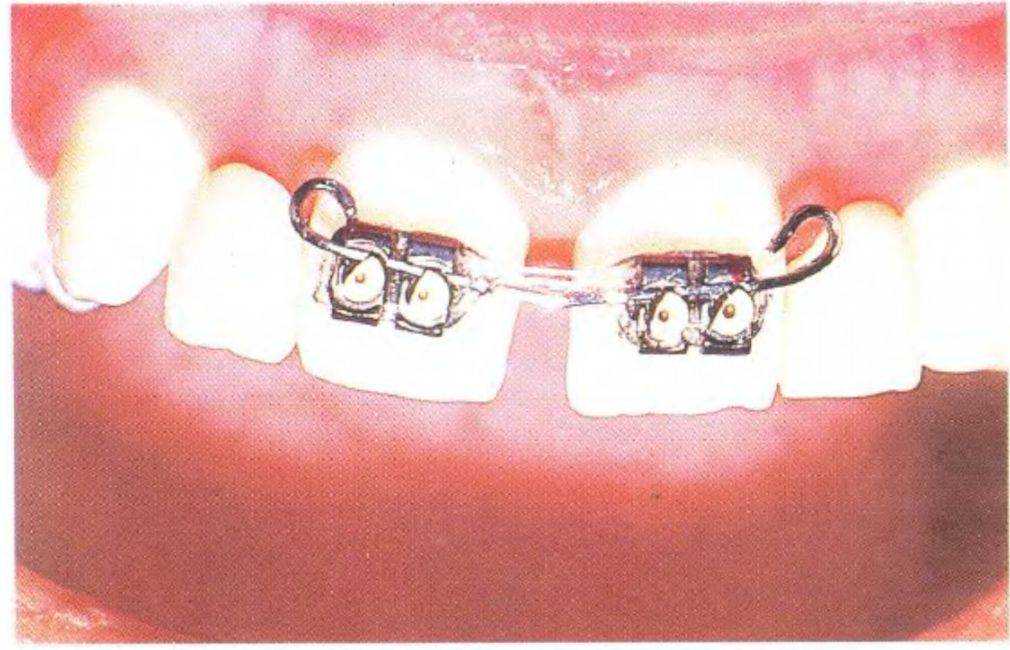
Рис. 3-39f. Устранение диастемы с помощью ортодонтического аппарата
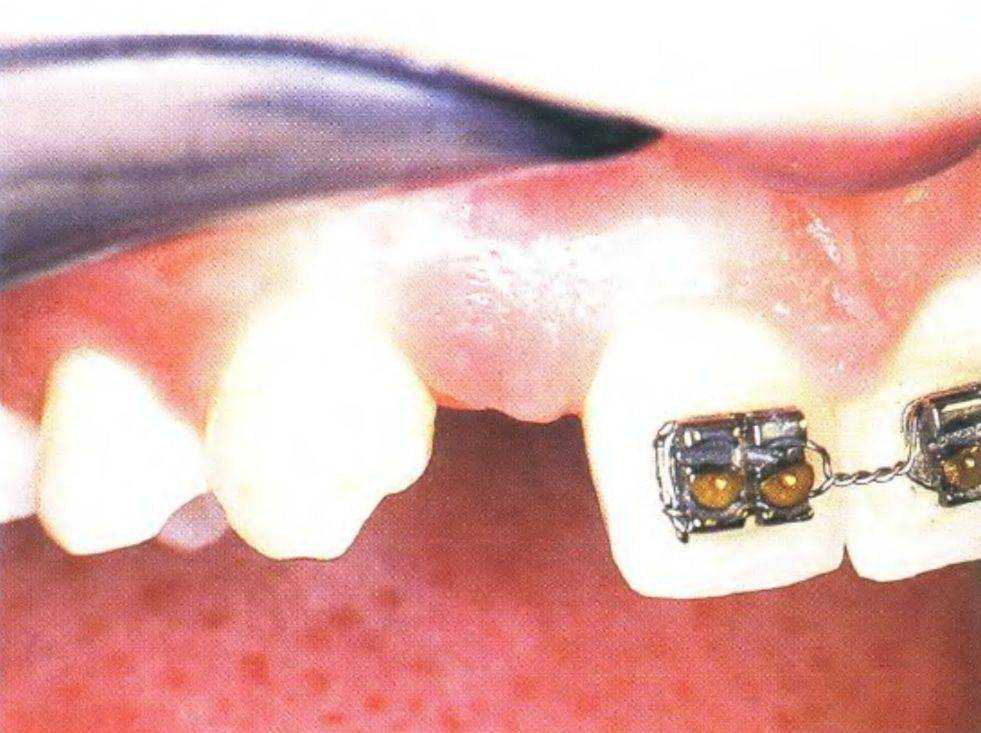
Рис. 3-39h. Окклюзионныи вид после ортодонтического лечения.
Рис. 3-39i. Клиническая картина в переднебоковой проекции
Рис. 3-39j (слева). Рентгенограмма для оценки пространства в области отсутствующего правого бокового резца
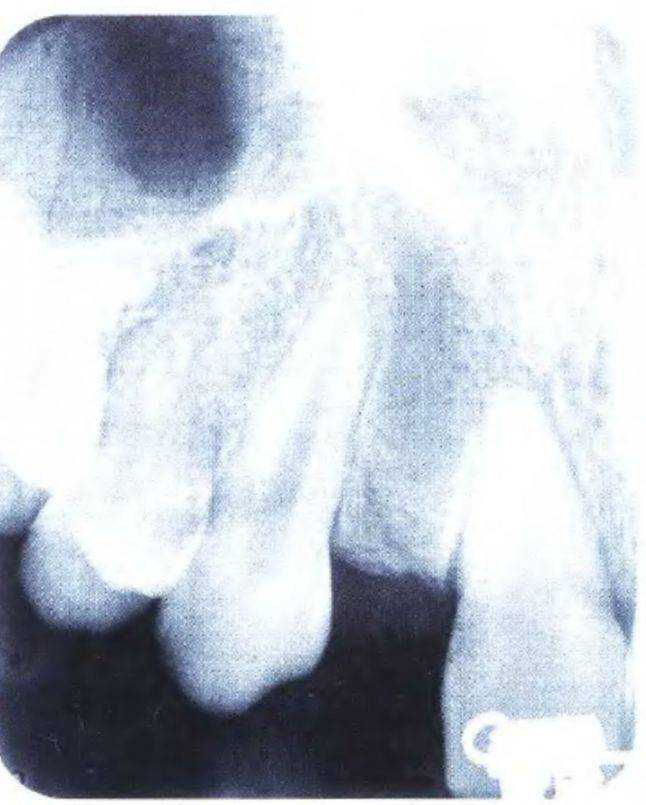
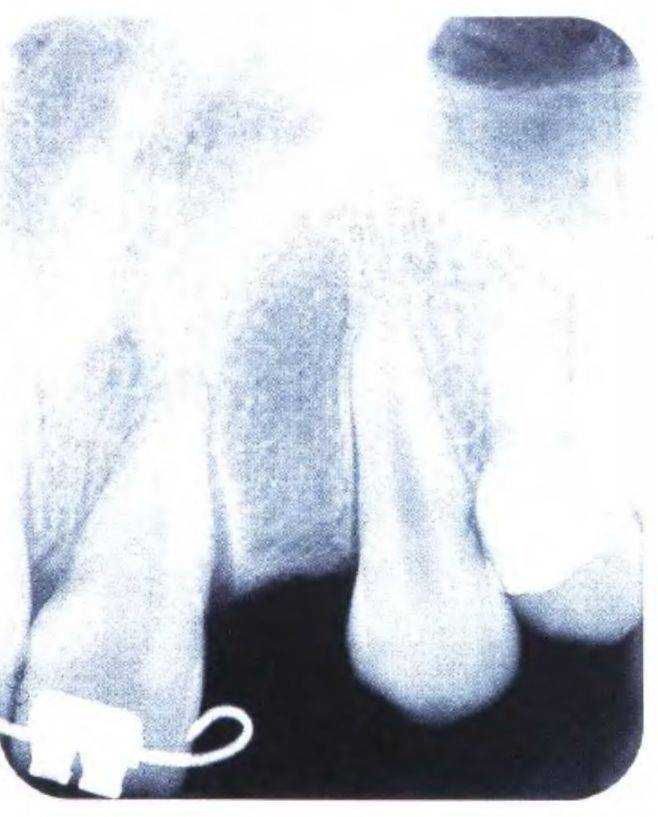
Рис. 3-39к (справа). Рентгенограмма для оценки пространства в области отсутствующего левого бокового резца
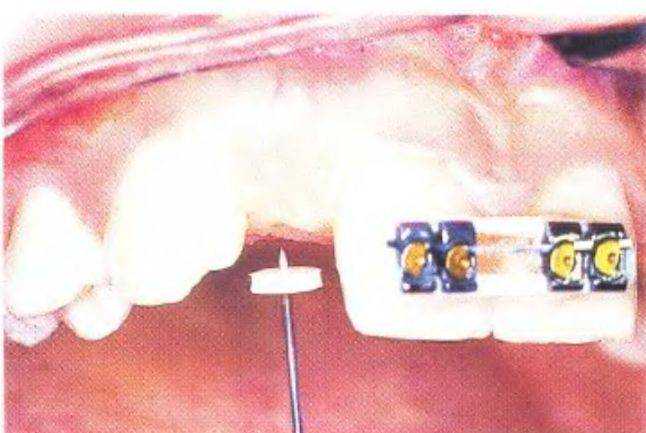
Рис. 3-39т. Измерение толщины мягких тканей с помощью стерильной иглы и силиконового ограничителя
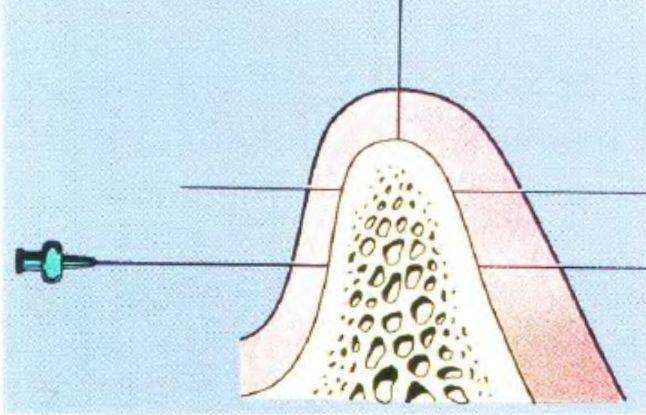
Рис. 3-391. Схема измерения толщины мягких тканей
Рис. 3-39п. Острый пародонтологический зонд с миллиметровой маркировкой
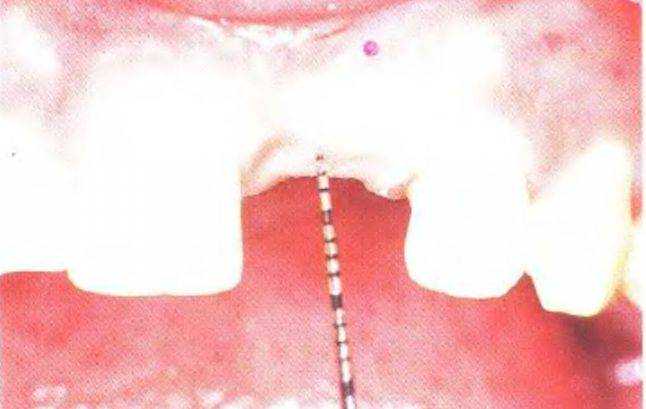
Рис. 3-39р. Измерение толщины слизистой в области края гребня острым пародонтологическим зондом (определение толщины гребня)
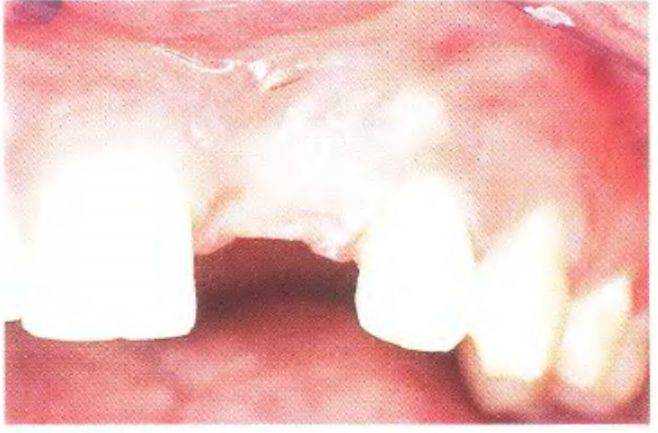
Рис. 3-39о. После проведения анестезии измеряют толщину мягких тканей в нескольких точках в области отсутствующего верхнего левого бокового резца
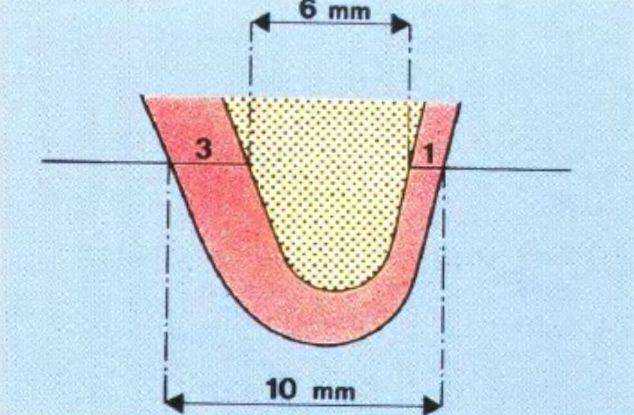
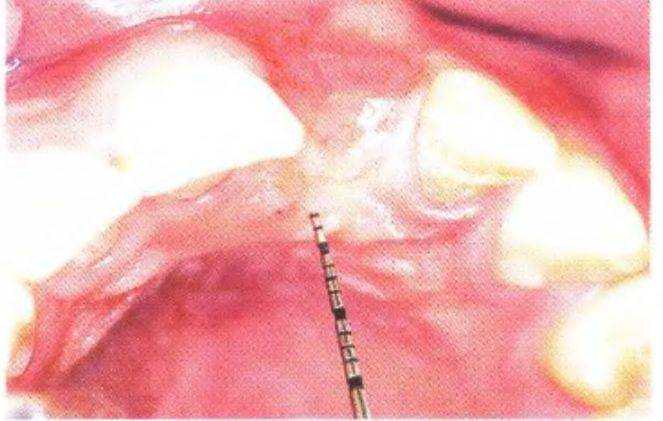
Рис. 3-39s. Схема проведения измерений у данной пациентки
Рис. 3-39г. Измерение толщины мягких тканей с небной стороны участка адентии
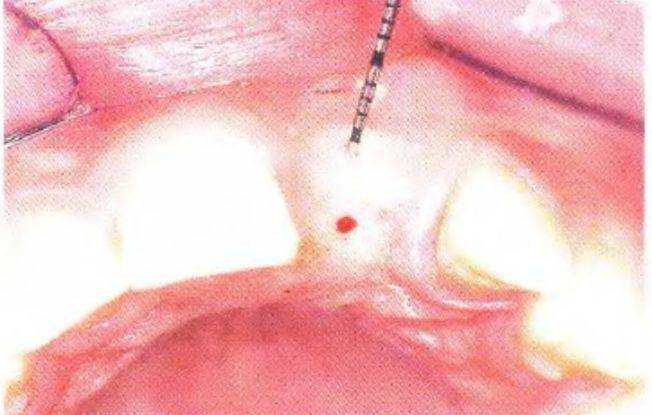
Рис. 3-39q. Измерение толщины мягких тканей с вестибулярной стороны участка адентии
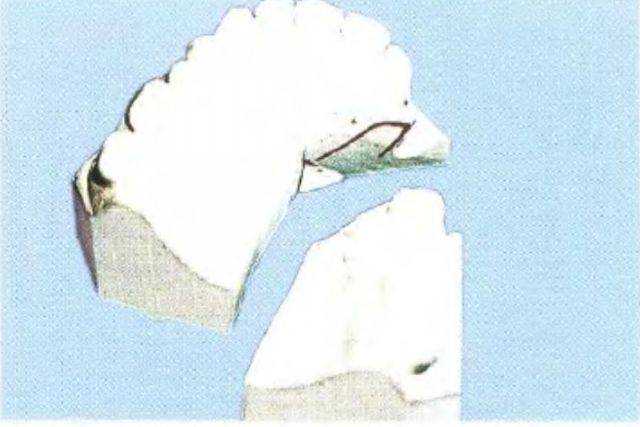
Рис. 3-39t. Полученные данные переносят на распил модели

Рис. 3-39и. Положение имплантата маркировано на модели
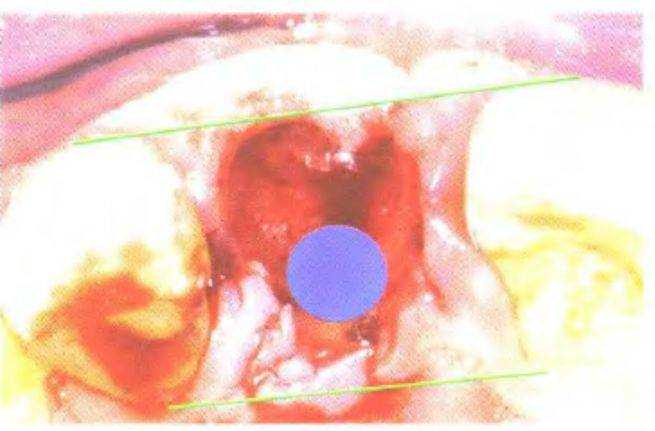
Рис. 3-39v. «Эстетическое окно» по Гомесу

Рис. 3-39w. Хирургический шаблон на модели
Рис. 3-39х (слева). Рентгенограмма участка имплантации в вестибулярной проекции
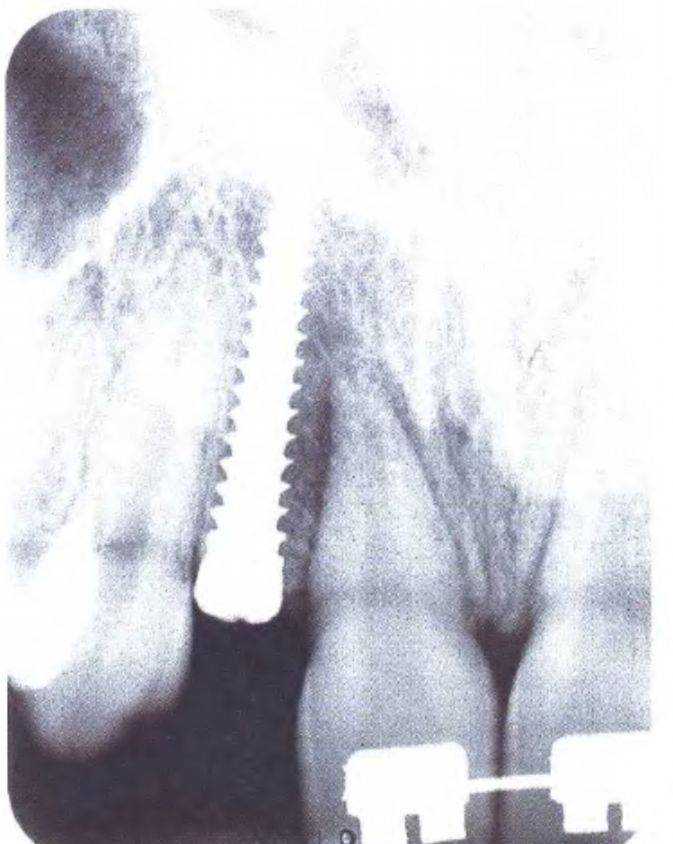

Рис. 3-39у {справа). Томограмма переднего отдела верхней челюсти после имплантации
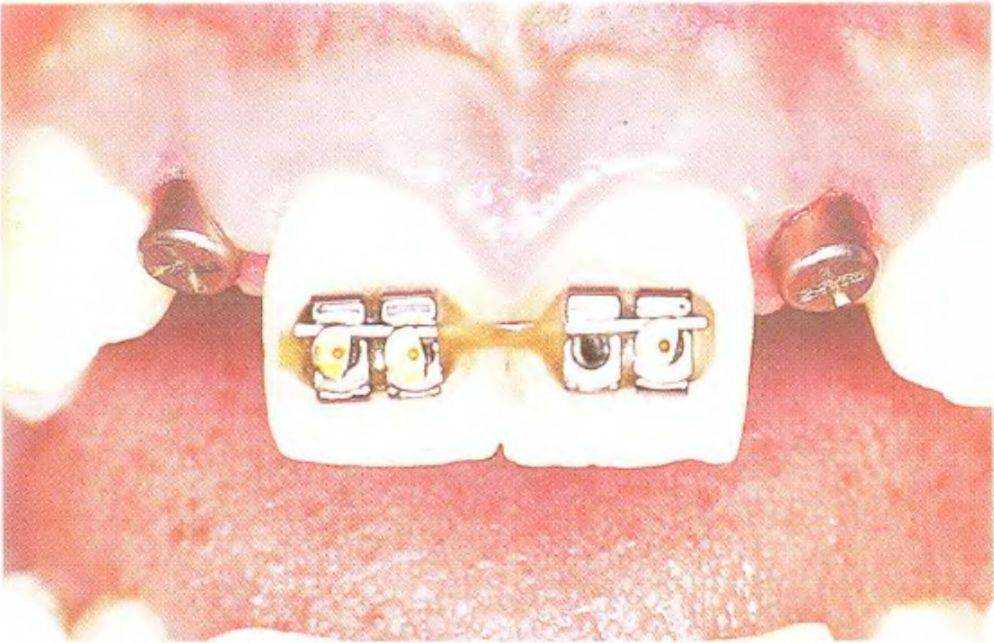
Рис. 3-39z. Вид после второго хирургического этапа имплантации. Рецессия вестибулярной костной стенки (на момент установки имплантатов автор не был знаком с концепцией «эстетического окна»).
ровой калибровкой (рис. с 3-39п по 3-39г). Полученные данные отметили на спиле модели в проекции предполагаемой имплантации. Такой прием позволяет не только определить оптимальное положение имплантата, но и подобрать абатмент (рис. 3-39s и 3-39t).
Рис. 3-39аа. Окончательные металлокерамические коронки с опорой на имплантаты.
Положение имплантата отметили на модели в соответствии с принципами «эстетического окна» по Гомесу (Gomez) (см. главу Б). После определения положения имплантата и состояния кости изготовили хирургический шаблон со втулками диаметром 2 мм (рис. с 3-39u по 3-39w). В переднем отделе качество
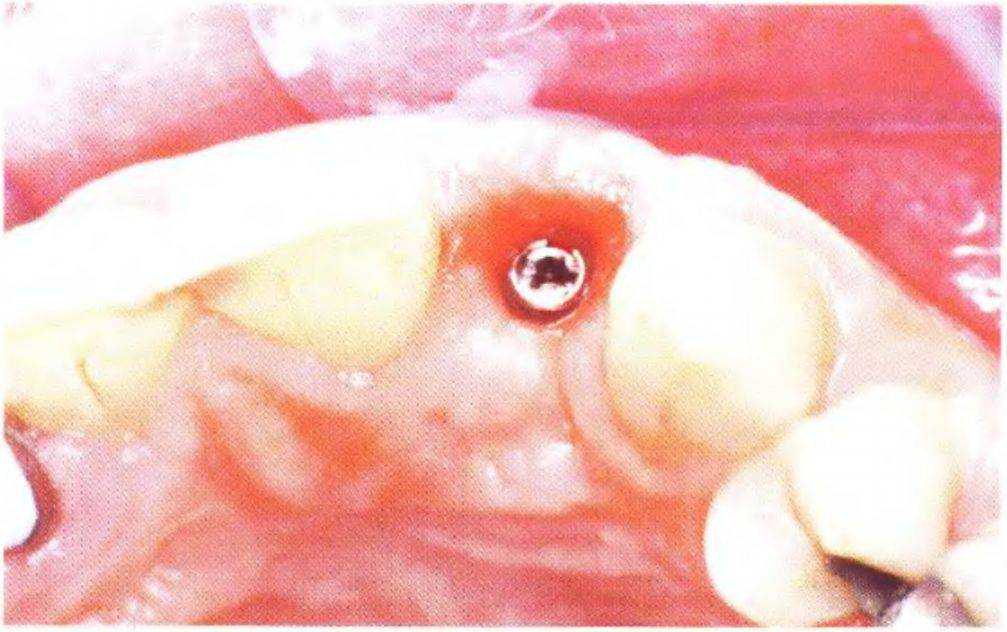
Рис. 3-40а. Имплантат установлен в правильном положении
Рис. 3-40b. Хороший эстетический результат
Рис. 3-41Ь. Плохоприпасованный съемный полный протез
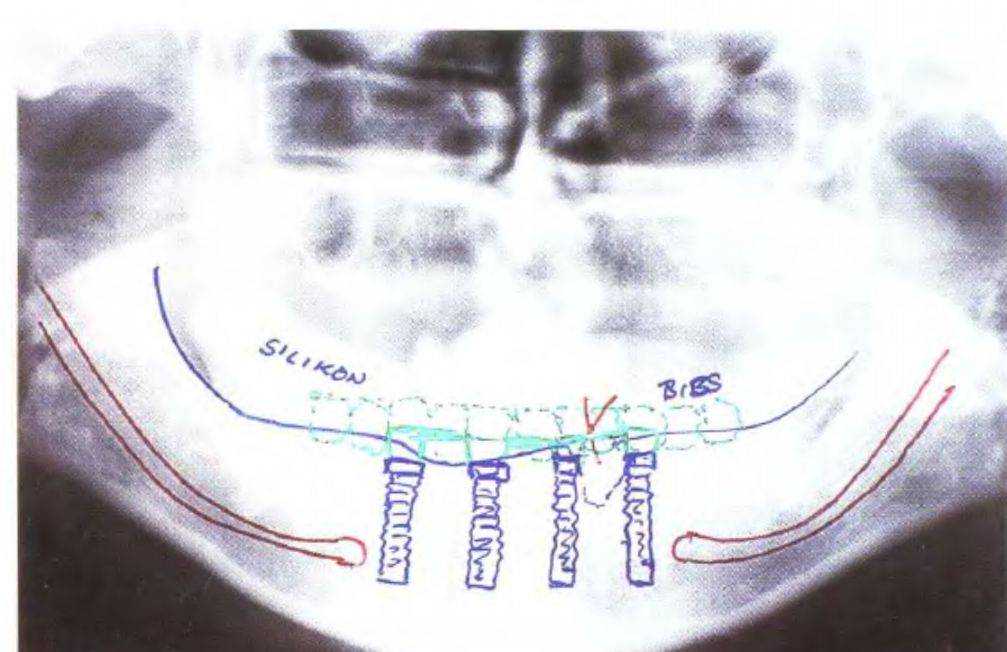
Рис. 3-42. Планирование имплантации на панорамной рентгенограмме
Рис. 3-41 а. Пациент 75 лет недоволен съемным полным протезом нижней челюсти
Рис. 3-41 с. Исходная панорамная рентгенограмма челюстей того же пациента
кости обычно соответствует классу D3, что подтвердилось в ходе операции. После установки имплантатов ушили края раны и сделали контрольную рентгенограмму (рис. 3-39х и 3-39у). На втором хирургическом этапе имплантации установили формирователи десны (рис. 3-39z). В данном случае при протезировании использовали угловые абатменты и металлокерамические коронки (рис. 3-39z и 3-39аа).
На рис. 3-40а и 3-40Ь продемонстрирован результат лечения через 10 лет после протезирования. Несмотря на продолжительное функционирование, состояние тканей и реставраций остается удовлетворительным.
Рис. 3-44. «Среднесагиттальная томография» представляет собой участок боковой цефалограммы
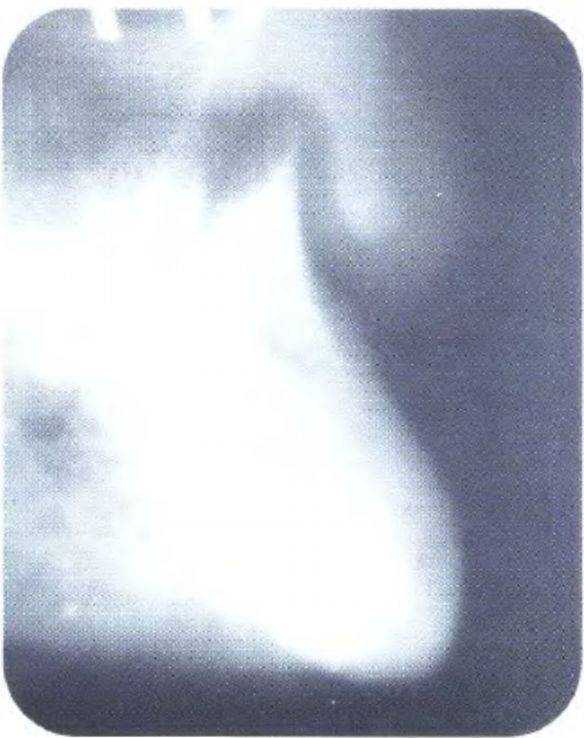
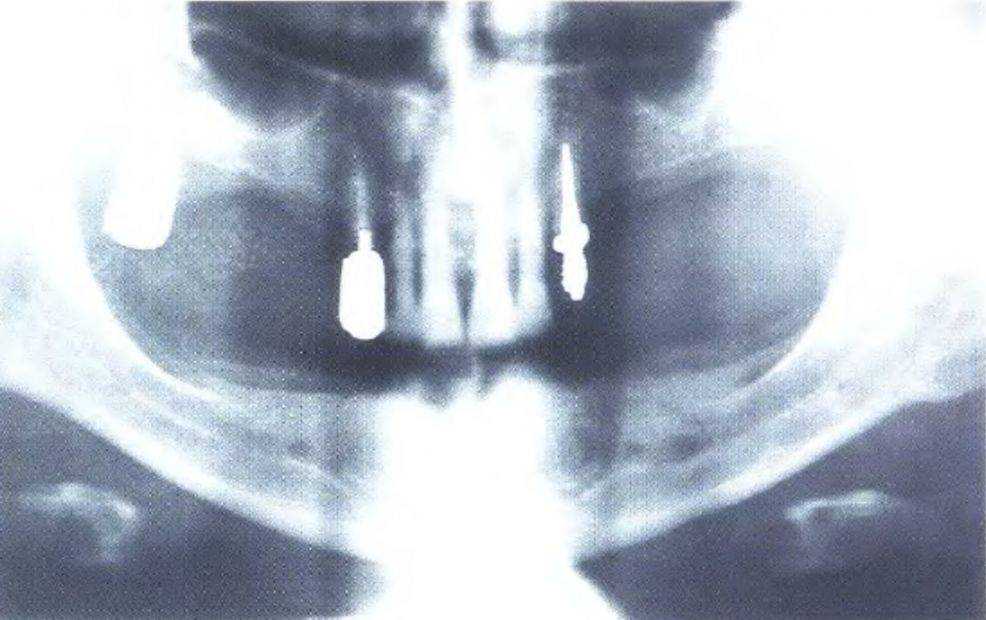
Рис. 3-43. Панорамная рентгенограмма челюстей при полной адентии нижней челюсти
Рис. 3-45а. На боковой цефалограмме визуализируются вестибулярные и небные контуры передних зубов, покрытых фольгой
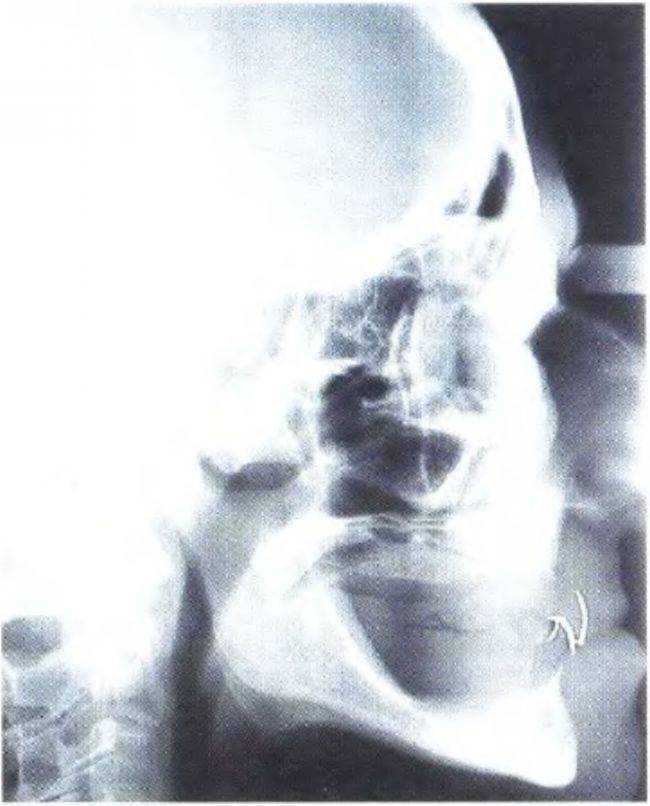
Рис. 3-45Ь. Функциональный анализ цефалограммы
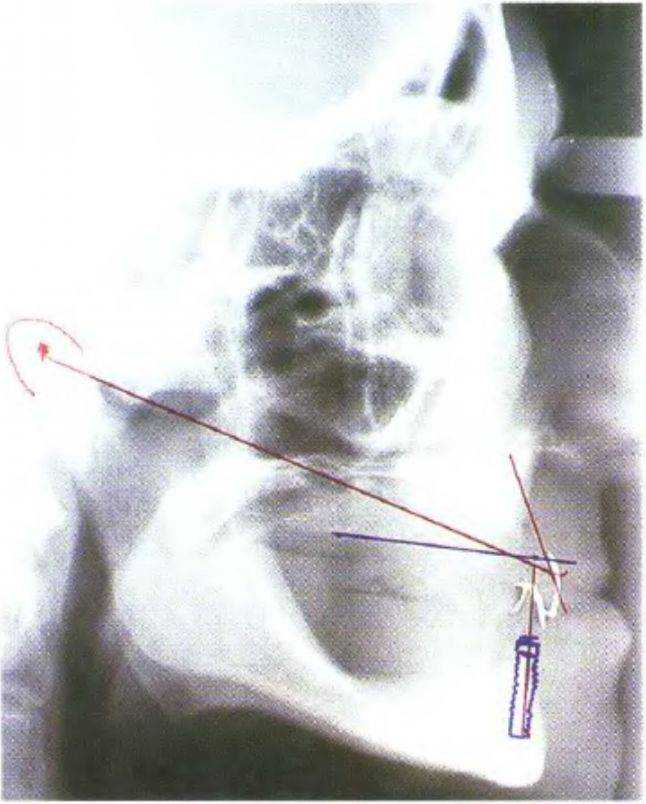
Рис. 3-46. Схематичное изображение поперечных срезов нижней челюсти при адентии различной степени выраженности

Показания: Полная адентия нижней челюсти.
Пациент 75 лет обратился с жалобой на недостаточную ретенцию съемного полного протеза нижней челюсти. Пациент требовал изготовления несъемной конструкции (рис. 3-41 а и 3-41Ь).
Высоту кости нижней челюсти можно определить с помощью панорамной рентгенограммы (рис. 3-41 с). Кроме того, панорамный снимок можно поместить в прозрачный файл и нарисовать на нем контуры имплантатов в нужном положении (рис. 3-42). Такой рисунок следует сохранить в карте пациента и использовать при получении информированного согласия на лечение. Затем следует провести калькуляцию приблизительной стоимости лечения. При получении согласия на общий план и стоимость можно приступать к более детальной диагностике (рис. 3-43 и 3-44).
Одним из наиболее эффективных способов является боковая цефалограмма с фиксированной к передним зубам полоской свинцовой фольги (как описано ранее в данной главе и главе 6). Такой снимок позволяет провести анализ переднего отдела нижней и верхней челюсти, а также определить наклон имплантата и высоту кости. Кроме того, с помощью боковой цефалограммы можно выполнить сагиттальный функциональный анализ (рис. 3-45а и 3-45Ь). На рис. 3-46 представлены варианты сечения нижней челюсти в ее переднем отделе в зависимости от степени атрофии. Обычно плотность костной ткани в данном участке соответствует классу D1.
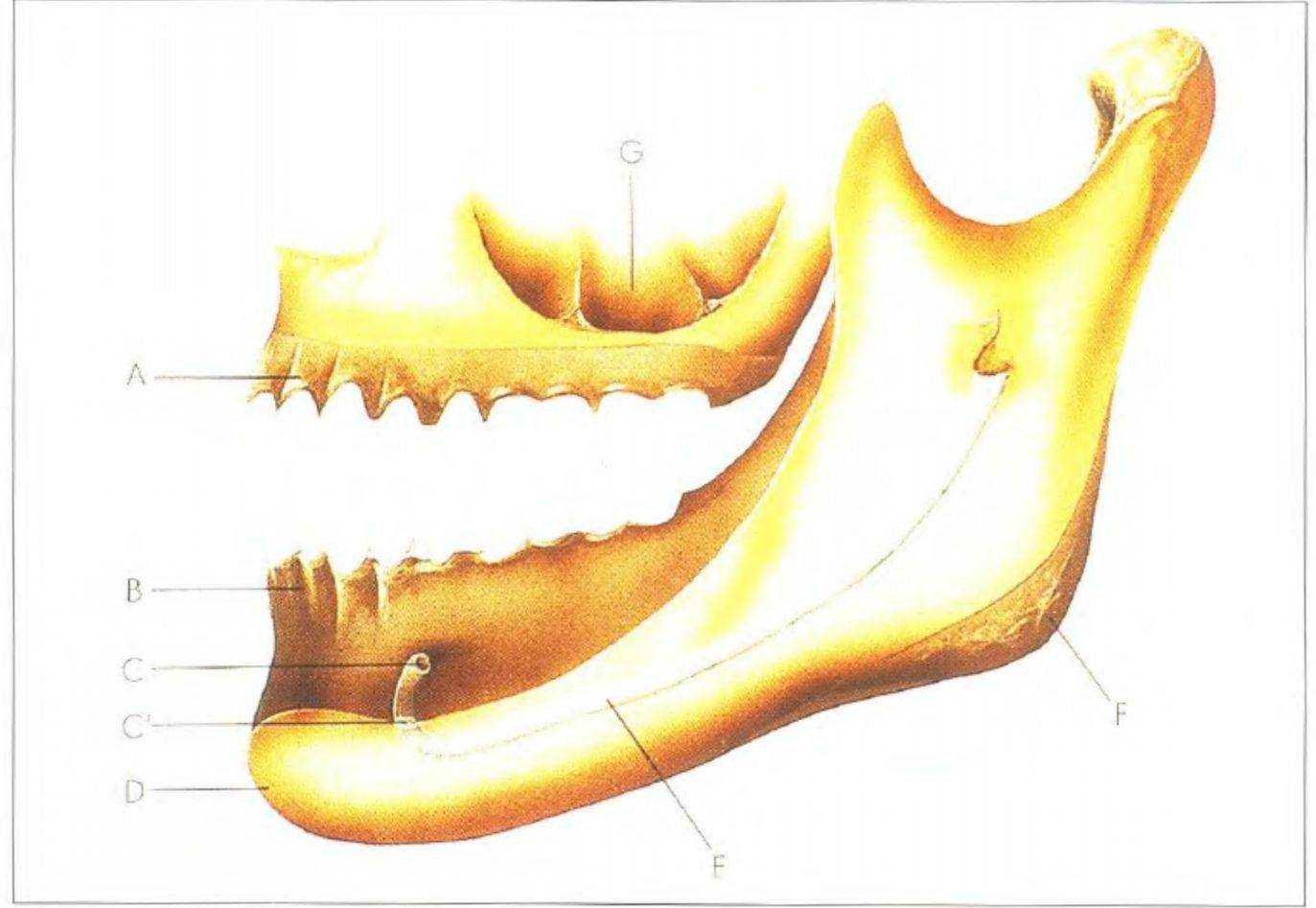
Рис. 3-47. Путь нижнего альвеолярного нерва
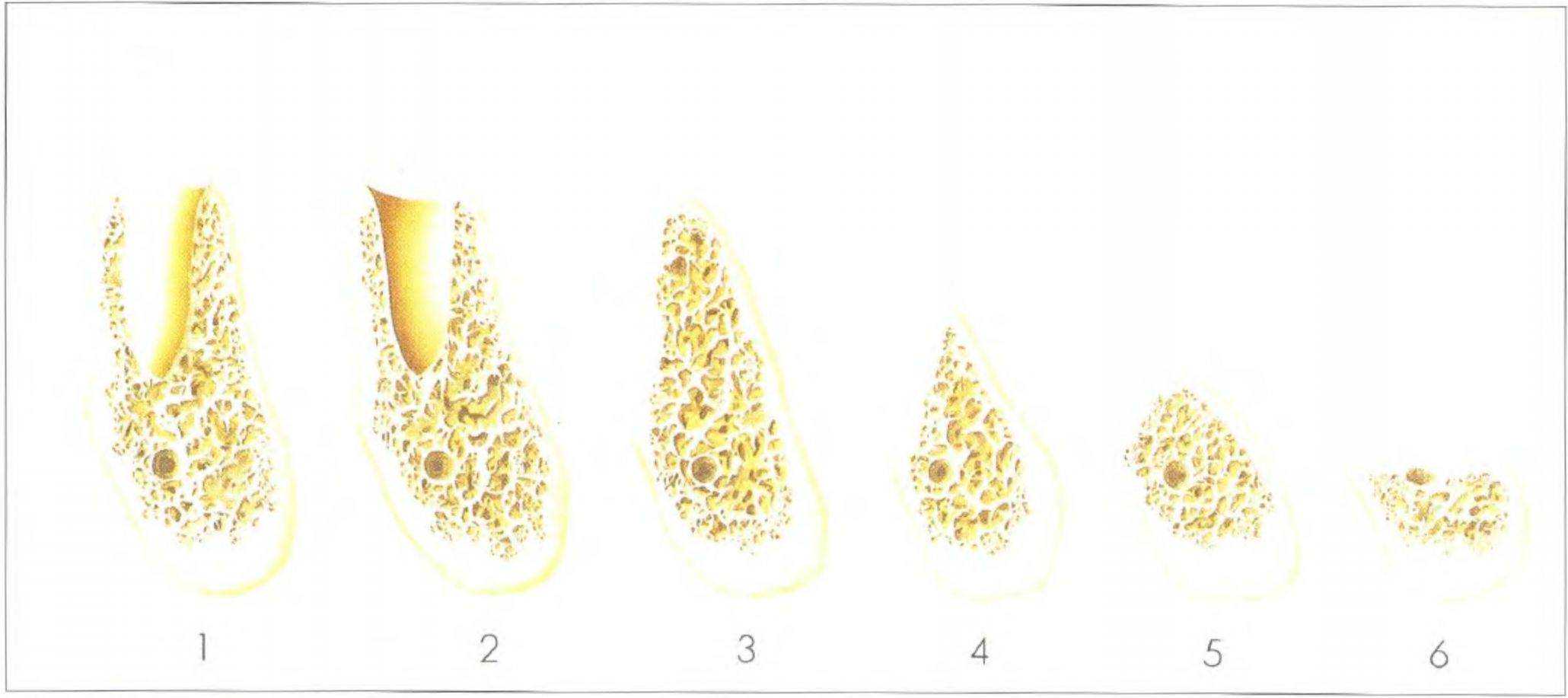
Рис. 3-48. Степень резорбции боковых отделов нижней челюсти по Этвуду (от 1 до 6) (опубликовано с разрешения из книги Watzek)
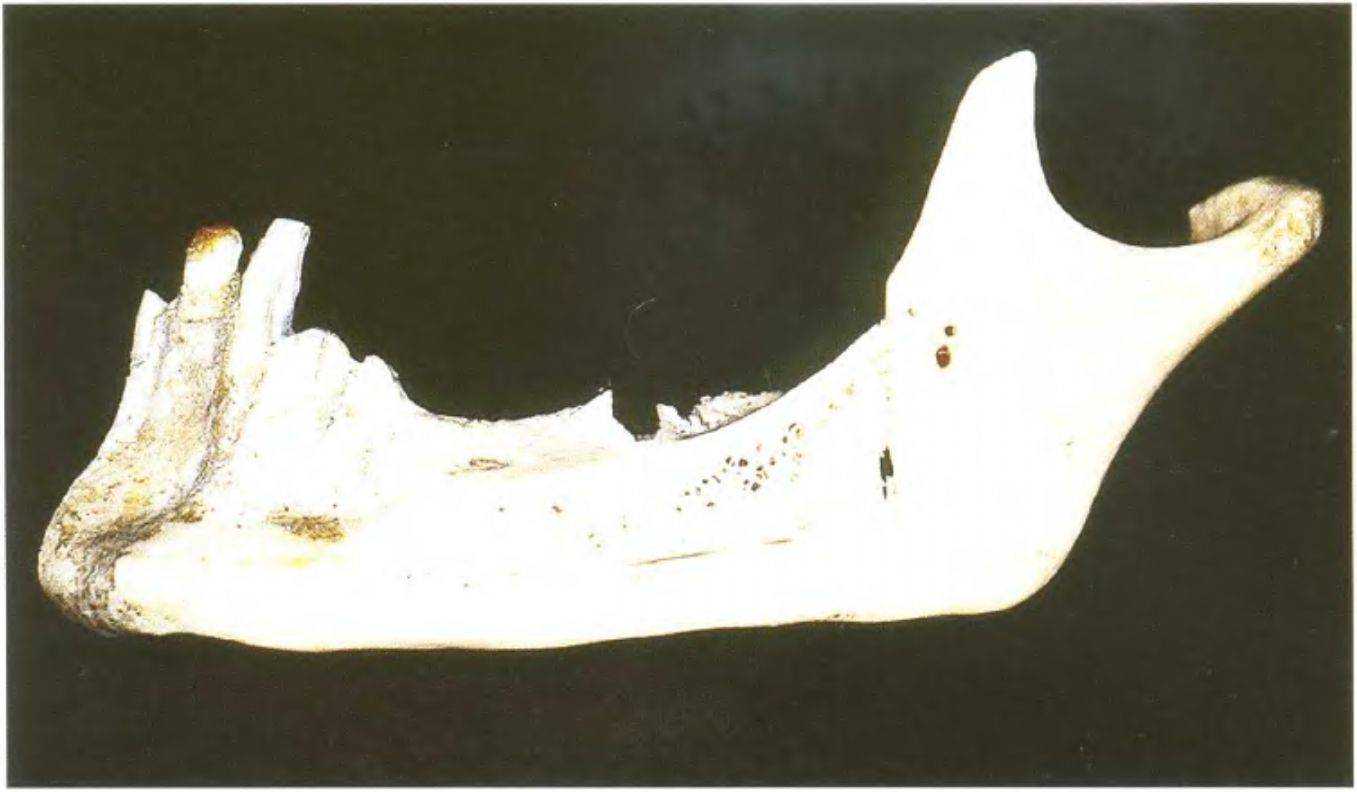
Рис. 3-49. Выраженная резорбция нижней челюсти

Рис. 3-50. Схема прогрессирования резорбции в области подбородочного отверстия (опубликовано с разрешения из книги Watzek)
Показания: Концевые дефекты зубного ряда нижней челюсти.
В боковых отделах нижней челюсти возможности имплантации ограничены не только объемом доступной кости, но и нижнечелюстным каналом (рис. 3-47 и 3-48). Установка имплантатов затрудняется из-за анатомических условий, особенно при наличии выраженной резорбции (рис. 3-49 и 3-50). Необходимо предпринимать все меры предосторожности для профилактики повреждения нижнего альвеолярного нерва (рис. 3-51). Следует получить максимальный объем информации о состоянии кости в области предполагаемой имплантации.
При получении панорамной рентгенограммы совершенно необходимо использовать шарики или штифты для точного определения степени искажения в интересуемой области (рис. 3-52). Значительное усовершенствование панорамных рентгенаппаратов в последние годы позволило снизить степень искажения изображения и облучения пациентов. Производители имплантатов предлагают прозрачные шаблоны с изображенными на них имплантатами (все варианты длины и диаметра) с различной степенью увеличения, которую подбирают в зависимости от степени искажения рентгенограммы. Такие шаблоны накладывают на рентгенограмму для определения оптимальных по высоте участков (рис. 3-53а и 3-53Ь).
Кроме того, некоторые производители предлагают стальные линейки с маркировкой единиц измерений в различном масштабе: 1:1 - для снимков без
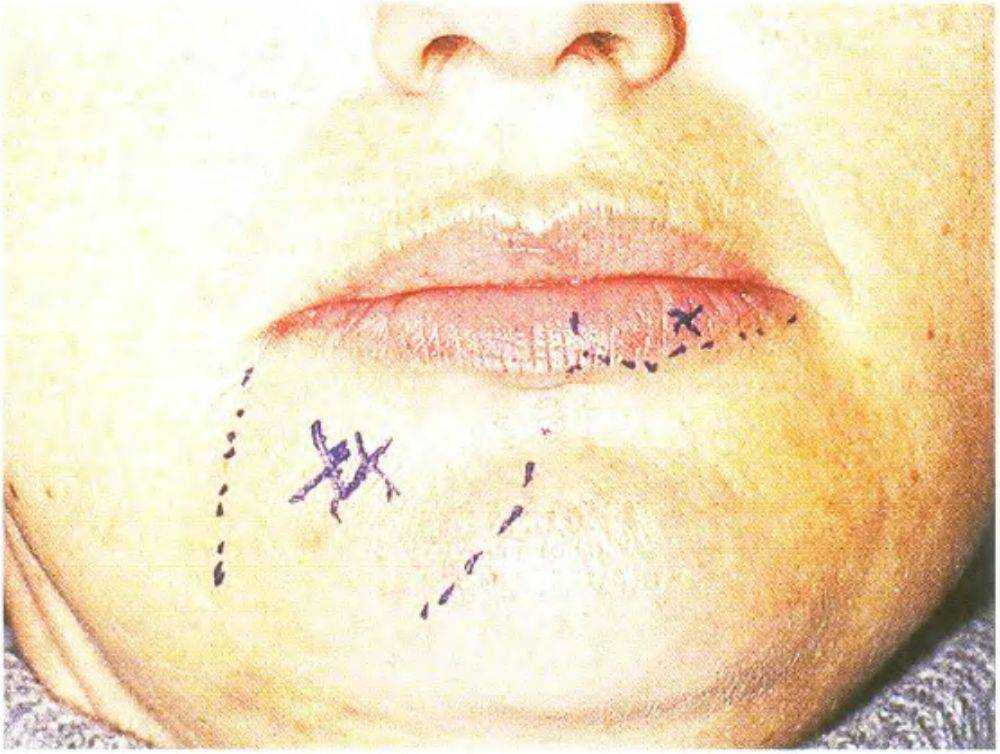
Рис. 3-51. Область парестезии при повреждении нижнего альвеолярного нерва
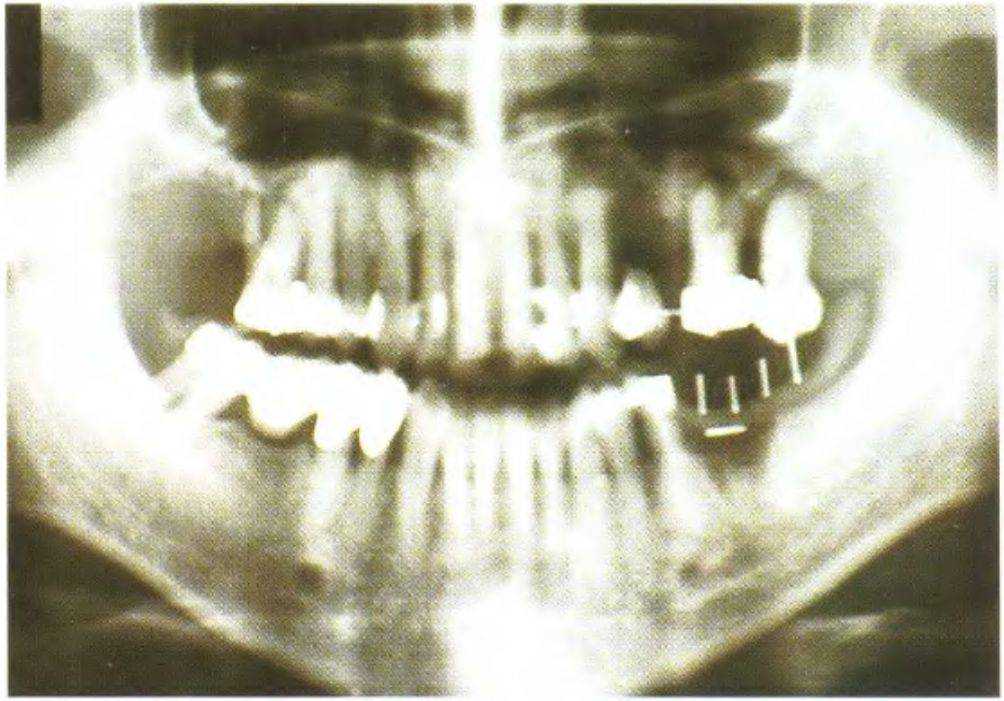
Рис. 3-52. Панорамная рентгенограмма с измерительными штифтами
Рис. 3-53а. Прозрачные шаблоны
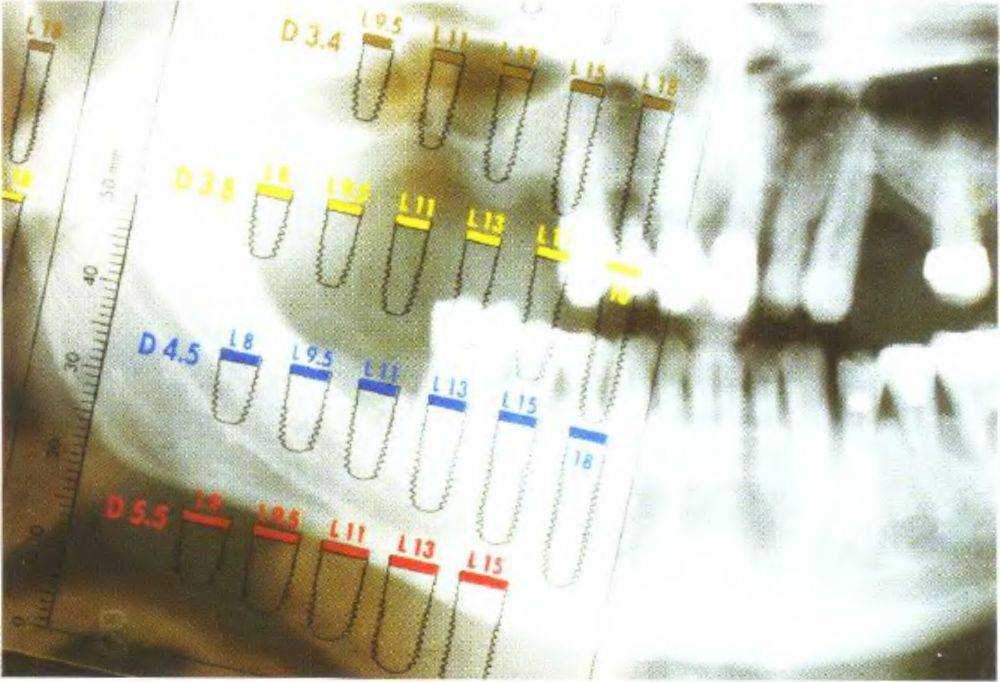
Рис. 3-53Ь. Прозрачный шаблон наложен на панорамную рентгенограмму

Рис. 3-55. Толщина слизистой отмечена на модели нижней челюсти в боковом отделе

Рис. 3-54. Линейка со шкалами 1:1 и 1:1,25
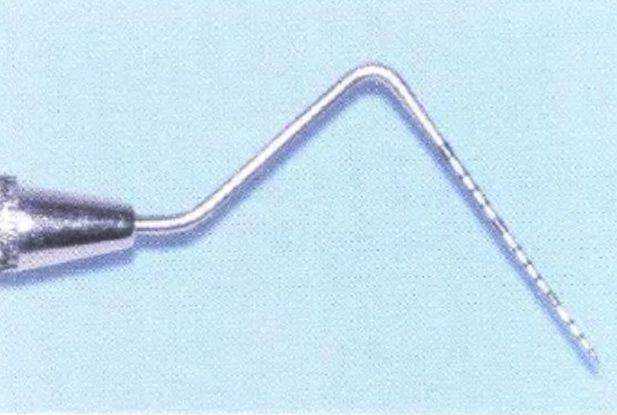
Рис. 3-56. Острый пародонтологический зонд
Рис. 3-57b. Поперечные срезы в переднем и боковом отделах

Рис. 3-57а. Панорамный рентгенологический аппарат
искажения; 1:1,25 - для панорамных снимков (рис. 3-54). Масштабные линейки могут быть простерилизованы и использованы для проведения измерений непосредственно в полости рта пациента во время проведения вмешательства.
Обычно на панорамной рентгенограмме нижнечелюстные каналы и подбородочные отверстия визуализируются достаточно четко. Подбородочное отверстие всегда локализуется апикальнее второго премоляра. Таким образом, анализ панорамной рентгенограммы с помощью перечисленных выше инструментов позволяет определить высоту и ширину пространства для установки имплантата. Для изучения контура кости можно использовать остроконечный пародонтологический зонд, которым измеряют толщину мягких тканей в области предполага-
Рис. 3-57с. Томография бокового отдела нижней челюсти
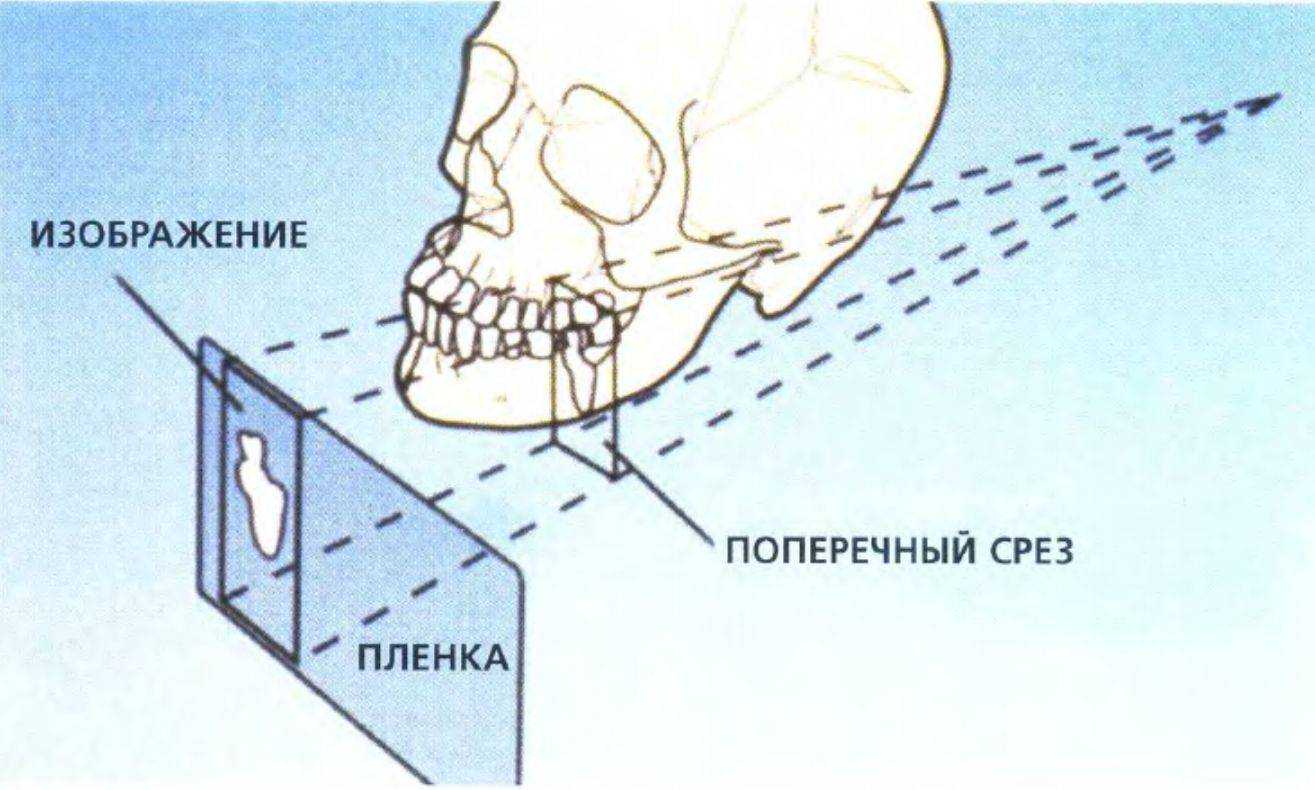
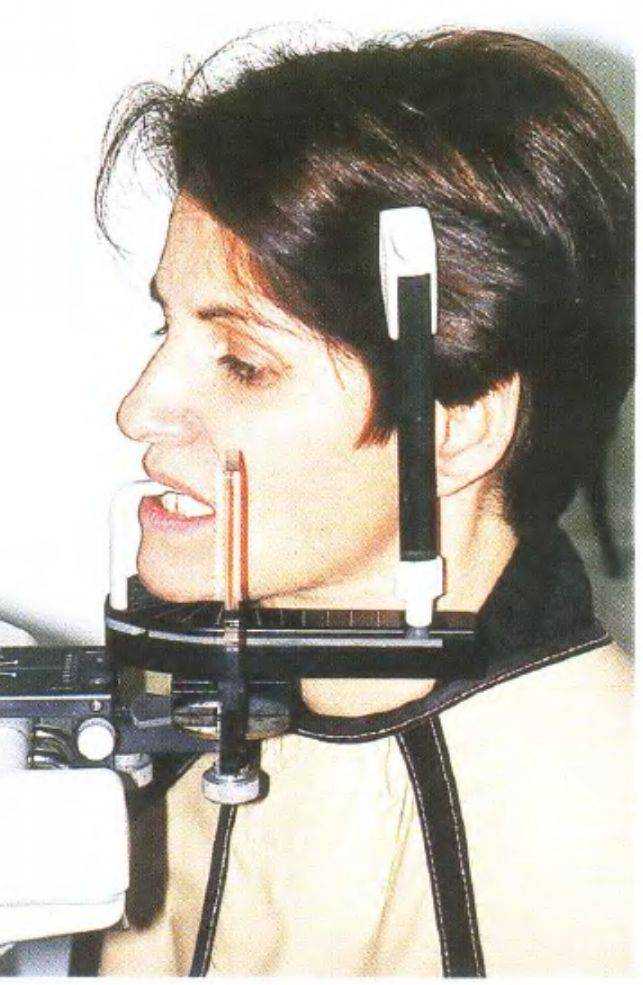
Рис. 3-57е (справа). Коррекция датчика
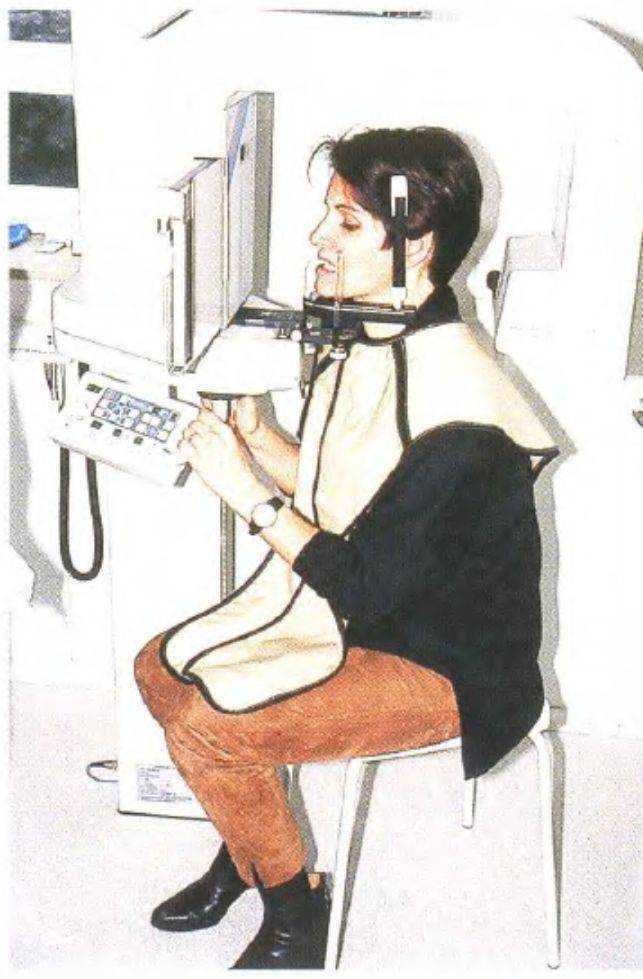
Рис. 3-57d {слева). Во время получения панорамного снимка пациентка находится в положении сидя
Рис. 3-58а {справа). Томография в области нижнего правого второго премоляра (подбородочное отверстие)
Рис. 3-57f {слева). Место для опоры подбородка со шкалой для поперечных срезов
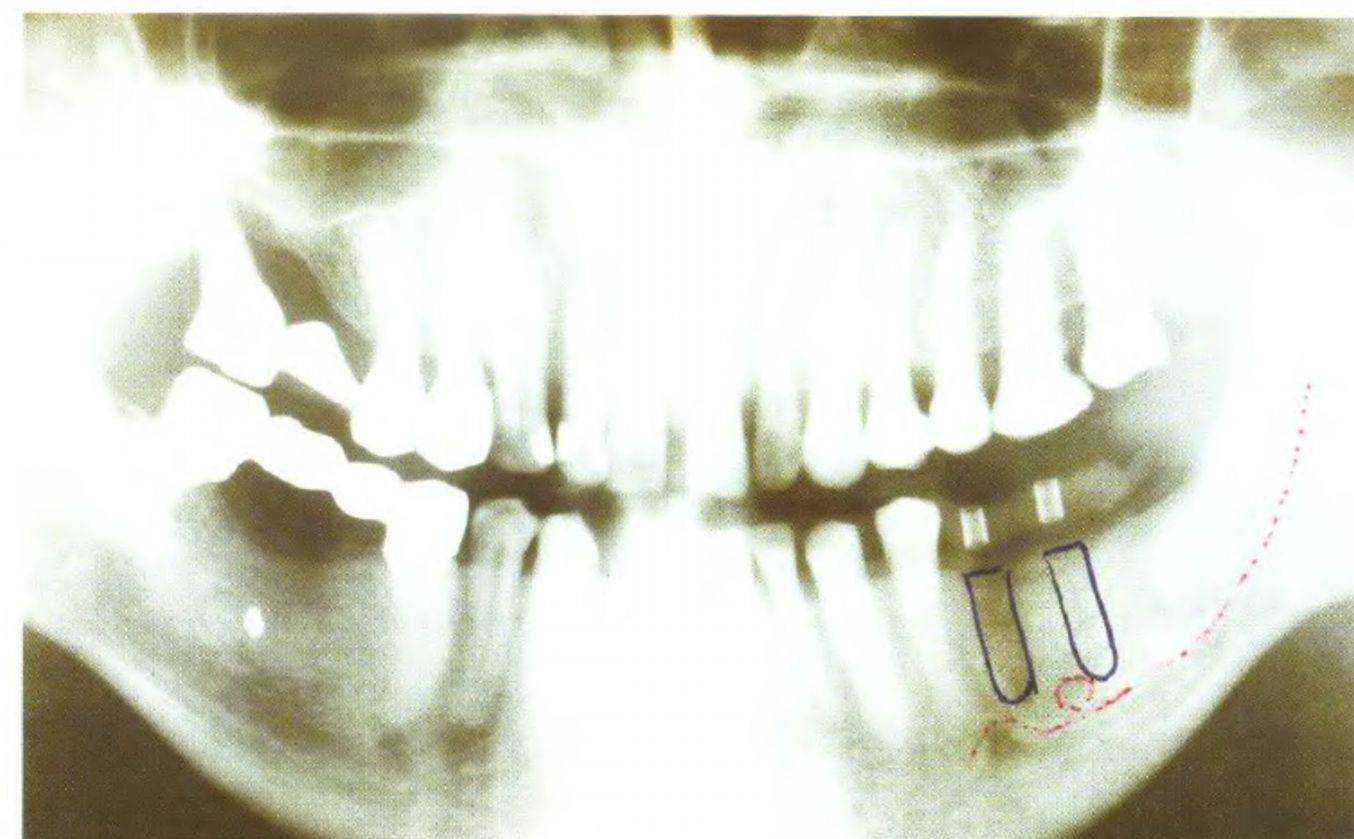
Рис. 3-59а. Панорамная рентгенограмма с отмеченными участками предполагаемой имплантации
Рис. 3-59Ь. Томография в участке предполагаемой имплантации.
дистальный срез (слева): центральный срез (е центре); медиальный срез (справа)
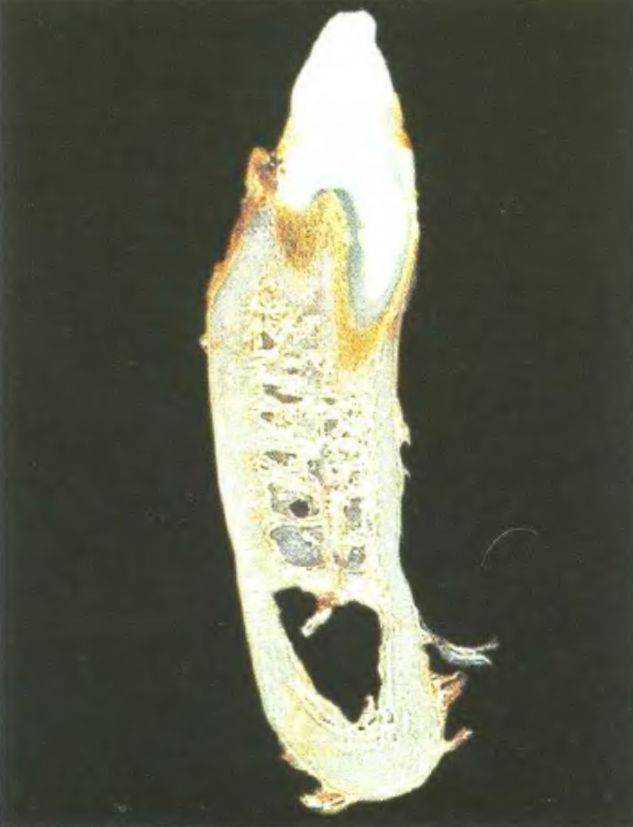
Рис. 3-58Ь. Анатомический препарат. Срез в области нижнего правого второго премоляра (из архива д-ра Benner, Мюнхен, Германия)
Рис. 3-60. Нижнечелюстное отверстие на восходящей части ветви
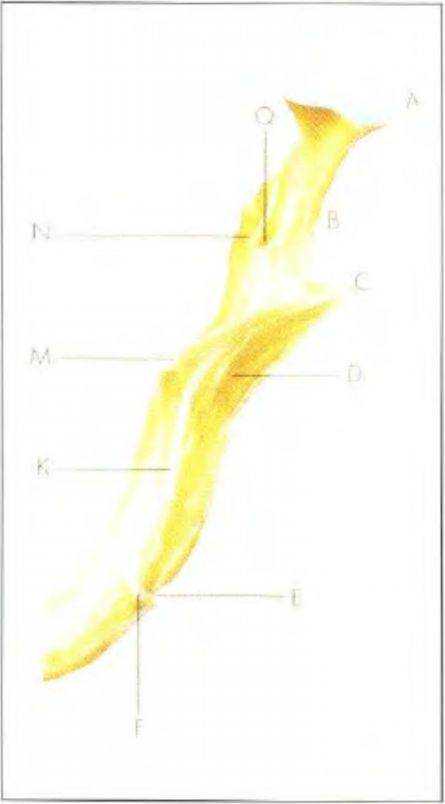
Рис. 3-61. Путь нижнечелюстного канала (опубликовано с разрешения из книги Watzek)
Рис. 3-62Ь. Протезирование с опорой на имплантаты, установленные в области нижних моляров
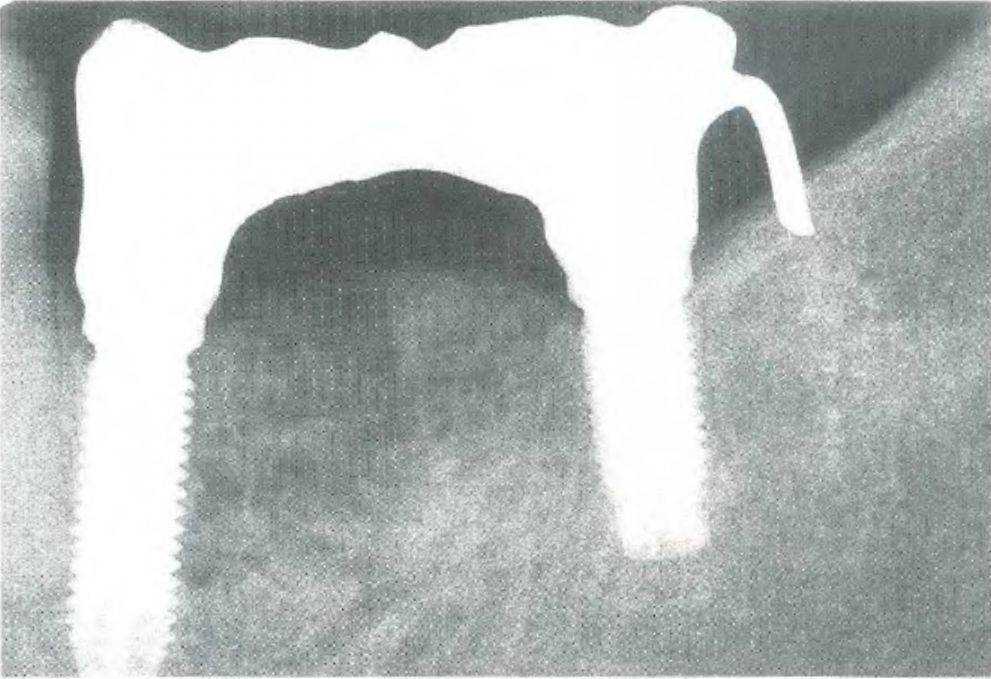
Рис. 3-62а. Имплантаты установлены в области нижних левых первого и второго моляров (этап примерки каркаса)
емой имплантации. Однако такой метод недостаточно эффективен при наличии пологого неба, мелкого преддверия и высокого расположения дна полости рта (рис. 3-55 и 3-56).
Современные панорамные рентгеновские аппараты позволяют делать не только панорамные снимки, но и томограммы. Искажение при получении томограмм (рис. 3-57 и 3-58) составляет 1:1,4, при использовании аппарата Сканора (Scanora)- 1:1,17. Ранее качество таких снимков оставляло желать лучшего, однако сегодня оно удовлетворяет диагностическим требованиям и продолжает повышаться (рис. 3-59а и 3-59Ь).
Врач-стоматолог обязан досконально понимать анатомию нижней челюсти и иметь представление о ее пространственном положении Сосудисто-нервный пучок нижней челюсти входит в нее на язычной поверхности восходящей части ветви, проходит диагонально в медиальном направлении и выходит в области подбородка (рис. 3-60 и 3-61).
В боковых отделах качество кости нижней челюсти обычно соответствует классу D2, хотя у пожилых пациентов при продолжительной адентии в боковых отделах могут встречаться полости. При наличии сомнений рекомендуется проведение КТ
(
однако в большинстве случаев для адекватного лечения достаточно данных перечисленных выше диагностических методов (рис. 3-62а и 3-62Ь).
При выполнении хирургического вмешательства следует соблюдать следующие рекомендации:.
1 При сверлении кости следует пользоваться ограничителями глубины.
2 Вместо проводниковой следует использовать инфильтрационную анестезию и инъекции препара-

Рис. 3-63. Лидо-Хиал А - препарат гиалуронидазы для повышения проницаемости костной ткани
тов, содержащих гиалуронидазу, что увеличивает проницаемость костной ткани для анестетика (рис. 3-63). Такой подход позволяет пациенту почувствовать приближение сверла к нижнечелюстному каналу на расстоянии 2 мм.
Показания:.
Установка имплантатов на верхней челюсти.
При адентии верхней челюсти стоматологи часто сталкиваются с очень неприятными сюрпризами. Плотная и толстая десна создает иллюзию плотной кости и оптимальных условий для установки имплантатов (рис. 3-64а). Однако после отслаивания лоскута оказывается, что альвеолярный гребень напоми-
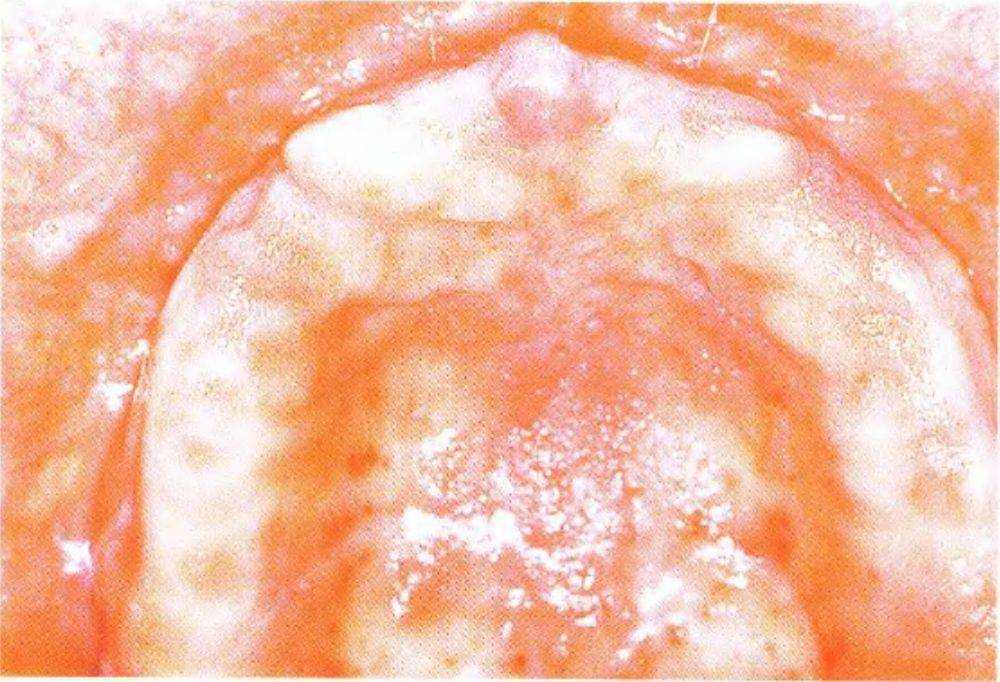
Рис. 3-64а. Полная адентия верхней челюсти
Рис. 3-64Ь. Вид верхней челюсти после откидывания лоскута. В результате резорбции альвеолярного отростка сформировался острый край гребня, что сильно затрудняет установку имплантатов
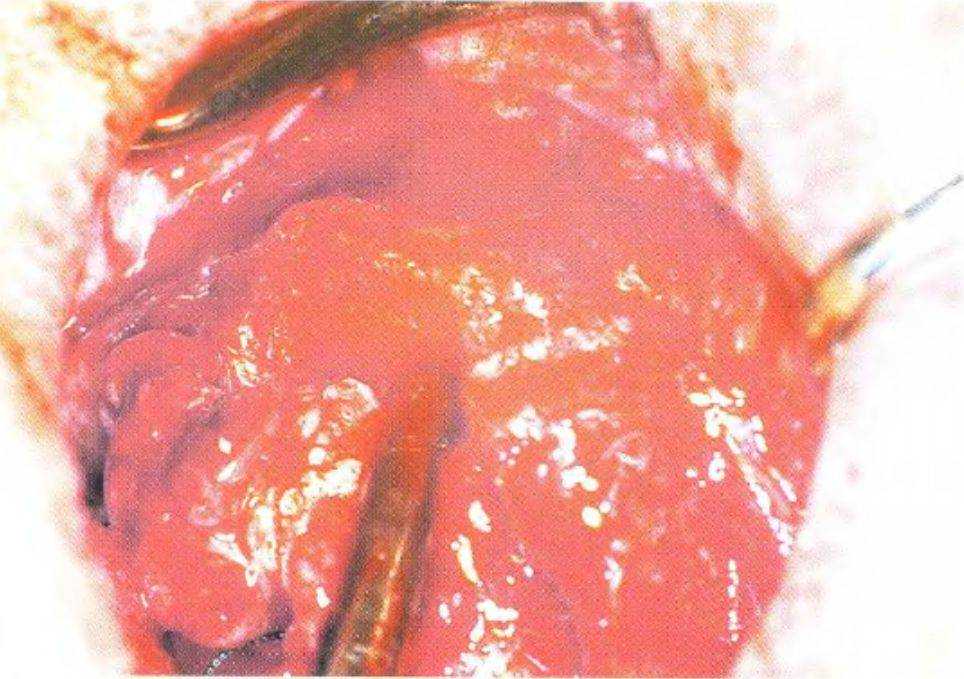
Рис. 3-65а. Система Симплант. Трехмерный анализ данных КТ
Рис. 3-65Ь. Определение положения имплантата на компьютере с помощью системы Симплант
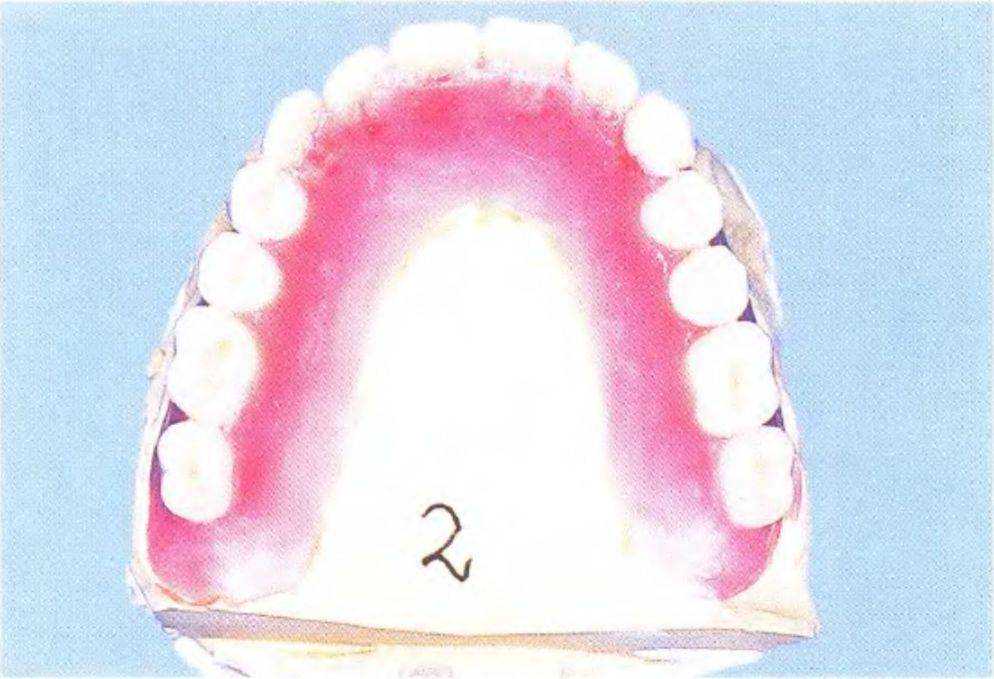
Рис. 3-65с. Планирование эстетического результата протезирования.
Рис. 3-65d. Планирование функционального результата протезирования
Рис. 3-65е. Положение имплантатов определяется направляющими, установленными в соответствии с ортопедическими требованиями
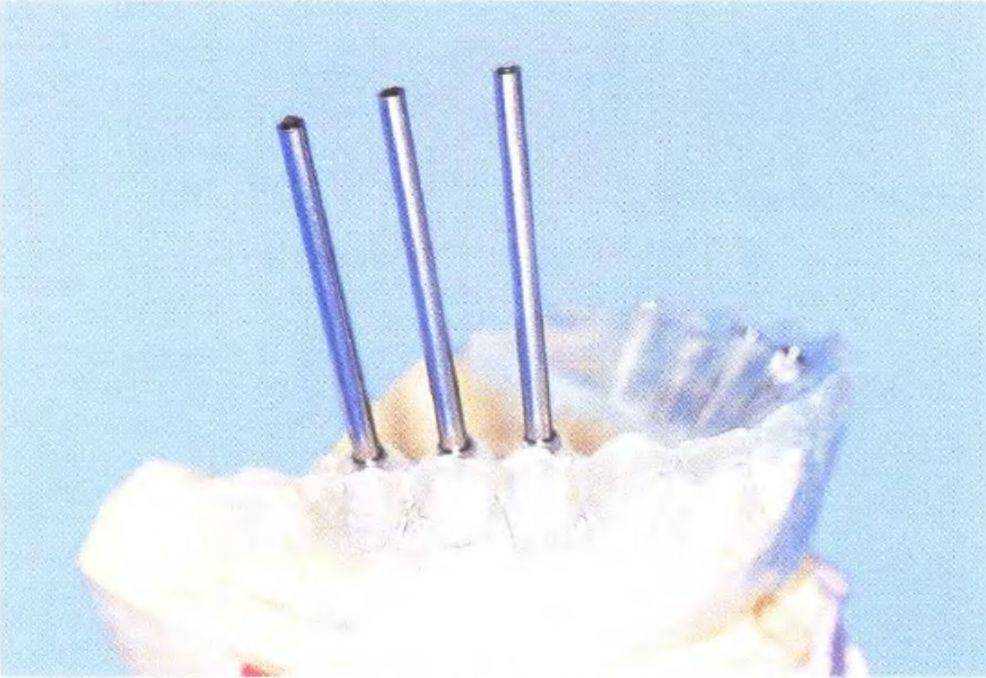
Рис. 3-65f. Направляющие определяют локализацию и наклон имплантатов
нает лезвие ножа с неровными участками резорбции и делает имплантацию не только сложной, но подчас и невозможной (рис. 3-64Ь).
Поскольку резорбция кости верхней челюсти проходит неравномерно и оставляет выраженные дефекты, при планировании имплантологического лечения настоятельно рекомендуется использование компьютерной томографии. В настоящее время производители предлагают различные инструменты для проведения точной диагностики, включая программное обеспечение для анализа данных КТ (например, Симплант; Simplant).
При наличии адекватного оборудования и соответствующей подготовки рентенологи могут провести КТ необходимых участков и предоставить данные в необходимом формате. Обычно используется формат DICOM (Цифровые изображения и коммуникации в медицине; Digital Imaging and Communications in Medicine). После обработки данные передаются в клинику, где проводится их анализ с помощью соответствующего программного обеспечения (рис. с 365а по 3-65f). Данная процедура требует значительных затрат времени и средств, а вложение в программное обеспечение обосновано для тех специалистов, которые часто проводят имплантологическое лечение. В противном случае автор рекомендует обращаться за помощью к коллегам, уже имеющим все необходимое для проведения указанного анализа. Всю информацию можно получить как в электронном, так и в напечатанном виде.
Сегодня существуют системы трехмерной компьютерной навигации, которые позволяют контролировать проведение хирургического вмешательства в режиме реального времени. По мере повышения качества и распространения этих систем произойдет снижение их стоимости.
Рис. 3-66а. Навигационная система РобоДент (опубликовано с разрешения из статьи Kniha et al.)
Рис. 3-66с. Демонстрация установки имплантатов под контролем навигационной системы на трехмерной модели (опубликовано с разрешения из статьи Kniha et al.)
В качестве резюме следует отметить, что при планировании обширного имплантологического лечения на верхней челюсти необходимо проведение КТ во избежание развития интраоперационных осложнений. С помощью данных КТ стоматолог может точно определить высоту, ширину, контур и качество (плотность измеряется в единицах Хаунсфильда (Hounsfield)) кости в области предполагаемой имплантации.
В ближайшем будущем распространится применение усовершенствованных навигационных систем, которые уже сейчас хорошо себя зарекомендовали. Остается надеяться, что скоро они станут экономически доступны для многих стоматологических клиник (рис. с 3-6ба по 3-66с).
Материалы.
Брекеты (Форестадент; Forestadent).
Пленка для прицельных снимков (Истман Кодак;.
Eastman Kodak).
Пленка для панорамных снимков (Истман Кодак). Острый пародонтологический зонд (Хью-Фриди; НиFriedy).
Системы имплантатов, указанные в данной главе: HATI (Томмен Медикал; HATI, Thommen Medical); Бронемарк (Нобель Байокер; Branemark, Nobel Biocare); Ксайв (Фриадент; Xive, Friadent). Стальные втулки для сверления (хозяйственный магазин).
Титановые втулки для хирургических шаблонов (разные производители).
Панорамный рентгенологический аппарат (Планмека; Planmeca) с возможностью получения боковых цефалограмм и томограмм (www.trophy-digital.com). Измерительные устройства для панорамных снимков (Бредент; Bredent).
Рентгенологическая система Сканора (Соредекс; Scanora, Soredex).
Местный анестетик Ультракаин (Санофи-Авентис; Ultracain, Sanofi-Aventis).
Вытяжка из гиалуронидазы Лидо Хиял А (Уайлд; Lido Hyal A, Wild).
Система анализа данных КТ Симплант (Материалайз; Simplant, Materialise). Навигационная система Рободент (Robodent). Анатомическая модель черепа (из специализированного магазина).
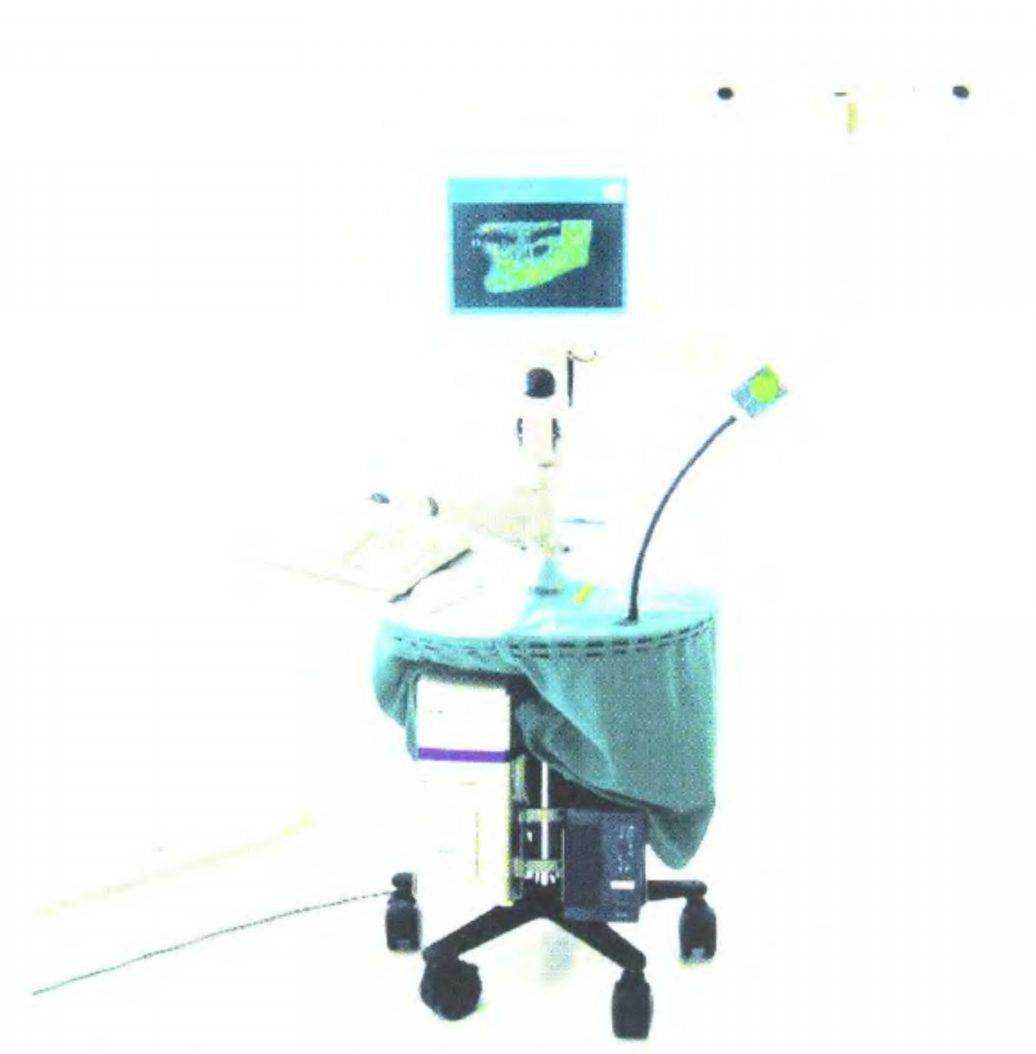
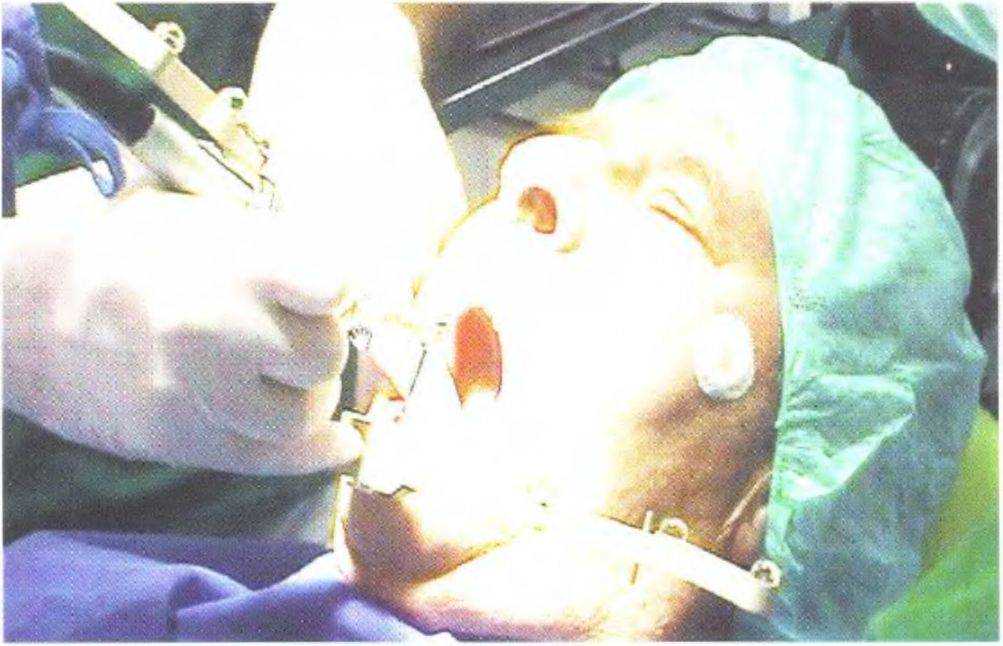
Рис. 3-66b. Установка имплантатов под контролем навигационной системы (опубликовано с разрешения из статьи Kniha et al.)
