4.
Есть ли у пациента противопоказания к каким-либо из потенциально возможных вариантов лечения?.
Изучение местных факторов.
1. Возможно ли обеспечение адекватного доступа в полость рта? Если доступ ограничен, то осуществление некоторых вариантов лечения будет затрудне-
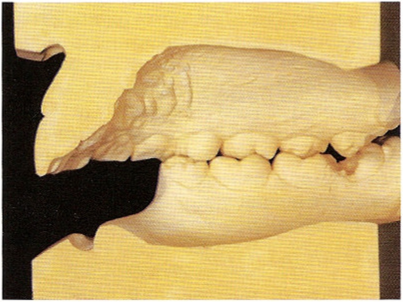
Рис. 3.6. У данного пациента соотношение резцов по классу I. Если в оставшийся альвеолярный гребень установить имплантаты, то зубы в протезе должны будут значительно выступать вперед для обеспечения такого же соотношения.

Рис. 3.7. Резорбция кости на верхней челюсти привела к необходимости создания вестибулярного наклона зубов несъемного протеза для обеспечения приемлемой эстетики.
но или даже невозможно (рис. 3.6—3.8, 3.15).
2.
Требуется ли восстанавливать у пациента отсутствующие зубы?.
3.
Стабильна ли ситуация в полости рта настолько, что восстановление дефектов обеспечит нормальное функционирование зубных рядов на сколько-ни-будь длительный период? Если нет, то каков прогноз для оставшихся зубов?.
4.
Каково состояние зубов, окружающих дефект? Могут ли они обеспечить подходящую опору для адгезивного или традиционного мостовидных протезов? Нуждаются ли они в лечении (в таком случае установка традиционного мостовидного протеза подойдет) или же они здоровы (тогда адгезивный мостовидный протез будет более подходящим решением)?.
5.
Есть ли высокая линия губы при улыбке или разговоре, при которой фронтальный отдел сильно обнажается? Это предъявляет значительные требования к внешнему виду любой конструкции, которая захватывает фронтальный отдел.
6.
На хорошем ли уровне гигиена полости рта у пациента, или ситуация такова, что вероятность возникновения кариеса и заболеваний пародонта возрастет при установке протеза?

Рис. 3.8. Такие состояния, как склеродермия, могут привести к ограниченному открыванию рта, это создает проблемы с доступом и часто ограничивает возможности применения имплантатов.

Рис. 3.9. Убыль костной ткани, следующая за потерей зубов, может быть значительной. На полностью беззубой нижней челюсти ментальное отверстие может находиться на одном уровне с краем альвеолярного гребня, так что нижнечелюстной канал может располагаться поверхностно. Эти факторы делают установку имплантатов очень рискованной. Резорбция кости на верхней челюсти также приводит к неадекватному для имплантации объему костной ткани.

Рис. 3.10. Верхнечелюстная пазуха и дно полости носа лежат довольно близко к апикальным отверстиям корней естественных зубов. Резорбция кости после утраты зубов часто приводит к приближению края альвеолярного гребня к этим структурам.

Рис. 3.11. В данном случае не хватает вертикального пространства для установки имплантатов на верхней и нижней челюстях.

Рис. 3.16. Возможность восстановления резцов на нижней челюсти с помощью протеза на имплантатах 8 данном случае сомнительна из-за недостаточного пространства для ортопедической конструкции и возможной окклюзионной перегрузки.
7.
Связаны ли потенциальные проблемы с пространством для ортопедической конструкции (см. рис. 3.9-3.14)?

Рис. 3.15. При ограниченном открывании рта могут возникнуть проблемы с доступом.
8.
Связаны ли потенциальные проблемы с местом для установки имплантата (рис. 3.15, 3.16)?

Рис. 3.12. Установка имплантата в область 43-го зуба противопоказана из-за узкого альвеолярного гребня, высокого прикрепления уздечки и недостаточного пространства между 42-м и 44-м зубами.

Рис. 3.13. Замещение 53-го зуба коронкой на имплантате осложняется соотношением этого зуба с 43-м при боковых движениях нижней челюсти, как это видно на рисунке 3.14.

Рис. 3.14. Пациент, изображенный на рисунке 3.13, при движении нижней челюсти вправо.
Сбор анамнеза и планирование лечения.
Какова цель сбора анамнеза и планирования лечения?.
Целями сбора анамнеза являются получение необходимой информации о пациенте и последующее проведение клинического обследования с использованием радиови-зиографа и исследованием диагностических моделей (блок 4.1). Это дает пациенту и врачу возможность принять правильное решение о лечении, учитывая имеющиеся условия. Для врача важно определить место расположения имплантата, возможные варианты конструкции будущего протеза, а также косметический и функциональный результаты лечения.
Таким образом, после сбора анамнеза врач должен быть уверен в преимуществе лечения с применением имплантатов над альтернативными вариантами, например установкой мостовидного или традиционного съемного протеза.
Блок 4.1. Данные, на основании которых строится план лечения
• Общий анамнез и история данного заболевания. • Результаты осмотра полости рта. • Результаты рентгенологического исследования. • Заключение психиатра (если необходимо). • Диагностические модели, загипсованные в артикулятор. • Изучение пробных протезов/моделей с восковыми шаблонами. • План, согласованный с хирургом, и хирургический шаблон. • Обсуждение всех вопросов и согласие пациента с планом лечения. • Расписка пациента |
Отсутствие последовательности в планировании лечения может привести к следующему:.
• Планируемая конструкция протеза не будет соответствовать расположению имплантатов.
• После неверно распланированного удаления зубов установленные имплантаты не смогут полностью взять на себя их функцию.
Как для врача, так и для пациента важно знать, что в ряде случаев возможна неудача остеоинтеграции и не всегда ее можно предотвратить даже при правильно спланированном лечении (блок 4.2).
В каких ситуациях применение имплантатов наиболее целесообразно?.
После первичной консультации и оценки конкретного случая врач уже может определить тех пациентов, которым показано лечение с применением имплантатов. Это может определяться степенью потери зубов.
Лечение пациентов с полной адентией.
Среди пациентов с полным отсутствием зубов на одной или обеих челюстях лече-.
Блок 4.2. Основная информация
• Жалобы. • Причины, по которым была выбрана установка имплантатов. • Есть ли у пациента удачный опыт ортопедического или терапевтического лечения?. • Проинформирован ли пациент обо всех особенностях требуемого лечения? |
ние с помощью имплантатов особенно показано следующим группам:.
• молодым пациентам, которые не могут носить протезы;.
• пациентам с сильной убылью костной ткани;.
• пациентам, которым ношение протезов с эмоциональной точки зрения не подходит.
Непереносимость протеза может быть физической, когда прикосновение к своду нёба вызывает сильный рвотный рефлекс; психологической, когда пациенту невыносима сама мысль о ношении съемного протеза. В случаях физической непереносимости установка имплантатов является хорошим решением проблемы при условии, что ее можно провести в данной клинической ситуации. Однако иногда рвотный рефлекс у пациента развит настолько сильно, что даже установка имплантатов не представляется возможной.
Иногда резорбция альвеолярного гребня может быть так выражена, что даже хорошо изготовленный протез будет иметь плохую стабильность или вызывать постоянные болевые ощущения.
Обычно это наблюдается в случаях, когда нижняя челюсть полностью лишена зубов и атрофична или когда протез на одной челюсти не имеет достаточной поддержки со стороны тканей полости рта, а его антагонистом является естественный зубной ряд с частичным отсутствием зубов.
Есть пациенты, которые психологически плохо переносят установку протезов, пусть даже качественно изготовленных. И хотя лечение с помощью имплантатов для многих из них является решением проблемы, есть и такие, которые ждут от врача чего-то невозможного. Такие пациенты перед лечением должны быть тщательно обследованы психиатром или психологом, так как тем, у кого наблюдаются такие состояния, как дисморфофобия, вряд ли поможет лечение вообще, а установка имплантатов — особенно.
Пациенты с частичной адентией.
Пациентов с частичной потерей зубов, которым может быть показана установка имплантатов, можно условно разделить на три группы:.
• пациенты с аномалиями развития или травмой;.
• пациенты со значительной потерей зубов в одном зубном ряду;.
• пациенты, у которых потеря зубов сопровождается значительной потерей окружающих тканей.
К первой группе относятся пациенты с нарушениями развития зубов или травмами, для которых сохранение оставшихся здоровых зубов является очень важным. Как правило, эту группу составляют молодые пациенты, начиная с тех, у которых нарушено развитие одного или двух передних зубов, заканчивая теми, у кого постоянных зубов всего несколько, а альвеолярная кость развита слабо. Такие зубы обычно мелкие, конической формы, могут отсутствовать контакты с антагонистами. Проведение имплантации возможно у пациентов с расщелиной нёба после проведения операции, курса ортодон-тического лечения и подсадки костной ткани.
К пациентам с травмами, как правило, относятся молодые пациенты, потерявшие один или два передних зуба в раннем подростковом возрасте, часто после неудачного эндодонтического лечения или установки коронки на штифте. Потеря значительного количества зубов вместе с костной тканью может быть результатом переломов в челюстно-лицевой области, полученных в автомобильной аварии. Наиболее подходящим решением о восстановлении такого дефекта будет изготовление несъемного протеза с опорой на имплантаты.
Вторая группа включает пациентов со стабильной окклюзией, дефектами одного зубного ряда значительной протяженности, когда альтернативные способы лечения неэффективны. К таким случаям относятся включенные дефекты зубного ряда, когда установить мостовидные протезы невозможно. Установка имплантатов также показана в случаях, когда имеются концевые дефекты, установка коротких консольных или частичных съемных протезов не является подходящим решением, а укороченный зубной ряд не может полноценно нести нагрузку и не отвечает эстетическим требованиям пациента.
В третью группу входят пациенты с дефицитом тканей полости рта, возникшим по разным причинам, например, при пороках развития, после удаления опухолей или в результате значительных повреждений. Восстановление функций и внешнего вида возможно как с помощью несъемных, так и с помощью съемных протезов, где стабилизирующую функцию будут выполнять как имплантаты, так и само протезное ложе.
Специфические аспекты стоматологической и общемедицинской истории пациента, которые необходимы врачу.
Необходимо тщательно изучить соматический статус пациента. Как уже упоминалось ранее, есть ситуации, когда установка имплантатов может нанести вред здоровью или риск отторжения будет очень высок. Поэтому очень важно помимо стандартного набора вопросов собрать о пациенте специальную информацию.
Проведение имплантации не показано лицам пожилого возраста, которые не способны перенести продолжительную операцию установки и многочисленные посещения врача, а также в силу различных причин не могут поддерживать необходимый уровень гигиены. Таких пациентов следует убедить в невозможности установки имплантатов в их случае. То же самое касается людей, страдающих от наркотической или алкогольной зависимости, тяжелой депрессии или каких-либо других психических расстройств (рис. 4.1, 4.2). Пациентам с митральным стенозом, инфарктом, диабетом II типа, кровяной дискразией и иммунной патологией имплантация также противопоказана (блок 4.3).
Низкий уровень успеха остеоинтеграции наблюдается у курильщиков и пациентов, проходивших курс лучевой терапии челюстно-лицевой области.
Оценку возможного риска возникновения осложнений, равно как и саму операцию, лучше проводить в специализированных центрах.

Рис. 4.1. Неудовлетворительный уровень гигиены у пациента, страдающего от затяжной депрессии и алкоголизма.

Рис. 4.2. Стирание зубов и недостаток костной ткани исключают возможность имплантации у данного пациента.
Блок 4.3. Противопоказания к проведению имплантации
• Глубокая старость пациента. • Высокий риск, связанный с:. - некомпенсированной формой сахарного диабета. - патологией иммунной системы. - кровяной дискразией. - нарушением сердечно-сосудистых функций. • Алкоголизм или наркотическая зависимость. • Психические нарушения:. - паранойя. - дисморфофобия. • Недавно проведенная лучевая терапия тканей челюстно-лицевой области. • Курение |
С особой осторожностью следует принимать решение об изготовлении протезов или их замене на конструкции с опорой на имплантаты лицам с нейромышечными нарушениями (например, цереброспинальным параличом). Однако проведение оперативных вмешательств в таких случаях возможно, но нужно обеспечить хороший уровень гигиены полости рта.
При принятии решения следует наибольшее внимание уделить четырем аспектам, а именно: отношению пациента к проблеме; его информированности по поводу всех нюансов; его ожиданиям; наличию опыта протезирования. Вызывают настороженность две крайности в отношении пациента к лечению. Первая — когда он надеется на полное восстановление всех функций полости рта в первоначальном виде. Маловероятно, что такое желание может быть удовлетворено, учитывая все ограничения, связанные с протезами на имплантатах. То же самое касается тех пациентов, которые имеют очень слабое представление о причинах развития стоматологических заболеваний и о собственной роли в их предотвращении, а следовательно, и о необходимых условиях для установки имплантатов. Такие пациенты будут плохо следить за установленными конструкциями и не станут обращаться к врачу, пока ситуация не станет критической. Повышенного внимания требуют пациенты, которые заявляют о полученном ранее неудовлетворительном ортопедическом лечении (болевые ощущения от ношения протеза, быстрый выход из строя коронки или мостовидной конструкции). Для подтверждения обоснованности жалоб необходим тщательный осмотр, это поможет определить нуждаемость пациента в лечении другим методом или тем же, но на более высоком уровне.
Протезирование на имплантатах представителей некоторых профессий, особенно молодых людей, занимающихся контактными видами спорта, например, хоккеем, регби, футболом или водным поло, у которых риск получения травм челюстно-лицевой области особенно высок, разумно отложить до окончания сезона соревнований. Обратная ситуация с людьми публичных профессий, музыкантами, учителями, когда психологические моменты играют первостепенную роль. Здесь протезирование на имплантатах является хорошим решением, так как стабильность протеза и отсутствие видимых металлических деталей являются решающими в выборе конструкции.
На что необходимо обратить внимание при внешнем осмотре?.
При внешнем осмотре очень важно отметить три аспекта: ширину открывания рта, соотношение челюстей и «эстетическую» зону улыбки. Ограниченное открывание рта может осложнить процесс лечения из-за неудобства доступа к рабочему полю (см. рис. 3.8, 3.15).
Очень важное значение при улыбке имеет строение и функционирование губ. На степень обнажения зубных рядов и десен следует обращать внимание, когда пациент, находясь в расслабленном состоянии, просто разговаривает или смеется, удобно это делать в процессе записи истории болезни.

Рис 4.3. У пациентки высокая линия губы при улыбке, в данном случае необходимо грамотно подобрать длину коронок искусственных зубов и замаскировать абатменты.
У пациентов с полной адентией хотя бы на одной челюсти при сильной резорбции альвеолярного отростка будет видно, что необходимо изготавливать протез с искусственной альвеолярной частью для корректировки высоты прикуса и нормализации профиля лица. При короткой нижней губе линия улыбки, как правило, высокая и будет открывать не только искусственные зубы, но и край базиса протеза (рис. 4.3). В таком случае стандартный абатмент не будет подходящим выбором, возможно, здесь лучше остановить свой выбор на съемном протезе с опорой на имплантаты, а не на несъемной конструкции.
Наиболее критичной должна быть оценка пациента с частичной потерей зубов, так как длина коронки искусственного зуба и недостаток десны в области дефекта или прилежащих зубов может сильно повлиять как на выбор дизайна протеза, так и на внешний вид пациента.
Неподходящая длина, наклон или расположение имплантата, а также наличие темного пространства между краем десны и коронкой искусственного зуба должны быть исключены. Что касается недостатка костной ткани, то здесь требуется остеопластика.
Ненормальное строение губ, возникшее в результате предыдущих хирургических вмешательств или травмы, затрудняет доступ к рабочему полю и может привести к неверному определению границ протезного ложа. Случаи с пациентами, перенесшими операции по поводу расщелин губы и нёба или резекции нижней челюсти, требуют более детального рассмотрения.
Явная диспропорция и неправильное соотношение челюстей, как, например, в соотношениях по классам II и III, слишком короткое или длинное лицо могут создать сложности с дизайном протеза (рис. 4.4, 4.5).
Каким аспектам следует уделить особое внимание при осмотре полости рта пациентов с частичной адентией?.
Клинический осмотр должен быть направлен на получение специфической ин-

Рис. 4.4. Одна из проблем, связанных с восстановлением при неправильном прикусе по подклассу II класса II (классификация аномалий прикуса по Энглу), - это наклонное расположение коронок по отношению к имплантату, как это видно на рентгенограмме в боковой проекции.

Рис. 4.5. Проведение имплантации данному пациенту будет затруднено из-за специфического расположения челюстей.
формации о пациенте. В предыдущих главах акцент делался на выборе пациентов для проведения имплантации, у которых фиксированный прикус, хороший уровень гигиены и непрогрессирующие болезни пародонта.

Рис. 4.6. Отрицательным моментом в этой ситуации является неудобная ширина дефекта, коронка искусственного зуба будет потенциально шире, чем коронка соседнего естественного зуба.

Рис 4.9. Осмотр показал, что альвеолярный гребень в переднем отделе слишком тонкий и вертикальное соотношение резцов неблагоприятно, что препятствует установке имплантатов.
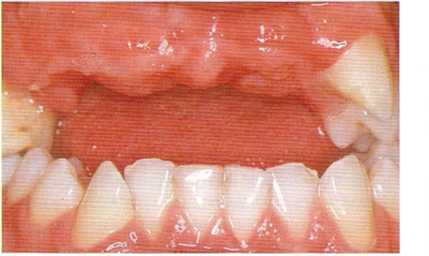
Рис. 4.10. Потеря зубов в результате травмы привела к неблагоприятному соотношению фронтального отдела верхней челюсти и резцов нижней челюсти.

Рис. 4.7. Длинный концевой дефект на верхней челюсти - подходящий вариант для установки протеза с опорой на имплантаты.

Рис. 4.8. Расположение соседних с дефектом натуральных зубов неблагоприятно: они слишком сильно развернуты.

Рис. 4.11. Решение о возможности восстановления зубного ряда протезом с искусственной альвеолярной частью принимается после пробной установки.
Предположительное соотношение челюстей после установки протеза будет определять ключевые черты в его конструкции: такие как протяженность консольного выступа между окклюзионными поверхностями и имплантатами и расхождение осей имплантатов и наклонно расположенных коронок искусственных зубов. Степень потери альвеолярной косги будет влиять на потенциальную длину коронки. Следует обратить внимание на ширину дефекта, так как от этого будет зависеть форма коронки (рис. 4.6).
После первичного осмотра можно предположить необходимое количество имплантатов и определить, наклонены или нет соседние зубы и как это может повлиять на расположение имплантатов (рис. 4.7, 4.8).
Изучение находящихся в контакте зубных рядов поможет определить высоту прикуса. Глубокое вертикальное перекрытие в переднем отделе, характерное для прикуса II класса, может вызвать проблемы при подборе абатмента (рис. 4.9).
Напротив, при открытом прикусе возникает проблема восстановления окклюзионных взаимоотношений, это характерно для класса III (рис. 4.10, 4.11).
Какие моменты, выявленные при осмотре полости рта пациентов с полной адентией на одной или обеих челюстях, наиболее важны для дальнейшей имплантации?.
Тщательный осмотр полости рта и оценка имеющихся полных съемных протезов поможет определить, есть ли какие-либо недостатки в их конструкции и влияют ли они на внешний вид. Если протез имеет погрешности изготовления, то такую проблему можно решить просто заменой существующего протеза на более качественный.
При полном отсутствии зубов один протез, как правило верхний, может удовлетворять пациента, тогда как со вторым протезом есть проблемы. При тщательном осмотре можно предложить некоторые изменения в конструкции, которые помогуг решить эти проблемы. Изготовление съемного протеза при наличии несъемных на зубах-антагонистах требует тщательного анализа и оценки функциональных возможностей. Если есть атрофия челюстной кости, будут ли изменения окклюзионных соотношений и перебазировка протеза решением проблемы?.
Если конструкция обоих протезов неудовлетворительна, на них есть разрушенные зубы или они плохо подогнаны, то перед принятием решения об имплантации следует попробовать решить проблему, изготовив новые качественные протезы.

Рис. 4.12. Окклюзионная плоскость восстановлена с помощью съемного протеза, антагонистом которого является естественный зубной ряд.
Когда на одной челюсти остаются зубы или зубной ряд полностью интактен, особое внимание следует уделить изменениям в ряду или окклюзионной плоскости, вызванным наклоном или выдвижением зубов. Наличие супраконтактов может привести к дестабилизации протеза. Дальнейшие исследования с использованием диагностических моделей, зафиксированных в артикуляторе, позволит обнаружить отсутствие места для компонентов протеза или имплантата. В зависимости от длины окклюзионной плоскости следует сделать выбор между несъемным балочным или съемным протезом с опорой на имплантаты (рис. 4.12).
Осмотр и пальпация альвеолярного гребня дает возможность моментально оценить объем костной ткани, пригодной для установки имплантатов. Иногда нижняя челюсть может быть уплощена, но при пальпации может обнаруживаться объем кости в переднем отделе, достаточный для установки коротких (7 мм) или длинных (20 мм) имплантатов (см. рис. 4.13, 4.14). Однако при пальпации может быть выявлен узкий альвеолярный гребень, значительный недостаток высоты над ментальным отверстием, что указывает на недостаточный объем кости для имплантации.
Доказательством хорошо сформированного гребня верхней челюсти должно быть наличие губного искривления, которое может определить наклон будущих имплантатов. При наличии прогрессирующей резорбции сомнения относительно правильности составленного плана лече-

Рис. 4.13. Плоская передняя часть беззубого альвеолярного гребня была успешно восстановлена с применением несъемного протеза, зафиксированного на имплантатах.

Рис. 4.14. На рентгенограмме в боковой проекции видны имплантаты, установленные в переднем отделе нижней челюсти.
Блок 4.4. Важные местные факторы - здоровы ли оставшиеся зубы?
• Достаточна ли ширина открывания рта для проведения вмешательства?. • Позволяет ли величина межзубного расстояния разместить каркас, абатмент и протез?. • Достаточно ли расстояние между зубными рядами для размещения протеза?. • Стабильна ли окклюзия, нет ли признаков стирания?. • Есть ли зубоальвеолярное выдвижение антагонистов в области дефекта?. • Сколько имплантатов нужно для восстановления и сколько места нужно для формирования ложа для каждого из них?. • Видна ли десна (высокая губная линия) при улыбке?. • Должен ли протез восполнить только коронку или коронку и альвеолярную часть? |
ния могут быть разрешены только после рентгенологического обследования. Пальпация может точно показать зоны фиброзного перерождения костной ткани.
Что нужно знать о мягких тканях, покрывающих беззубый альвеолярный гребень?.
Необходимо дать оценку толщине и положению слизисто-надкостничного комплекса. При осмотре нужно выявить, какая часть восстановленного зубного ряда будет обнажаться при разговоре и улыбке.
Так называемая эстетическая зона, которая оценивается при осмотре полости рта, включает зубы и ткани альвеолярного отростка, в том числе те, которые подлежат восстановлению протезами на имплантатах. Пациенты, у которых при улыбке не видна пришеечная область, более склонны к компромиссу в плане эстетики, однако перед окончательным согласованием плана лечения возможный недостаток необходимо объяснить с использованием модели с восстановленными воском отсутствующими зубами или пробного протеза.
Например, дизайн коронки при восстановлении одного зуба будет определяться расположением головки имплантата. Если с помощью остеопластики не восстановить резорбированную часть альвеолярного отростка, это может привести к необходимости удлинения искусственной коронки относительно соседних естественных зубов. Наличие резорбции с вестибулярной стороны предполагает более нёбное расположение имплантата и изготовление более широкой в вестибулооральном направлении коронки с выпуклой вестибулярной поверхностью (рис. 4.15).
Осмотр зубов, ограничивающих дефект, и зондирование зубо-десневой борозды поможет определить состояние пародонта, также следует обратить внимание на наличие рецессий. Хирургическое планирование направлено на сохранение положения десневого края вокруг зуба без изменения формы сосочка (рис. 4.16-4.18). Ортопедическое планирование должно определять предпочтительную высоту искусственной коронки, доступ для очищения и место расположения имплантата.
При осмотре нижней челюсти важно обратить внимание на расположение края гребня и определить вероятность окружения абатмента хорошо кератини-зированной слизистой оболочкой (см. рис. 4.13). При прогрессирующей резорбции протетическое пространство часто бывает узким, с подвижной слизистой оболочкой, расположенной близко к центру передней части тела челюсти. При частично или полностью подвижной слизистой оболочке вокруг абатмента глубина зубо-десневой борозды и погружение края протеза могут варьировать. Отсутствие центровки имплантата на протети-ческом ложе может иметь серьезные последствия, такие как затрудненное движение языка, сложности с речью, проведением гигиены абатмента, рецидивирующие боли в результате воспаления слизистой оболочки. Именно поэтому решающую роль играет точно снятый оттиск протезного ложа, особенно когда планируется съемный протез.

Рис 4.17. Получение хорошей «десневой линии» связано с хорошим профилем одиночной коронки, заходящей под край слизистой оболочки.

Рис 4.15. Уменьшение ширины альвеолы при заживлении лунки потребовало нёбного смещения имплантата.

Рис. 4.16. Хороший контур мягких тканей присутствует как в области имплантата, так и вокруг зубов, ограничивающих дефект.
Рис. 4.18. Черный треугольник, заметный между одиночной коронкой на 12-м зубе и центральным резцом, связан с недостатком тканей десневого сосочка.
Измерение гребня проводится для определения толщины слизисто-надкостничного лоскута, покрывающего челюстную кость (рис. 4.19). От толщины слизистой оболочки будет зависеть выбор

Рис 4.19. Измерение гребня позволяет оценить толщину альвеолярного отростка.
абатмента. Техника описана в главе 5. Подобная информация может быть получена с помощью компьютерной томографии, когда рентгеноконтрастный маркер помещается на поверхность слизистой оболочки.
Какие радиографические исследования необходимы для планирования лечения?.
Для планирования в одинаковой степени используются и обычные дентальные снимки, и более сложные методы. С помощью проводимых исследований дается оценка объема и качества костной ткани, а следовательно, ее пригодность для проведения имплантации.
Проводились исследования, из которых известно, что результат лечения с применением имплантатов в значительной степени зависит от качества кости. Так, установка коротких имплантатов в рыхлую костную ткань вероятнее приведет к неудаче, чем к нормальному функционированию. Производители пытаются преодолеть эти проблемы, создавая имплантаты большего диаметра с микро- и макромо-дифицированной поверхностью, что способствует лучшему контакту с костной тканью.
При проведении предварительной оценки количества и качества костной ткани рентгенологическое исследование помогает выбрать стратегию хирургического вмешательства, которая повлияет на выбор имплантата. Lekholm и Zarb предложили классификацию степеней резорбции челюстных костей, которая включает 5 категорий: от незначительной убыли костной ткани до сильной, с вовлечением тела челюсти. Cawood и Howell в дальнейшем подразделили классификацию в соответствии с видом резорбции в передней и задней областях нижней челюсти, это было сделано для выявления пациентов, нуждающихся в аугментации аутокостью. Обычно оценку делают на основании ортопантомограммы и снимка головы в боковой проекции. На основании рентгеновских снимков Lekholm и Zarb выделили 4 вида костной ткани в зависимости от соотношения кортикальной и трабекулярной кости. Кость с нормальными компактной пластинкой и трабекулярными структурами обеспечивает хорошую первичную стабильность имплантата и дальнейшее его функционирование.
Такой вид костной ткани обычно встречается в задних отделах верхней челюсти. Очень плотная, плохо васкуляризирован-ная кость может стать причиной плохой интеграции.
Ортопантомограмма дает прекрасный предварительный обзор зубных рядов и показывает взаимоотношения между костной альвеолой и телом челюсти. Также хорошо видны главные анатомические особенности, например нижнечелюстной канал, которые требуют обязательного учета при имплантации. Несмотря на увеличение, которое дает снимок, можно оценить длину имплантатов и их количество, которое следует поместить в беззубую КОСТЬ ДЛЯ создания опоры протеза (рис. 4.20).
Внутриротовые периапикальные рентгенограммы особенно полезны для:.
• оценки плотности костной ткани (рис. 4.21);.
• оценки величины дефекта между корнями смежных зубов, особенно в передних отделах челюстей (рис. 4.22—4.24);.
• определения положения альвеолярного гребня по отношению к естественным зубам (для наиболее эффективной оценки необходима ортора-диальная проекция).
Различная ширина челюстных костей хорошо видна на поперечных срезах, изображения которых получают с использованием КТ. Таким образом, можно под-

Рис. 4.20. Передняя часть тела нижней челюсти годится для фиксации 5 имплантатов, являющихся опорой для несъемного протеза с консольными выступами.

Рис. 4.22. Рентгенограмма подтверждает недостаточную величину межкорневого пространства для введения имплантата.
твердить пригодность костной ткани для установки имплантатов, размер которых может быть выбран от 3 до 6 мм в диаметре. Оценка контура костной ткани дает возможность определить направление формирования костного ложа, что необходимо для предотвращения появления трещин при введении имплантата.

Рис. 4.23. Внутриротовой снимок в прикусе помогает определить расположение имплантата для замещения резца.

Рис. 4.21. Костная ткань у молодого пациента в области утраченного резца не пригодна для проведения имплантации.
Если снимок получен при наличии в полости рта рентгеноконтрастного диагностического протеза, то появляется возможность оценки аксиальной нагрузки на имплантат. При этом выявляется вероятность значительной односторонней нагрузки, которая может вызвать резорбцию и несоответствие между расположением центра зубной дуги и центра челюсти.
При проведении рентгенологического исследования на аппарате «Scanora» первый снимок дает возможность убедиться в правильном выборе положения пациента

Рис. 4.24. Расположение имплантата по отношению к резцовому каналу.
и величины экспозиции. Дентальная «панорама», сфокусированная на зубах и альвеолах, предполагает наличие увеличения в 1,7 раза. Снимки обычно делаются в ор-торадиальной проекции. Программы мак-силлодентальной съемки дают возможность получения поперечного сечения и латеральной томографии с широкоугольной спиральной томографией. Чаще всего выбираются срезы толщиной от 2 до 4 мм. Изображение поперечного сечения челюстных костей помогает выявить наличие сужений и вогнутых участков альвеолярной кости или тела челюсти, это, к примеру, дает возможность определить количество костной ткани, расположенной между поверхностью кортикального слоя и нижнечелюстным каналом (см. рис. 4.25).

Рис. 4.25. На томограмме видна узкая кость нижней челюсти в области отсутствующего клыка.
Последние исследования показали преимущества КТ челюстей в тех случаях, когда планируется применение аутокости и проведение имплантации. Увеличение дозы излучения особенно оправдано в тех случаях, когда успех имплантации зависит от удачно проведенных синус-лифтинга, сегментарной остеотомии или резекции челюсти, и при планировании использования скуловых имплантатов.
На время проведения сканирования пациенту надевают рентгеноконтрастный шаблон, содержащий сульфат бария, полученное КТ-изображение можно анализировать на компьютере. Изображение панорамного изгиба создается на аксиальном снимке, причем автоматически конструируется перпендикулярно выполненное поперечное сечение. Каждое изображение поперечно ориентировано по отношению к другому. Более того, преобразованное изображение челюсти, связанное с реконструируемой дугой и соответствующим сегментом, может быть выбрано относительно каждой запланированной коронки. Используя базу данных, подбирается размер и вид имплантата, для каждого имплантата создается изображение его расположения внутри челюсти в трех измерениях. Таким же образом может быть выбран соответствующий абатмент и определен размер протетичес-кого пространства. Когда виртуальное планирование выполнено, данные могут

Рис 4.26. Данные КТ дают информацию об объеме челюсти в области возможной имплантации. Намеченное расположение зубной дуги поможет оценить приемлемость зон для имплантации.

Рис. 4.27. Быстро изготовленная модель сделана на основании данных, полученных при КТ-ска-нировании верхней челюсти.
быть загружены в машину, выполняющую модель.
Можно изготовить как стереолитогра-фический хирургический шаблон, так и стереолитографическую модель, представляющую собой точную полноразмерную копию челюсти (рис. 4.26). Хирургический шаблон создается для обеспечения точной посадки на челюсть или оставшиеся зубы зубной дуги и конструируется с цилиндрическими направляющими, которые обеспечат правильное направление сверлу при формировании ложа под имплантат выбранного размера. Преимущества этой техники могут быть использованы и после проведения планирования и помочь в проведении имплантации (рис. 4.27).
Такие программы также позволяют предсказать плотность костной ткани в различных областях челюсти и помочь сделать правильный выбор имплантата с различными характеристиками, например для мягкой кости.
Каким образом изучение моделей может помочь принять решение и создать план лечения?.
Необходимо изготовить качественные диагностические модели, на которых будуг отображены четкие контуры поверхностей беззубой челюсти (челюстей) и оставшиеся зубы.
Для выяснения важных деталей, которые могут нарушить дизайн предполагаемых протезов, диагностические модели необходимо фиксировать в артикулятор. Это поможет в оценке потенциального пространства для установки имплантатов и их составных частей. Также будут выявлены проблемы, связанные с соотношением челюстей и существующей или будущей окклюзией.
Зафиксированные в артикуляторе модели дают возможность подготовить восковую заготовку или осуществить пробное наложение протеза. Это помогает при хирургическом планировании, особенно если предварительно не были выполнены компьютерное радиографическое сканирование, быстрое моделирование и изготовление хирургического шаблона. Пациенту также будет полезно увидеть результаты планирования, так как в этом случае не возникнет непонимания предложенного лечения и его дальнейших результатов.
Изучение моделей позволяет зубному технику сделать правильный выбор и предотвратить возможные проблемы перед постановкой имплантата.
Диагностические модели с аналогами имплантатов можно изготовить по оттиску, снятому сразу после установки имплантата или в дальнейшем при раскрытии имплантата для фиксации абатмента (рис. 4.28, 4.29). Затем можно приготовить диагностический и промежуточный протезы.

Рис. 4.28. Хирургический шаблон для определения направления сверления на запланированном месте, включая крыловидную область, подогнан точно в то расположение, где был откинут слизис-то-надкостничный лоскут.

Рис. 4.29. Зафиксированные в артикуляторе диагностические модели позволяют оценить возможное расположение имплантатов в переднем отделе верхней челюсти.
Последний обычно конструируют на металлическом каркасе, к которому прикрепляют искусственные акриловые зубы. Это помогает улучшить профиль протеза и провести ревизию его формы перед тем, как будет выполнена окончательная реставрация.
Сколько диагностических восковых моделей и шаблонов помогут составить план лечения?.
Диагностические восковые модели и пробные протезы для предоперационного планирования, будучи выполненными во время хирургического этапа или сразу после его завершения, гарантируют оптимальные функциональные и эстетические результаты имплантации.

Рис. 4.31. Хирургический шаблон, наложенный на модель беззубой челюсти, был сделан с помощью дупликации пробного протеза. Укрепление его проволокой необходимо для предотвращения перелома. Улучшить стабильность можно, если продлить частичную зубную дугу до смежных зубов.

Рис. 4.30. Возможное расположение абатмен-тов по отношению к искусственным коронкам можно оценить в лаборатории. Видно, что правый имплантат было бы лучше расположить четко в области центрального резца, если нет препятствия со стороны резцового канала.
Эти элементы можно превратить непосредственно в хирургический шаблон, что поможет хирургу правильно сориентироваться при остеотомии по отношению к предполагаемым протезам.
Их также можно использовать при изготовлении рентгеноконтрастных накладок при проведении КТ, а также при выборе расположения как имплантата, так и абатмента. Эта информация может быть использована при компьютеризированном изготовлении модели (стереолитографии) челюстей и/или хирургического шаблона, припасованного на челюсти и к смежным зубам (рис. 4.30, 4.31).
При работе на частично беззубых челюстях диагностическая восковая заготовка может быть использована для изготовления дубликата модели зубной дуги запланированной формы, по которой в дальнейшем можно отлить шаблон.
При установке имплантата можно снять оттиск с использованием слепочпого трансфера, так что модель можно будет отлить с аналогом имплантата. Используя соответствующее оборудование, можно изготовить временные одиночные коронки из пластмассы или короткий мостовидный протез с опорой на имплантаты, который обычно устанавливается в течение нескольких недель после заживления мягких тканей.
В любом случае следует избегать немедленной нагрузки.
Существует большое различие между восковой моделью для изготовления несъ-ємного протеза и пробным протезом. Область, покрытая базисом съемного протеза, должна быть тщательно проработана на модели и на пробном протезе. Следовательно, зубная дуга поддерживается искусственной альвеолярной частью. В случае, когда при планировании несъемного протеза коронки искусственных зубов получаются слишком длинными, будет более подходящим изготовить восковую модель вместе с десневой частью (см. рис. 4.11). В таком случае принимается решение либо о снижении резцового перекрытия, либо о необходимости более короткой искусственной альвеолярной части. Это, в свою очередь, повлияет па выбор материалов, из которых будет изготовлен протез.
В какой форме следует изготовить хирургический шаблон?.
Хирургический шаблон помогает определить необходимое место для имплантатов, на которые будет опираться протез. Очень важно, чтобы шаблон сидел точно на оставшемся зубном ряду или гребне беззубой челюсти и обеспечивал необходимый доступ для ведения сверла в процессе формирования костного ложа.
Как правило, шаблоны изготавливаются в лаборатории. Сейчас их можно быстро изготовить с помощью данных, полученных при КТ. В случаях, когда данные клинического и рентгенологического исследований показали, что появление сложностей в определении места имплантатов маловероятно, можно изготовить пластмассовый шаблон обычным методом. Обычно важно представить губную поверхность реставрации и для хирурга — работать в пределах длинной оси коронок зубов и выше/ниже шаблона (см. рис. 5.9). С другой стороны, хороший обзор и использование специальных сверл помогут в выборе точной локализации костного ложа. Однако сложности возникают, когда рентгеновский снимок и данные модели не соотносятся. Хирург может находить количество кости с вестибулярной стороны недостаточным для установки имплантата, в то же время, если положение корней соседних зубов плохо изучено, существует риск их повреждения. При правильном планировании операции и хорошо изготовленном шаблоне риск возникновения подобных сложностей уменьшается.
Какие аспекты плана лечения наиболее важны для пациента и врача?.
Платі лечения составляется после проведения как минимум двух исследований.
Из первичного осмотра получают базовое представление о проблеме, исходя из ожиданий пациента, его предыдущего опыта и нуждаемости в стоматологическом лечении. Это оценивается в соответствии с данными истории болезни и клинического осмотра.
Пациент должен понимать, действительно ли ему необходимо восстановить утраченные зубы, и если да, то какие альтернативные варианты существуют. Так как имплантация — это право выбора, пациент должен понимать все возможные варианты исходов, т.е. будут ли какие-ли-бо ограничения в эстетическом или функциональном плане, возможность неудачной имплантации и что необходимо для обеспечения процесса лечения.
Врач должен решить, возможно ли технически изготовление протеза с опорой на имплантаты и насколько это необходимо в данном случае. Во время простой беседы с пациентом важно объяснить ему степень риска, сроки выполнения работы, предположительную стоимость и основные требования, предъявляемые к лечению для достижения желаемого результата.
Довольно часто становится ясно, что альтернативные методы являются более подходящими, такие как:.
• изготовление мостовидных протезов;.
• переделывание съемных протезов для более простого достижения результата при меньшей стоимости.
Пациент должен быть осведомлен, что многие схемы в здравоохранении, такие как NHS в Великобритании, обеспечивают лечение с ограниченной стоимостью, выполняемое только для определенных категорий, которые не могут быть изменены врачом в интересах пациента.
После детального внешнего осмотра и осмотра полости рта, а также рентгеновского исследования и изготовления диагностических моделей с диагностическими пробными протезами или без них врач может показать пациенту фотоірафии предыдущих случаев и/или познакомить с пациентами, которые решились на такую же операцию. Пациенту необходимо знать о существовании съемных и несъемных протезов с опорой на имплантат, в зависимости от выбора которых будет разный функциональный и эстетический результат, различная степень покрытия мягких тканей и условия пользования. Например, первичная подгонка и частота замены полного съемного протеза с опорой на имплантаты может потребовать больше забот в указанный период времени, чем несъемный протез.
т
Пациент должен быть согласен с тем, что при подсадке костной ткани может потребоваться проведение хирургической операции в один, два и более этапов. Следует предусмотреть и объяснить необходимость проведения обезболивания с или без седации, общего обезболивания, помещения в клинику для проведения специальных процедур.
Пациент должен понимать, что, с некоторыми исключениями, необходим определенный период времени, в течение которого протез не будет использоваться немедленно после имплантации, так как необходимо обеспечить заживление и исключить немедленную нагрузку на имплантат.
Если в дальнейшем потребуется проведение пластики мягких тканей для улучшения профиля протеза или будет предложено изготовление переходного протеза для проверки или улучшения результата, это требует разъяснения.
Так как все протезы нуждаются в уходе и проверке, смысл и частоту этих процедур необходимо обсудить, включая их стоимость. Обычный дентальный снимок, выполненный через 1 и 2 года после наложения протеза, поможет выявить реакцию кости на нагрузку и оценить горизонтальный уровень кости вокруг каждого имплантата.
Клинический осмотр поможет судить о механической целостности соединения и реакции тканей, окружающих имплантат и являющихся опорой при выборе съемного протеза. Если известно, что риск неудачи высок, врач может установить большее количество имплантатов в задние отделы верхней челюсти, где имеются оптимальные свойства поверхности. Аналогично, врач может посоветовать пациенту остановиться на съемном протезе с опорой на меньшее количество имплантатов, тогда последующая хирургическая ревизия может не потребоваться.
Правильным будет выдать пациенту копию подписанного им согласия с планом лечения и оценкой стоимости проводимых работ для снижения риска возникновения разногласий и неудовольствия пациента.