Выбор решения в различных ситуациях описан ниже.
Инфекция.
Инфекция развивается из-за плохого гигиенического ухода или наличия инородных тел, например мелких семечек, застрявших между манжетой слизистой оболочки и абатментом. Твердые отложения на абатменте также представляют собой серьезную проблему. Внимание к гигиеническому уходу, промывание карманов вокруг абатментов с применением раствора хлоргексидина, при необходимости очищение абатмента пластиковым скале-ром, как правило, приводят к значительному улучшению состояния. Иногда необходимо удалить абатмент для облегчения ирригации или очищения скалером. Если прилежащие ткани воспалены, то перед проведением процедур лучше удалить абатменты. Однако в этом случае их повторная установка может стать сложной, особенно если абатменты сняты более чем на несколько минут.
Воспаление слизистой оболочки вокруг имплантата.
Это состояние, которое характеризуется воспалением мягких тканей, прилежащих к имплантату, но без вовлечения в воспалительный процесс костной ткани вокруг имплантата (это более серьезная ситуация — периимплантит).
Характерными для этого состояния являются увеличение глубины зондирования, воспаление, отек, кровоточивость при зондировании. Это связано с механическим раздражением и размножением бакте-
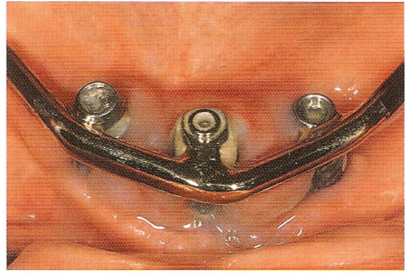
Рис. 10.9. Плохая гигиена. У пациента твердые зубные отложения, вызвавшие воспаление окружающих тканей.
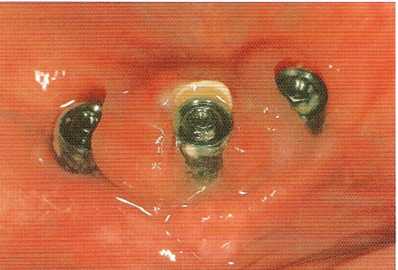
Рис. 10.10. Тот же пациент после удаления балки. Виден распространенный отек тканей.
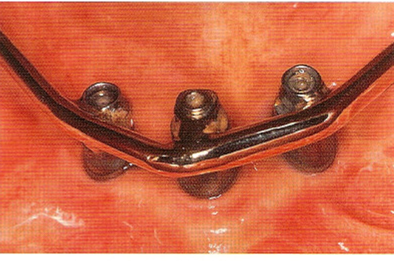
Рис. 10.11. Тот же пациент через 3 мес. Удаление камня и улучшение гигиены (хотя она и не идеальна!) привело к значительному улучшению состояния мягких тканей.
рий в бороздке вокруг имплантата, поэтому очень важна гигиена. Важную роль может играть наличие камней в бороздке и других инородных тел (рис. 10.9-10.11),.
так же как и плохое соединение между абатментом и телом имплантата. Похожие сложности могут возникнуть при цементной фиксации, когда из бороздки не удалены остатки цемента. Особенно сложно удалить остатки фиксирующего цемента, когда плечо тела имплантата расположено значительно ниже уровня слизистой оболочки рта.
Лечение периимплантита основано на удалении причины и проведении симптоматической терапии. Обычно это очищение абатмента пластиковым скалером, орошение бороздки и советы по уходу в домашних условиях. При наличии стойкого воспаления следует на короткий период исключить имплантат из несения функциональной нагрузки. Однако это приемлемо только в тех случаях, когда во рту есть достаточное количество имплантатов, в случае несъемной суперструктуры или если пациент готов обходиться съемным протезом в течение некоторого времени. В этом случае следует снять абатмент, вырезать небольшой клин мягких тканей, установить винт-заглушку на тело имплантата и зашить рану. Разрешение воспаления обычно происходит быстро, и абатмент, после соответствующей обработки, можно установить на место.
Периимплантит.
Периимплантит - это более тяжелое состояние, которое связано с потерей соединения между имплантатом и костью из-за инфицирования ткани, прилежащей к имплантату.
Возможно возникновение болей вокруг имплантата, однако это нетипично из-за хронической природы периимплантита. Чаще диагноз основывается на осмотре и зондировании борозды вокруг имплантата. Более глубокий карман возникает в области потери костной ткани гребня, как правило, процесс распространяется вокруг всего имплантата и его хорошо видно на рентгеновском снимке.
Периимплантит может быть связан как с общими, так и с местными причинами. Чаще он встречается у пациентов, имеющих системные факторы, предрасполагающие к неудачной имплантации — курение, диабет. К местным предрасполагающим факторам относятся плохая гигиена, бактериальная колонизация бороздки, механическое раздражение и перегрузка. Периимплантит связан с бактериальной инвазией, в основном - пародонтопато-генной флорой. Эти микроорганизмы определяются в бороздке вокруг имплантата у пациентов с наличием естественных зубов и патологией пародонта. Естественно, что распространение этой микрофлоры идет из пародонтальных карманов. Однако подобные бактерии обнаружены и у пациентов с полным отсутствием зубов. Связь между периимплантитом и воспалительными заболеваниями пародонта не ясна, однако не рекомендуется проводить имплантацию у пациентов с серьезными пародонтонатиями.
Если системные факторы поддаются контролю, то лечение периимплантита следует начинать сразу после его диагностики. Местное воздействие, однако, очень и очень важно и должно быть использовано как можно раньше для снижения риска потери имплантата. Осмотр должен включать оценку жевательной нагрузки, контроль за бляшкой, обнаружение инородных тел вокруг имплантата, опенку соединения деталей имплантата между собой. В настоящее время идут дебаты о роли инфекции и перегрузки в развитии периимплантита. Однако в практике оба эти фактора играют важную роль. Это доказано применением опоры на имплантаты для протяженных суперструктур с наличием выраженных консольных частей, а также описанием случаев потери винтов и поломок деталей.
Устранение механического и бактериального факторов поможет поставить ситуацию под контроль на очень ранней стадии развития процесса. При значительной потере костной ткани может возникнуть необходимость открыть костный гребень путем откидывания лоскута с последующей обработкой имплантата и абатмента стандартными пародонтологическими методиками. Описано использование многочисленных очищающих средств, сообщается о попытках закрыть костный дефект синтетическими или натуральными материалами с применением различных мембран. Обсуждаются различные результаты проведенного лечения.
Известно, что указанное состояние возникает у пациентов с поражением нескольких имплантатов — «кластерный феномен». Зная об этой проблеме, следует с осторожностью относиться к установке имплантатов в будущем без внимательной оценки возможного результата лечения. Тем не менее, при утрате индивидуальных имплантатов повторная их установка с применением традиционной техники после периода заживления может быть успешной.
Обнажение резьбы.
Может возникнуть при слишком поверхностном расположении имплантата, когда не была учтена щечная кривизна альвеолы или убыль костной ткани оказалась более значительной, чем планировалось. Причиной может стать и чрезмерное нагревание костной ткани во время формирования ложа.
Само по себе обнажение резьбы не следует считать фактором риска, однако оно выглядит уродливо, его трудно замаскировать, особенно в переднем участке верхней челюсти. Гам, где существует эта проблема, можно рассмотреть вопрос о пластике мягких тканей для закрытия дефекта. Пластика не всегда бывает успешной, могут возникнуть проблемы разрыва мягких тканей и проведения гигиенических мероприятий. Предпочтительно проводить не коррекцию указанного дефекта, а профилактику его возникновения. Обнажение резьбы может наступить через несколько лет после успешного функционирования имплантата.
Потеря интеграции.
Имея в виду, что под термином «остеоинтеграция» понимают не просто контакт кость—имплантат, но состояние, поддерживаемое окружающей имплантат живой костной тканью и несущее функциональную нагрузку в течение протяженного периода времени, неприемлемо определять остеоинтеграцию или ее отсутствие только на основании оценки уровня и плотности костной ткани. Тем не менее, изменения, происходящие с течением времени, очень важны. Наличие контакта кость—имплантат и медленная убыль костной ткани гребня являются определяющими характеристиками успешной имплантации, тогда как их отсутствие указывает на неудачу. Часто говорят о потере связи на основании рентгенографии или диагностирования убыли кости гребня. Однако если контролировать эти процессы, имплантат будет успешно функционировать многие годы. Полная потеря интеграции в том смысле, что нет существенного контакта кость—имплантат, достаточного для поддержания функции, является конечным этапом этого процесса. Его можно диагностировать как по рентгенограмме, гак и увидев утраченный имплантат; однако известно, что явное доказательство наличия отеоинтеграции — это возможность вывинчивания тела имплантата из костной ткани после удаления формирователя десны.
Полная потеря остеоинтеграции обычно выявляется клинически при потере имплантата или возможности его вывинчивания из костной ткани. Иногда, но не всегда, это проявляется возникновением боли, однако боль чаще встречается, когда имплантат несет нагрузку. Однако некоторые пациенты описывают ощущение повышенной чувствительности или нарушение чувствительности вокруг имплантата. Диагноз устанавливают на основании рентгенограммы по прошествии времени, достаточного для формирования заметных изменений костной ткани. Потеря контакта кость—имплантат в области гребня обычно диагностируется на основании обычной рентгенограммы или зондирования бороздки вокруг имплантата.
Если имплантат больше не интегрирован, то существует единственный метод лечения - его удаление. Новый имплантат можно установить в другую зону или в эту же область только после полного заживления. Перед повторной установкой имплантата нужно попытаться установить истинную причину его отторжения, однако это не всегда возможно. Промежуточный этап лечения будет зависеть от конструкции суперструктуры и количества опорных имплантатов. Если имплантатов много, а пациент использует несъемную суперструктуру, можно рассмотреть возможность использования меньшего количества опорных имплантатов. Окончательное решение будет зависеть от длины, локализации имплантатов и их количества, особенностей костной ткани и окклюзионной нагрузки. Если пациент носит съемный протез с шаровыми опорами, обычно можно прибегнуть к временному использованию протеза с меньшим количеством опорных имплантатов. При наличии балочной опоры вероятность ее функционирования при меньшем числе опорных имплантатов очень невелика. Поэтому балку нужно снять и отдать пациенту на хранение, а на имплантаты наложить заживляющие колпачки. При необходимости можно провести перебазировку протеза, однако это нужно не всегда. Дальнейшее лечение будет зависеть от решения, устанавливать.
Блок 10.5. Биологические проблемы, связанные с имплантатом
Боль. • Иногда возникает после установки абатмента вследствие: механической перегрузки, потери интеграции, потери соединения в системе, инфекции, механического перелома |
Инфекция (периимплантит, воспаление слизистой оболочки вокруг имплантата). • Возможные причины: системные факторы; местные факторы; плохая гигиена, инородные тела, зубные отложения |
Обнажение резьбы. • Связанное с поверхностным положением имплантата, резорбцией краевой кости и термической травмой. • При наличии эстетического дефекта может понадобиться хирургическое закрытие или закрытие краем протеза |
Потеря интеграции. • Незначительная: выявить и, если возможно, устранить причину. • Значительная: выявить причину, удалить тело имплантата. Обдумать возможность повторного установления имплантата |
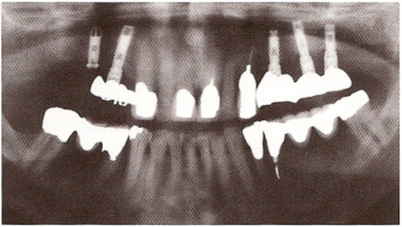
Рис. 10.12. У этого пациента произошла поломка винта абатмента в имплантате 16, который служил дистальной опорой мостовидного протеза.
ли повторно утраченный имплантат с изготовлением аналогичного протеза или согласиться с неудачей имплантации и изготовить протез новой конструкции.