Подготовка: материалы и инструменты_.
> Скальпель, крючок Langenbeck.
> Пинцеты: стоматологический, анатомический, хирургический,.
иногда имплантологический для мелких деталей.
> Распатор, элеватор, острая ложка.
> Имплантаты различных размеров.
^ Имплантологический инструментарий ~ Хирургическая установка с системой NaCI-охлаждения.
> Иногда остеозаменитель, инструменты для забора костной ткани.
> Иногда мембрана, материал для фиксации костного трансплантата.
> Иногда инструментарий для сбора костной стружки.
Перенос элементов планирования_.
^ Беззубая нижняя челюсть:.
— Запланированная позиция имплантата переносится с шаблона на слизистую оболочку, поскольку после отслаивания лоскута ориентиры для шаблона теряются. Для переноса направления имплантата на альвеолярный отросток челюсти, слизистая перфорируется с помощью зонда или тонкого спирального бора.
Частичная адентия, беззубая верхняя челюсть:.
— Шаблон устанавливается в полости рта с опорой на соседние зубы или небо. Соответствующие операционному полю свободные промежутки шаблона позволяют проводить мобилизацию мягкоткан ного лоскута для установки имплантата после обнажения костного ложа.
— Имплантологический шаблон, изготовленный на основе данных, полученных с помощью компьютерной томографии, позволяет точно определить запланированную позицию непосредственно над костным ложем.
Обезболивание__—_______.
С тем чтобы обеспечить оптимальный для соответствующего показания уровень аналгезии, выбор следует сделать в пользу проводниковой анестезии. Терминальная анестезия не снижает риска повреждения нервных структур. Этого можно избежать только с помощью соответствующей преимплантологической диагностики.
> Простая имплантация без аугментации:.
Продолжительность менее 45 мин, операционное поле ограничено только полостью рта.
— Местная анестезия.
> Имплантация и аугментация без забора костного материала: Продолжительность 45—90 мин, операционное поле ограничено только полостью рта.
— Местная анестезия, иногда аналгоседация.
> Имплантация и аугментация с забором костного материала: Продолжительность 45—90 мин, 2 операционных поля и более.
— Рекомендуется местная анестезия, дополненная седацией.
> Имплантация и аугментация с забором костного материала или выполнением дистрации:.
Продолжительность свыше 90 мин, 2 операционных поля и более.
— Интубационный наркоз.
Главное_,___.
> Вид разреза определяется следующими параметрами:.
— обзорность операционного поля;.
— выраженность мягкотканной прослойки при выполнении аугментации;.
— эстетическая значимость (сохранение папиллярной структуры для реконструкции мягкотканного рельефа).
Раскрытие сосочков_.
> Показание:.
— немедленная имплантация при наличии предположительно целой вестибулярной стенки, отсутствии необходимости проведения аугментации и наличии соседних сохранившихся зубов.
> Проведение:.
— разрез в области сосочков с целью обнажения альвеолы;.
— альтернатива: локальный разрез с формированием трапециевидного лоскута;.
— альтернатива: трансгингивальное приживление.
Локальный парапапиллярный разрез_.
> Показание:.
— немедленная/отсроченная имплантация при ограниченном дефекте альвеолярного отростка и наличии сохранившихся соседних зубов.
> Проведение:.
— разрез в области проксимальных сосочков по направлению к переходной складке с формированием трапециевидного лоскута;.
— при невыраженной мягкотканной прослойке — возможность проведения ограниченного надреза надкостницы;.
— отсутствие необходимости в проведении аугментации с применением ксеногенного материала;.
— субгингивальное приживление после успешной аугментации.
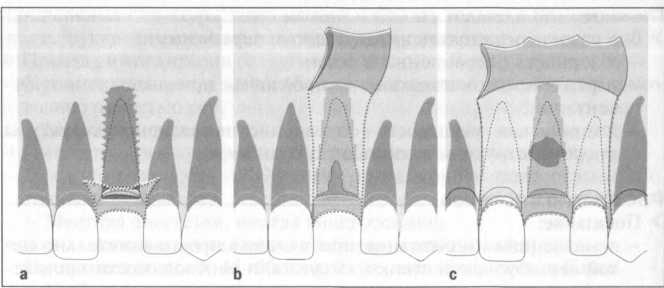
Рис. 7.1 а-с. Виды разрезов в зависимости от степени костного дефекта, а - минимальный разрез при наличии выраженного альвеолярного гребня или толстой вестибулярной пластинки при проведении немедленной имплантации.
Ь - разрез в пределах участка имплантации при наличии ограниченного костного дефекта или необходимости обнажения альвеолярного гребня для создания расширенного операционного обзора.
с - расширенный разрез при проведении аугментации с применением ксе-ногенного материала или наличии необходимости в обширной мобилизации лоскута.
Расширенный парапапиллярный разрез.
с формированием трапециевидного лоскута.
при проведении немедленной имплантации_.
> Показание:.
— немедленная/отсроченная имплантация при наличии дефекта альвеолярного отростка и сохранившихся соседних зубов.
> Проведение:.
— разрез в области дистальных сосочков соседних зубов по направлению к переходной складке;.
— формирование широкого трапециевидного лоскута;.
— при невыраженной мягкотканной прослойке — возможность проведения ограниченного надреза надкостницы;.
— субгингивальное приживление после успешной аугментации.
Крестальный разрез при наличии прикрепленной в достаточной мере слизистой оболочки в процессе проведения отсроченной или поздней имплантации_.
> Показание:.
— отсроченная имплантация при наличии прикрепленной в достаточной мере слизистой оболочки, особенно на беззубых челюстях.
> Проведение:.
— разрез по вершине гребня альвеолярного отростка;.
— в зависимости от длины разреза проводятся дополнительные послабляющие разрезы.
^ Важно в отношении беззубой нижней челюсти:.
— При высоко расположенном Foramen mentale разрез проводится несколько лингвально, с тем чтобы избежать повреждения N. mentalis.
— С целью сохранения прикрепления мускулатуры языка и губы каждый из двух разрезов (правый и левый) медиально заканчивается послабляющим вертикальным разрезом таким образом, чтобы между ними сохранялась мягкотканная перемычка. Возможно сохранение целостности фиксированной слизистой оболочки на гребне альвеолярного отростка для создания впоследствии надежного барьера в участке имплантации (разрез по Schmidinger).
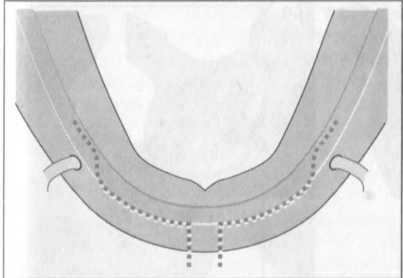
Рис. 7.2. Разрез фиксированной слизистой оболочки по гребню альвеолярного отростка беззубой нижней челюсти.
Пластика преддверия_.
^ Показания:.
— отсроченная имплантация при наличии недостаточно прикрепленной слизистой оболочки (ширина.
— крестальная субпериостальная аугментация без дополнительного мембранного укрепления с послойным ушиванием раны.
^ Проведение:.
— разрез по переходной складке;.
— отслаивание слизистого лоскута, разрез крестальной надкостницы;.
— препарирование мышечного слоя в каудальном направлении;.
— установка имплантата, фиксация слизистой оболочки в заданном положении по переходной складке к мышечному слою/периосту.
Рис. 7.3. Разрез слизистой оболочки по переходной складке с сохранением целостности N. mentalis и красной каймы губы.
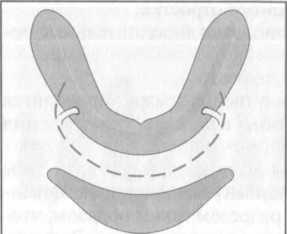
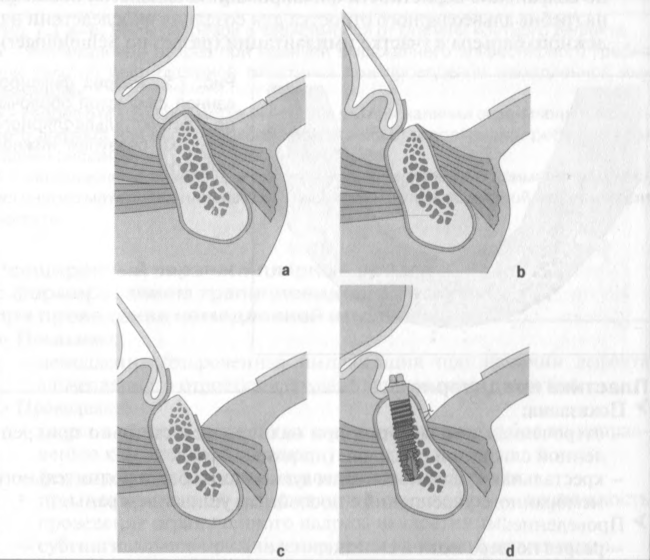
Рис. 7.4 a-d. Схема проведения пластики преддверия, а - вестибулярный разрез слизистой оболочки.
Ь - отслаивание слизистого лоскута до уровня альвеолярного гребня и формирование слизисто-надкостничного лоскута с одновременной имплантацией, с - мобилизация подслизистого слоя соединительной ткани и высоко прикрепленных мышечных пучков для углубления преддверия, d - фиксация слизистой оболочки в области вновь сформированной переходной складки с помощью резорбируемого шовного материала с последующей грануляцией раневой поверхности.
Вестибулярный разрез_.
> Показания:.
- применение двухэтапной аугментативной методики в горизонтальной и вертикальной плоскости;.
- дистракционный остеогенез.
> Проведение:.
- разрез, примерно 1 см, в вестибулярном направлении от мукогингивальной границы;.
- препарирование слизисто-мышечно-надкостничного лоскута;.
- послойное ушивание раны.
> Важно:.
- риск нарушения иннервации верхней и нижней губы, а также Ductus parotideus;.
- массивное кровотечение в процессе оперативного вмешательства.
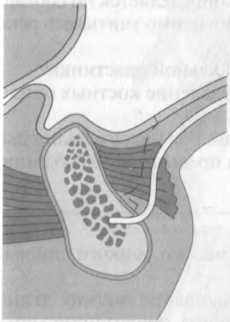
Рис. 7.5. Формирование слизисто-мышечнонадкостничного лоскута для проведения горизонтальной и вертикальной аугментации.
Главное.
> Для препарирования полости, как правило, используются вращающие инструменты.
> Инструменты с системой внутреннего охлаждения сокращают риск термического повреждения тканей.
> Одноразовые боры используются отдельно для каждого пациента и некоторыми производителями предлагаются для общего препарирования.
> Многоразовые боры, при условии адекватного ухода, отличаются продолжительным сроком службы при сохранении хороших рабочих характеристик.
У В различных системах определенные инструменты могут носить различные названия, однако функциональная принадлежность их зачастую схожа.
У Оптимальная скорость вращающегося инструмента, как правило, лежит в пределах от 500 до 1500 об./мин и определяется по соответствующему дизайну бора. Кроме того, необходимо учитывать рекомендации производителя.
У Важно при наличии очень плотной кортикальной пластинки:.
— обращать внимание на своевременное удаление костных опилок из просвета бора;.
— при установке имплантатов больших размеров максимальная скорость вращения инструмента не должна превышать 500 об./мин.
Методика проведения.
^ Пилотное препарирование:.
— определение позиции имплантата с помощью тонкого спирального бора диаметром 1—2 мм;.
— этот этап можно осуществить до отслаивания мягких тканей трансгингивально, с тем чтобы не нарушить ориентацию хирургического шаблона.
^ Маркировка кортикальной пластинки:.
— чтобы обеспечить надежное сцепление бора с костной тканью, кортикальная пластинка предварительно перфорируется с помощью шаровидного бора;.
— диаметр около 3—4 мм.
^ Предварительное препарирование:.
— первичное препарирование, целью которого является установка глубины и направления оси костного ложа имплантата;.
— проводится прерывистыми возвратно-поступательными движениями для более точного направления оси и оценки качества костной ткани;.
— при множественной имплантации обращать внимание на сохранение правильности направления, а также использовать хирургический шаблон и направляющие (параллелизирующие) пины.
^ Промежуточное препарирование:.
— в зависимости от окончательного диаметра костного ложа на этом этапе применяются сверла различного размера.
^ Завершающее препарирование:.
— для достижения высокой точности прилегания имплантата к стенкам полости завершающее препарирование не следует проводить прерывисто;.
— в зависимости от формы крестальной части имплантата для создания опорной площадки на этом этапе необходимо использование профильных боров (торцевые фрезы);.
— по окончании финального препарирования сформированная полость измеряется глубиномером.
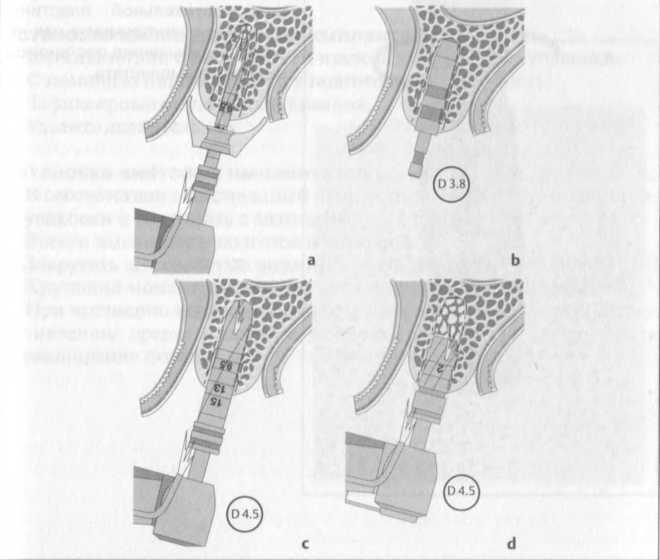
Рис. 7.6 a-d. Этапы формирования костного ложа.
а - после отслаивания мягкотканного лоскута под контролем хирургического шаблона производится предварительное препарирование, b - с помощью параллелизирующих пинов производится контроль длины и направления сформированной полости.
с - последовательное расширение костного ложа сверлами возрастающего размера до получения полости заданного диаметра, d - финальная обработка крестального отдела костного ложа.
> Препарирование кортикальной пластинки:.
- при наличии плотной кортикальной пластинки, с целью создания условий для ее последующего восстановления, в некоторых системах предусмотрен этап дополнительного препарирования.
> Нарезка резьбы:.
- если имплантат не снабжен самонарезающей резьбой, предварительно осуществляется нарезка резьбы с помощью метчика;.
- если имплантат снабжен самонарезающей резьбой, но костная ткань отличается повышенной плотностью (например, при выраженной атрофии нижней челюсти), то использование инструментов для нарезки резьбы также рекомендовано.

Рис. 7.7. Щадящее препарирование кортикальной пластинки с помощью инструмента для нарезки резьбы перед постановкой винтового имплантата.
Главное _.
> При установке имплантата следует всегда стремиться к достижению максимально возможной для данных условий первичной стабильности.
> При субгингивальной установке имплантата костная часть должна быть оформлена таким образом, чтобы удаление винта-заглушки впоследствии не вызывало затруднений.
> Винтовые имплантаты не должны закручиваться с чрезмерным напряжением (высоким крутящим моментом), в противном случае возрастает риск нарушения устьевой геометрии имплантата.
> Цилиндрические имплантаты, во избежание локального травмирования и последующего резорбирования костной ткани, также должны вводиться в полость лишь с небольшой компрессией.
Установка цилиндрических имплантатов_.
> В соответствии с инструкцией извлечь имплантат из упаковки.
> С помощью пинцета ввести в подготовленную полость.
> Зафиксировать путем постукивания.
> Удалить держатель.
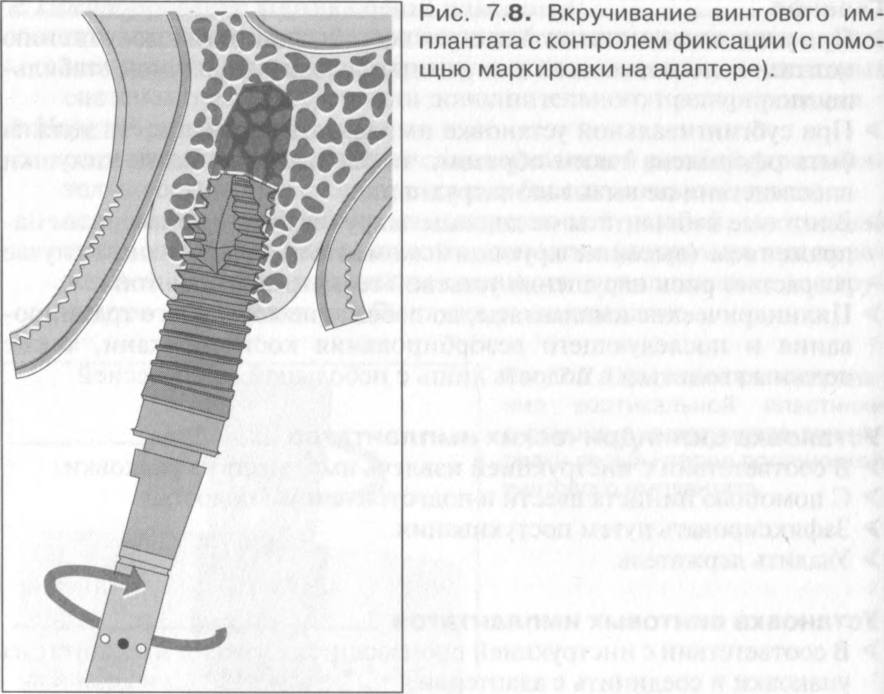
Установка винтовых имплантатов_.
> В соответствии с инструкцией производителя извлечь имплантат из упаковки и соединить с адаптером.
> Ввести имплантат в подготовленную полость.
> Закрутить со скоростью около 10—20 об./мин.
> Крутящий момент должен быть в пределах от 20 до 50 Н-см.
> При чрезмерно высоком крутящем моменте и выраженном сопротивлении: прервать процесс установки имплантата и произвести расширение полости.
Положение устьевой части имплантата_.
У Для формирования мягкотканного слоя над имплантатом должен сохраняться промежуток размером I—2 мм (биологическая ширина). Если имплантат устанавливается субгингивально чуть ниже уровня костной ткани, в процессе интеграции поверх имплантата сформируется костная прослойка, ширина которой будет зависеть от глубины погружения имплантата в толщу кости, а также формы устьевой его части. В результате ортопедическое плечо всей конструкции за счет удлинения суп растру ктуры увеличивается, пропорционально сокращая внутрикостную опору У Глубину погружения имплантата определяют следующие параметры:.
— эстетическая реставрация при наличии тонкой слизистой оболочки:.
устьевая часть имплантата на уровне костного края.
— эстетическая реставрация при толщине слизистой оболочки >2 мм, а также.
— имплантация в малозначимых с эстетической точки зрения зонах: устьевая часть имплантата на 0,5 мм выше костного края.
— имплантация в малозначимых с эстетической точки зрения участках с использованием имплантатов длиной.
Главное_.
> Закрытие имплантата на период фазы интеграции или изготовления ортопедической конструкции. Предупреждение раскручивания и защита устьевой части имплантата от механического повреждения, врастания эпителиальной ткани или контаминации.
> Создание условий для надежной адаптации мягкой ткани для закрытия обнаженной костной ткани.
Методика проведения_.
> После удаления инструмента для припасовки, поверхность обработать раствором NaCl.
> При наличии большой полости — аппликация стерильного вазелина или антибактериальной мази.
> Фиксация винта-заглушки.
> Отверстие на винте-заглушке, предназначенное для фиксации адаптера, во избежание развития воспалительной реакции изолируется вазелином или низковискозной пастой.
> После адаптации лоскута без натяжения рана ушивается отдельными узловатыми швами.
> При мобилизации лоскута с надрезом надкостницы - адаптация с последующим ушиванием раны петлеобразными узловыми швами (по Донати).
> В случае открытого заживления транс- или субгингивально фиксированного имплантата с установкой формирователя десны или уже готовой супраконструкции края раны при выполнении крестально-го разреза следует иссечь по окружности (полулунно).
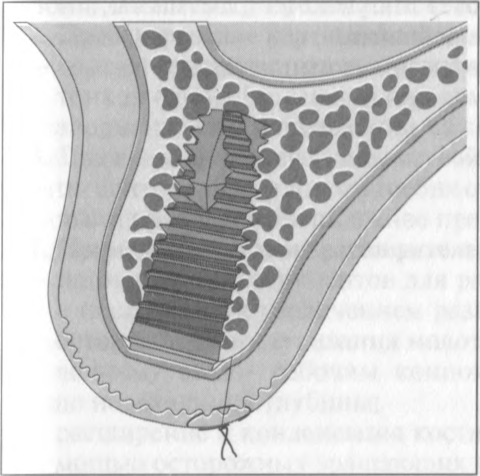
Рис. 7.9. Правильное оформление мягких тканей при установке винта-заглушки.