По определению ВОЗ, под травматической окклюзией понимают патологию пародонта из-за усиленной прямой или опосредованной нагрузки на зубы. В настоящее время выделяют три варианта травматической окклюзии: первичную, вторичную и комбинированную, в зависимости от факторов, ее обусловивших.
В возникновении первичной травматической перегрузки пародонта повинны аномалии прорезывания и положения зубов, зубных рядов и челюстей, частичная потеря зубов, патологическая стираемость твердых тканей зубов, ошибки зубного протезирования и некачественно изготовленные зубные протезы, форсированное ортодонтическое лечение, парафункции жевательной мускулатуры, вредные привычки и т.п. (В.Н.Копейкин, Р.И.Бабаханов, Т.В.Шарова, О.Ю.Хорева и др.).
Вторичную травматическую окклюзию вызывают как местные (различные заболевания органов и тканей жевательного аппарата), так и общие (гормональные и др.) изменения организма человека. Среди местных причин указывают на заболевания периодонта, пародонта, воспалительные, опухолевые процессы и т.п. Так, например, наличие периапикальных очагов инфекции существенно снижает выносливость «причинных» зубов к нагрузке. Возникающая при этом травматическая окклюзия обусловливается как воспалительной резорбцией тканей альвеолярной дуги челюсти, так и искажением чувствительности периодонта к жевательной нагрузке из-за появления патологического периодонтито-мускулярного рефлекса. W.N.Williams et all. (1987) установили, что при резорбции альвеолярных дуг челюстей в среднем на 42% сенсорная чувствительность тканей пародонта уменьшается примерно в 1,5 раза.
Возникновение комбинированной травматической окклюзии обусловлено сочетанием этиологических факторов, характерных для первичной и вторичной травматической окклюзии.
Подчеркнем, что ряд специалистов считают необоснованным разделение травматической окклюзии на первичную и вторичную, так как изменения при ней не зависят от степени резорбции тканей [J.Lindhe, 1986]. В то же время есть рекомендации выделения различных типов травматической окклюзии в зависимости от направления действия сил, ее обусловливающих [М.Д.Гросс, Дж.Д.Мэтьюс, 1986]. Односторонняя направленность действия сил (ортодонтический тип) может вызывать наклоняющее, корпусное, вколачивающее и выталкивающее воздействие [JArtun, K.S.Urbye, 1988]. Силы, действующие попеременно в щечно-язычном или мезиодистальном направлении (раскачивающий тип), при нарушении адаптационных процессов в пародонте могут привести к патологической подвижности зубов [I.Ericsson, 1986; М.Д.Гросс, Дж.Д.Мэтьюс, 1986].
Исходя из причин, вызывающих травматическую окклюзию, а также ее клинических проявлений при различных местных и общих патологических процессах и заболеваниях, под понятие «травматическая окклюзия» могут попадать не только патологические, но и адаптационные изменения, происходящие в пародонте. Неслучайно I.Ericsson (1986), J.Lindhe (1986) различают следующие стадии травматической окклюзии согласно тем изменениям, которые претерпевают ткани пародонта: 1-я стадия — повреждение; 2-я стадия — репарация; 3-я стадия — адаптационное ремоделирование.
Считается, что функциональная травматическая перегрузка пародонта определяется снижением толерантности тканей пародонта и анормальной окклюзионной нагрузкой [Э.Г.Баграмов, 1983]. Резистентность тканей пародонта уменьшается при его заболеваниях. В этих условиях обычные физиологические нагрузки на пародонт превращаются в травмирующие. Анормальная нагрузка на пародонт возникает при парафункции жевательных мышц и мышц языка, нерациональном протезировании или пломбировании зубов, ортодонтическом лечении, адентии и другой морфофункциональной патологии жевательного аппарата.
Проведенный Е.В.Мокренко (1990) анализ 74 источников отечественной и зарубежной литературы, посвященных изучению роли травматической окклюзии в этиологии заболеваний пародонта, показал, что перечень признаков травматической окклюзии включает от 12 до 25 наименований, описывающих клинические и рентгенологические ее проявления. Приведем основные из них.
К клиническим симптомам травматической окклюзии относят повышенную подвижность зубов, преждевременные контакты, ретракцию десневого края, повышенную чувствительность зубов к холоду, изменение положения зубов, патологическую стираемость твердых тканей зубов, бруксизм, болезненность при пальпации жевательных мышц, боли в области ВНЧС, головную боль.
При рентгенологическом исследовании могут обнаруживаться: расширение периодонтальной щели, резорбция костной ткани альвеолярных дуг челюстей в области корней зубов, утолщение или истончение компактной пластинки альвеолы, расширение трабекул и снижение плотности костной ткани альвеолярной дуги, гиперцементоз или резорбция цемента корня, костные «карманы», переломы корня и др.
Важно подчеркнуть, что приведенные клинические симптомы и рентгенологические проявления не являются патогномоничными для травматической окклюзии, так как часто встречаются при других основных стоматологических заболеваниях. Использование таких диагностических методов, как реопародонтография, фотоплетизмография, электромиография и др. не всегда возможно в практической стоматологии. Поэтому только внимательное комплексное обследование больного, осмысление выявленных патологических изменений в жевательном аппарате могут помочь врачу-стоматологу диагностировать эту патологию.
Устранение травматической окклюзии, как правило, приводит к активации в тканях пародонта процессов репарации. Однако в подавляющем большинстве случаев из-за наличия длительно протекающих воспалительных процессов в пародонте полная регенерация его тканей невозможна.
Для комплексного лечения болезней пародонта и адекватной медико-социальной реабилитации больных с указанной патологией в ортопедической стоматологии разработаны специальные методы, которые можно разделить на следующие основные группы:.
- окклюзионная реабилитация (избирательная пришлифовка зубов);.
- нормализация окклюзионных взаимоотношений путем ортодонтического лечения аномалий и деформаций жевательного аппарата;.
- непосредственное (иммедиат) протезирование;.
- временное шинирование;.
- ортопедическое лечение с постоянным шинированием.
При ортопедическом лечении больного с патологией пародонта необходимо:.
- правильно распределить жевательную нагрузку среди сохранившихся естественных зубов;.
- устранить с некоторых зубов (группы зубов) излишнюю нагрузку (травматический узел), возникшую в результате потери естественных зубов или их выдвижения;.
- создать всему зубному ряду утраченное функциональное единство, соединить разрозненные звенья жевательного аппарата в единую систему зубного ряда;.
- создать условия относительного покоя поврежденному пародонту и устранить основной недуг заболевания — подвижность оставшихся зубов.
Кроме того, важно подчеркнуть, что фундаментальные исследования, проведенные под руководством А.В.Цимбалистова (1999) по изучению влияния состояния пульпы зуба на объем реабилитационных мероприятий при комплексном лечении генерализованного пародонта, установить, что развитие этого заболевания сопровождается нарастанием дистрофических изменений в пульпе зубов, а препарирование зубов у пациентов с пародонтитами может явиться причиной гибели пульпы. Кроме того, с помощью объективных методов исследования было доказано, что депульпирование зубов у больных генерализованным пародонтитом приводит к улучшению состояния микроциркуляторного русла и является фактором, влияющим на процесс регенерации тканей после хирургических вмешательств на пародонте. Наличие же генерализованного пародонтита средней и тяжелой степени, несмотря на увеличение объема лечебных мероприятий, должно рассматриваться как показание для депульпирования зубов [А.В.Цимбалистов, В.Д.Жидких, Г.Б.Шторина и соавт., 1999].
Учитывая, что при прогрессировании заболеваний пародонта происходит функциональная и морфологическая диссоциация зубных рядов, выражающаяся в изменении положения отдельных зубов, патологической подвижности зубов, ухудшении соотношения вне- и внугриальвеолярной частей зуба и т.п., вторично возникают преждевременные контакты (супраконтакты) зубов и травматическая окклюзия [ХАКаламкаров и соавт., 1983]. Это требует обязательного изменения методики избирательного пришлифовывания зубов реабилитации), научные основы которой разработаны в работах В .Jankelson (1955), предложившего метод статической пришлифовки зубов, при котором преждевременные контакты диагностируются в положении центральной окклюзии; C.Schuyler (1935), предложившего функциональный метод пришлифовки зубов, при котором преждевременные контакты между зубами диагностируются в процессе функции; а также в трудах К.Доминика (1967), Я.М.Збаржа, БАМартынека и М.Н.Халавка (1967), М.КДрагобецкого (1982), АВ.Цимбалистова и соавт. (1990) и других. В эксперименте доказано, что грамотное выполнение окклюзионной реабилитации позволяет уменьшить напряжение в тканях пародонта на 25% [Ю.И.Климашин, 1977].
Избирательная пришлифовка зубов показанапри:.
- аномалиях прикуса;.
- деформациях зубных рядов;.
- неравномерной стираемости зубов;.
- отсутствии физиологического стирания бугров зубов [Л.С.Величко, 1985).
Кроме того, окклюзионную реабилитацию следует проводить при парафунк-.
циях жевательных мышц, дисфункции височно-нижнечелюстного сустава, по завершении ортодонтического лечения или лечения переломов челюстей на этапе припасовки и наложения съемных зубных протезов и т.п.
Ее проводят для создания множественных равномерных контактов между зубными рядами, устранения функциональной перегрузки тканей пародонта и свободной кинематики нижней челюсти. Пришлифовывание выполняют в процессе терапевтического лечения, в то время как хирургические вмешательства на тканях пародонта целесообразно выполнять после окклюзионной реабилитации и временного (или окончательного) шинирования зубов, а удаление зубов необходимо осуществлять только после пришлифовывания и изготовления непосредственного протеза. Это нужно для предупреждения вторичных деформаций зубных рядов (смещения отдельных зубов) и профилактики снижения высоты прикуса.
Важно подчеркнуть, что при обострении воспалительного процесса в тканях пародонта необходимо прежде всего добиться купирования воспалительной реакции (медикаментозная обработка зубодесневых карманов, снятие отложений зубного камня, наложение лечебных пародонтологических повязок и т.п.), а затем приступать к окклюзионной реабилитации.
Если преждевременные контакты некоторых зубов являются одной из причин обострения воспалительного процесса в тканях пародонта и поддерживают его, то возможно одновременное проведение окклюзионной реабилитации и лечения у врача-пародонтолога.
Пришлифовывание зубов проводят в одно или несколько посещений, в зависимости от объема вмешательства, что определяется индивидуальными особенностями жевательного аппарата.
Пришлифовывание осуществляют как в статические (центральная, передняя, боковые и задняя окклюзии), так и в динамические фазы (при артикуляции). При прямом и ортогнатическом прикусе избирательное пришлифовывание проводится в полном объеме; при прогеническом и глубоком — в центральной, передней и задней окклюзиях.
В процессе окклюзионной реабилитации коронковые части зубов приводят в соответствие с возрастной физиологической стираемостью их твердых тканей при обязательном сохранении высоты прикуса. Для выполнения последнего требования следует знать, что высоту прикуса удерживают небные бугры верхних моляров и премоляров, щечные бугры нижних моляров и премоляров, а также режущие края нижних передних зубов. Щечные бугры верхних боковых зубов и язычные бугры нижних боковых зубов (премоляров и моляров), а также небная поверхность коронок передних верхних зубов определяют направление, скольжения нижней челюсти при ее артикуляции.
Вначале выравнивают окклюзионную плоскость, т.е. устраняют вторичные деформации зубных рядов, препятствующие правильной оценке артикуляционных движений нижней челюсти и диагностированию супраконтактов. При зубоальвеолярном удлинении выдвинутые зубы следует депульпировать и укоротить. В ряде случаев, при выраженной гипертрофии альвеолярного отростка челюстей выдвинувшиеся зубы следует удалить иногда с одновременным выполнением альвеолэктомии. Затем поочередно пришлифовывают бугры зубов, опережающих смыкание челюстей в положении центральной окклюзии (устраняют супраконтакты), передней окклюзии (статическая и динамическая фазы), в боковых окклюзиях (статические и динамические фазы), задней окклюзии (динамическая фаза).
Как правило, пришлифовывают небные поверхности верхних передних зубов и режущие края нижних зубов, а также щечные бугры верхних зубов и язычные бугры нижних. Это предупреждает снижение высоты прикуса.
Контроль за пришлифовыванием осуществляют по диагностическим моделям, окклюдограммам, а также при помощи двусторонней копировальной бумаги (желательно трехцветной, каждый цвет для определенного вида окклюзии). Зубы пришлифовывают с помощью алмазных боров, алмазных и карборундовых фасонных головок средней зернистости, лавсановых или водостойких бумажных дисков, резиновых полиров, щеток и абразивной пасты. Завершают пришлифовывание зубов покрытием их фтор-лаком.
В зависимости от объема работы по выполнению окклюзионной реабилитации до ее завершения количество посещений может колебаться до семи и более. При этом на одну процедуру необходимо отвести не менее 15-20 мин.
Оптимальной считается такая окклюзионная реабилитация, после проведения которой на рабочей стороне зубных рядов имеется одноименный бугорковый, а на балансирующей — равномерный контакт или отсутствие контакта.
Грамотно выполненное избирательное пришлифовывание зубов позволяет снизить интенсивность воспалительной реакции в тканях пародонта, уменьшить степень подвижности зубов и нагрузку на них, способствует оптимизации регенерации костной ткани в области альвеолярных дуг челюстей и подвижных зубов, а также улучшает внешний вид пациента, облегчает жевание и речевую функцию.
Непосредственные и отдаленные результаты использования избирательного пришлифовывания зубов в комплексном лечении болезней пародонта показывают, что, как правило, больные отмечают чувство облегчения, удобства при жевании и более плотный контакт между зубными рядами, исчезают имевшиеся у части из них привычные парафункциональные движения нижней челюсти со смещением в сторону. Полностью исчезают или значительно уменьшаются воспалительные процессы и патологическая подвижность отдельных зубов. При рентгенологическом исследовании констатируется стабилизация процесса резорбции костной ткани альвеолярного отростка у большинства больных. При этом лучшие результаты лечения отмечаются у больных моложе 30 лет [И.И.Постолаки, И.М.Шептелич, 1987].
Ортодонтическое лечение у больных с заболеваниями пародонта осуществляют с учетом:.
- степени атрофии лунок смещенных зубов;.
- артикуляционных взаимоотношений зубных рядов;.
- степени наклона зубов;.
- состояния пародонта зубов, их подвижности;.
- характера прикуса, имеющегося снижения высоты прикуса («раздавленный прикус»).
Ортодонтическое лечение патологии прикуса при пародонтите следует проводить осторожно, после ликвидации воспалительных изменений в краевом пародонте с помощью консервативного лечения и только в случаях, когда нарушения прикуса обусловлены смещениями нижней челюсти или деформациями зубных рядов [Э.Г.Баграмов, 1983].
Обычноортодонтическому лечению подлежат:.
1.
вторичные деформации: а) тремы и диастемы, обусловленные смещением зубов; б) снижение межальвеолярной высоты, осложненное глубоким резцовым перекрытием и дистальным смещением нижней челюсти; в) феномен Годона;.
2.
зубочелюстные аномалии: а) глубокий прикус; б) прогения, осложненная уменьшением межальвеолярной высоты; в) глубокий прикус, прогения, осложненные вторичной деформацией зубных рядов [В.Н.Копейкин, 1977].
Перемещать зубы можно лишь тогда, когда у врача-ортодонта (ортопеда) имеется уверенность, что в новом положении эти зубы будут воспринимать жевательные нагрузки в более благоприятных условиях и возможность шинирования таких зубов после ортодонтического лечения сохранится.
Наиболее эффективными ортодонтическими аппаратами в таких случаях считают съемные конструкции, так как они наиболее полно отвечают анатомо-физиологическим особенностям пораженных тканей пародонта и гигиеничны. В таких случаях требуется применение слабых сил [ДАКалвелис, 1964], так как процессы репаративного остеогенеза (костной перестройки) в пародонте не выражены, а литические процессы не должны преобладать.
Чаще используют съемные аппараты с вестибулярными дугами и рукообразными пружинами, а также ортодонтические пластинки с винтами, которые необходимо активировать один раз в две недели. При этом при перемещении зубов сила ортодонтического аппарата не должна превышать 50-100 г.
При протруссии верхних передних зубов и наличии диастем и трем достаточно применения ортодонтической пластинки с вестибулярной ретракционной дугой при активировании последней один раз в две недели. Как правило, перемещение передних зубов в правильное положение происходит за 3,5-4,5 месяца.
При выраженной скученности передних зубов возможно удаление некоторых из них (первые премоляры, реже — нижние резцы) с последующей нормализацией положения остальных оставшихся передних зубов.
При глубоком резцовом перекрытии и отсутствии вправленных патологических изменений в тканях пародонта возможно применение аппарата Брюкля или М.П.Малышевой (1997), где вместо ретракционной дуги в базис аппарата введены два крючка с таким расчетом, чтобы их изгиб был на одном уровне (рис. 33). На них надевается резиновая петля, от давления которой нижние зубы перемещаются в язычном направлении. За счет постоянного давления резиновой петли
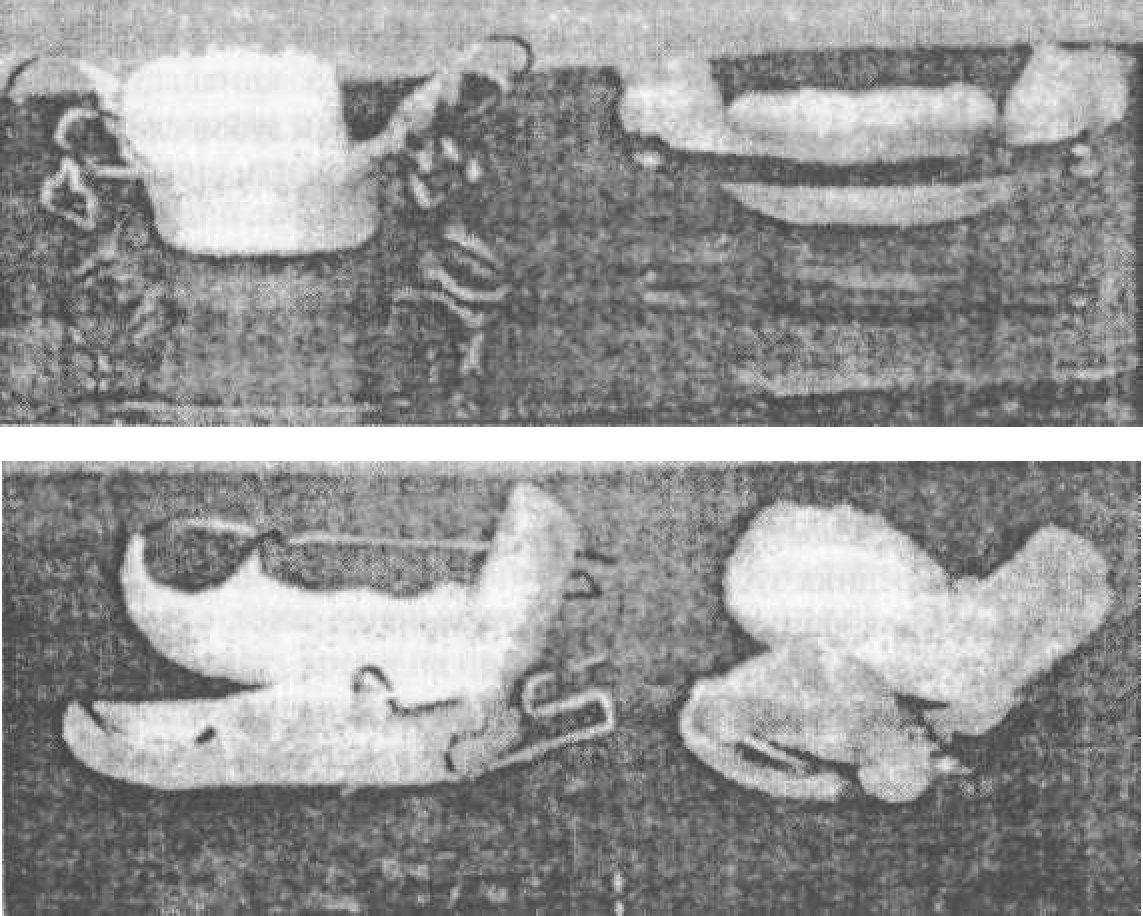
Рис.33. Ортодонтические аппараты Брюкля и М.П.Малышевой: слева — вид спереди, справа — вид сбоку
сокращаются сроки лечения. Верхние резцы в таком случае по наклонной плоскости аппарата отклоняются вперед, а нижние — в язычном направлении. Если же резцовое перекрытие небольшое или имеются патологические изменения в тканях пародонта верхних передних зубов, лучше использовать ортодонтическую пластинку на верхнюю челюсть с винтом и секторальным распилом.
Для ортодонтического лечения глубокого прикуса, сочетающегося с дефектами зубных рядов и осложненного уменьшением высоты прикуса (межальвеолярного расстояния), целесообразно применять пластмассовую каппу или съемные пластиночные протезы с перекрытием жевательной поверхности всех сохранившихся зубов. С помощью такого аппарата нормализуют высоту прикуса и добиваются адаптационной перестройки жевательного аппарата к новому межальвеолярному расстоянию, для чего необходимо 3-6 месяцев. ? Использование же ортодонтических пластинок на верхнюю челюсть, имеющих в своей конструкции накусочную площадку или наклонную плоскость, для лечения глубокого прикуса при патологии пародонта менее целесообразно, так как при их ношении создаются возможности для дополнительной перегрузки пародонта нижних передних зубов, которые и без этой нагрузки при глубоком прикусе достаточно перегружены.
При аномалиях прикуса, обусловленных смещением нижней челюсти, лучше использовать пластмассовые каппы или временные съемные протезы, которые за 3-6 месяцев позволяют установить нижнюю челюсть в правильное положение.
По завершении ортодонтического лечения при патологии пародонта необходимо рациональное зубное протезирование и шинирование всех сохранившихся естественных зубов.
Важно помнить, что одновременно с перемещением зубов следует проводить их избирательное пришлифовывание для исключения или снижения травматической перегрузки пародонта во время функции.
Непосредственное протезирование при патологии пародонта позволяет сохранить высоту прикуса, избежать перегрузки пародонта сохранившихся естественных зубов, осложнений от удаления зубов, обеспечить социальную активность больному и благоприятные, условия для адаптации (в том числе фонетической) к постоянному зубному протезу (замещающему, шинирующему).
Показаниямик изготовлению иммедиат-протезову больныхс заболвениямипародонта считают[ЦимбалистовА.В. и др., 1990]:.
- удаление передних зубов;.
- удаление зубов, фиксирующих высоту прикуса;.
- резекцию альвеолярной дуги челюсти.
Мы также осуществляем иммедиат-протезирование при удалении большого количества зубов (трех и более), что способствует своевременной остановке луночкового кровотечения и полноценному формированию кровяного сгустка, а также его защите от неблагоприятных факторов полости рта.
Кроме того, иммедиат-протезы используют при удалении небольшого числа зубов и у больных с пародонтитами во избежание чрезмерной перегрузки сохранившихся естественных зубов, имеющих антагонистов, при удалении одного из.
последней пары антагонирующих зубов, а также в качестве формирующих и замещающих протезов после операций на альвеолярных дугах челюстей. В некоторых случаях иммедиат-протезирование позволяет предупредить обострение хронической патологии височно-нижнечелюстного сустава или уменьшение межальвеолярного расстояния (снижение высоты прикуса) при удалении зубов у больных с дистальным прикусом.
Основными клинико-лабораторными этапами при изготовлении иммедиатпротезов при пародонтитах и пародонтозе являются: получение слепков и изготовление по ним моделей, сопоставление последних в положении центральной окклюзии с загипсовкой в окклюдатор (артикулятор); подготовка модели (срезание зубов, подлежащих в последующем удалению, а также слоя гипса с альвеолярного отростка с приданием ему округлой формы); моделировка восковой модели базиса протеза с постановкой пластмассовых зубов и установлением кламмеров; замена воска на базисную пластмассу. Затем иммедиат-протез отделывают, шлифуют и полируют.
Подчеркнем, что возможно вначале изготовить и припасовать в полости рта пациента базис протеза с кламмерами, а ко второму посещению (в день удаления зубов) приварить к базису протеза недостающую часть базиса с искусственными зубами, замещающими возникший дефект зубного ряда.
Следует заметить, что на этапе подготовки модели необходимо срезать зубы, подлежащие удалению, а также слой гипса (толщиной до 2 мм) с вершины и вестибулярной поверхности альвеолярного отростка и значительно меньший слой гипса с язычной или небной его поверхности. Это обусловливается тем, что после операции удаления зуба наибольшей резорбции и атрофии подвергается именно вестибулярная поверхность альвеолярного отростка и область удаленного зуба. В местах, прилегающих к шейкам естественных зубов, ограничивающих возникающий дефект зубного ряда, гипс срезать не следует, так как в этих местах атрофия альвеолярного отростка незначительна.
При иммедиат-протезировании больных с пародонтитами тяжелой степени на этапе подготовки модели следует срезать более толстый слой гипса (до 4 мм), что позволит отсрочить выполнение реставраций (прибазировок) такого непосредственного протеза в ближайший период.
К припасовке иммедиат-протезов приступают обычно спустя 20-40 минут после операции удаления зуба. При этом для удаления зубов лучше всего использовать проводниковые анестезии, что в меньшей степени нарушает рельеф тканей протезного ложа, уменьшает послеоперационный отек. Это позволяет существенно сократить время на припасовку и наложение иммедиат-протеза.
Клинические наблюдения показывают, что за время от момента удаления зубов до протезирования проходит перестройка жевательного аппарата, которая значительно ослабляет пародонт и жевательные мышцы [В.Ю.Миликевич, 1964; Е.С.Левина, 1973; М.В.Росинская, 1973]. После удаления зубов нарушается микроциркуляция крови в пародонте зубов, ограничивающих дефект зубного ряда [ХАКаламкаров, 1977; В.Н.Копейкин, 1977, 1979], что обусловливает возникновение воспаления, которое постепенно нарастает, а в дальнейшем появляются деструктивные изменения тканей пародонта [АААлиев, 1980].
Доказано, что если зубной протез наложен в день удаления зуба, то в пародонте возникает воспалительная реакция, но она постепенно стихает, и через 7-10 суток состояние пародонта не отличается от нормального. Если же протез наложен через 10 дней и позже после удаления зубов, то воспалительная реакция в пародонте, которая возникает после удаления зубов, сохраняется и после протезирования [АААлиев, 1980].
После наложения иммедиат-протеза пациентам следует рекомендовать в течение 3-4 дней не принимать жесткой и сухой пищи. При этом заживление ран наступает через 4-5 дней [О.Г.Омаров, В.А.Пономарева, 1986].
Наш опыт показывает, что иммедиатпротезами больные должны пользоваться при периодических реставрациях до 6-8 месяцев. После этого срока возможно проведение окончательного рационального протезирования, предусматривающего шинирование сохранившихся естественных зубов.
Нецелесообразно сохранять зубы с подвижностью степени, что потребует раннего повторного протезирования после их удаления, а также может привести к грозным осложнениям (рис. 34).
Следует подчеркнуть, что при использовании ортопедических методов лечения заболеваний пародонта в широкой стоматологической практике допускается много ошибок. Так, по данным О.В.Громова (1991), преждевременные контакты устраняются лишь у 0,9% больных, в 19,7% случаев при HI степени подвижности зубов дефекты твердых тканей восстанавливаются неспаянными коронками, в 21,1% случаев при замещении дефектов переднего участка зубного ряда верхней челюсти используются консольные протезы без учета состояния пародонта опорных зубов, а в 39,8% случаев при восстановлении включенных дефектов зубного ряда мостовидными протезами у больных с пародонтитом не учитываются величина дефекта и активность течения заболевания, поэтому избираются в качестве опоры два зуба. Это приводит к тому, что спустя 6-8 мес. после ортодонтического лечения даже у больных с легкой и средней степенями тяжести пародонтита в области опорных зубов на рентгенограммах регистрируются снижение уровня межзубных альвеолярных перегородок, очаги активного остеопороза в костной ткани [О.В.Громов, 1991].
На основе клинико-функционального исследования О.В.Громов (1991) рекомендует при подвижности зубов I степени, отсутствии очагов остеопороза и активных очагов воспаления в околозубных тканях без впряженных отклонений процессов неспецифической защиты и микроциркуляции при одном удаленном зубе использовать мостовидные протезы с опорой не менее чем на 3-4 зуба. В случае отсутствия 2-3 зубов в переднем (или) боковых участках рекомендуется применение единой конструкции шины-протеза на зубной ряд челюсти при наличии шести и более опорных зубов. Показанием к применению последней конструкции является подвижность зубов I-II степени с активными очагами остеопороза независимо от протяженности включенного дефекта (но не более 4 отсутствующих зубов в переднем и 2 — в боковых отделах зубного ряда). Для обеспечения доступа к зубодесневым карманам при применении шинирующих и восстанавливающих конструкций О.В.Громов рекомендует мостовидные протезы сочетать с интрадентальными шинами. Включенные дефекты в переднем отделе зубного ряда при отсутствии 1 или 2 зубов восстанавливаются фасетками, спаянными с интрадентальной шиной, включающей в себя по 2 опорных зуба с каждой стороны дефекта. При отсутствии 3-4 зубов в переднем отделе или наличии включенных дефектов с отсутствием 1-2 зубов в боковых отделах зубного ряда дефекты рекомендуется замещать мостовидными протезами с опорными коронками на зубы, ограничивающие дефект. С целью увеличения количества опорных зубов к коронкам припаивается интрадентальная шина, включающая в единый блок дополнительно по 2-3 зуба с каждой стороны. Такой подход обеспечивает в 95,7% случаев отдаленные благоприятные результаты комплексной терапии пародонтитов [О.В.Громов, 1991]. Эти рекомендации легковыполнимы при возможности изготовления цельнолитых конструкций шинирующих зубных протезов.
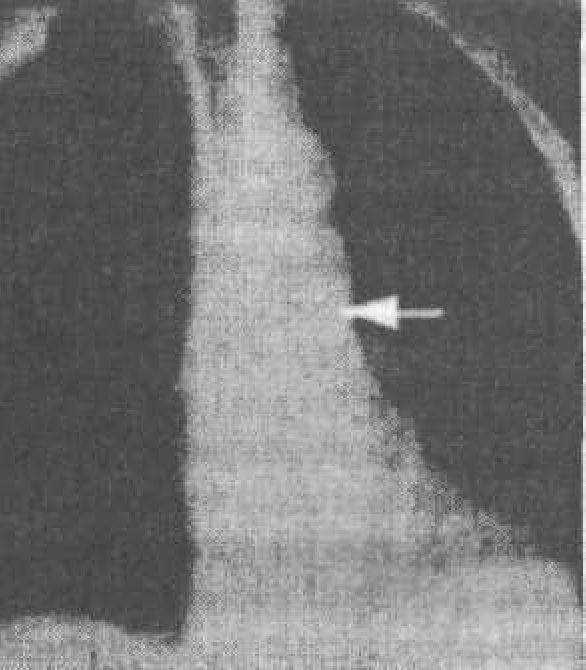
Рис. 34. Рентгенограмма больного Б., 60 лет. Инородное тело (47 зуб) в просвете главного бронха левого легкого
Перспективным является использование металлокерамических протезов у больных с заболеваниями пародонта. Такие протезы не оказывают давления на десну при грамотной методике одонтопрепарирования (с уступом) и соблюдении требований ко всем клинико-лабораторным этапам изготовления таких протезов, а также на глазурованной поверхности керамического покрытия практически не образуется зубной бляшки [J.Brahn et al., 1985], что имеет большое лечебно-профилактическое значение при пародонтите и пародонтозе.
Некоторые клиницисты применяют металлокерамические протезы при патологии пародонта с хорошими непосредственными или отдаленными результатами [С.ИАбакаров, 1984; H.Loges, G.Staegemann, 1980].
Вместе с тем металлокерамические зубные протезы обладают большой жесткостью. Это может усугублять функциональную травматическую перегрузку как опорных зубов, так и их антагонистов [ХАКаламкаров, 1984]. Поэтому ряд специалистов считает, что патология пародонта является относительным [ХАКаламкаров, 1984; HAKreutzmann, 1980] или даже абсолютным противопоказанием [А.И.Рыбаков и др., 1984] к применению металлокерамических конструкций.
В 1987 г. ХАКаламкаров и ТАВарданян на большом клиническом материале установили, что применение металлокерамических протезов у больных с заболеваниями пародонта дает хорошие непосредственные и отдаленные результаты, если препарирование зубов проведено с формированием циркулярного уступа, расположенного на уровне десны (что исключает травматизацию пародонта во время препарирования, а в дальнейшем — краем металлокерамической коронки). Авторы считают, что ретракция десны при заболеваниях пародонта абсолютно противопоказана, а при моделировании тела мостовидного протеза необходимо по возможности создавать седловидную его форму, что способствует максимальной разгрузке пародонта опорных зубов и предупреждает отколы керамики.
При применении металлокерамических протезов у больных с патологией пародонта необходимо тщательно выверять окклюзию во всех фазах артикуляции. Перед окончательной фиксацией протезов на зубах следует укреплять их репином не менее чем на 1 мес, что дает возможность предупредить или своевременно устранить осложнения [ХА.Каламкаров, ТАВарданян, 1987].
Таблица 13.
Классификация шинирующих аппаратов (по А.В.Цимбалистову, В.А.Миняевой, Г.П.Фисенко и др., 1990)
Установлено, что у больных с заболеваниями пародонта при пользовании шинами и протезами из хромоникелевой стали заметно выражен сдвиг микрофлоры в сторону увеличения их анаэробных видов: спирохеты, фузобактерии, бактероиды, а также разнообразных аэробных и факультативно анаэробных палочковидных и кокковых форм: стафилококки, зеленящие и негемолитические стрептококки, диплококки, грамотрицательные кокки (нейссерии), коринебактерии, лептотрихии и др. В то же время при исследовании микрофлоры зубодесневых карманов после протезирования серебряно-палладиевым сплавом выявлено заметное уменьшение количества анаэробной флоры уже через месяц [П.С.Величко, 1985]. Это позволило авторам проведенных микробиологических исследований сделать вывод о целесообразности применения серебрянопалладиевого сплава при ортопедическом лечении заболеваний пародонта.
К выбору шинирующих и замещающих конструкций при пародонтите или пародонтозе следует подходить индивидуально.
Иммобилизации естественных зубов достигают с помощью временных и постоянных шинирующих аппаратов, которые могут быть съемными и несъемными (табл. 13).
При определении показаний к шинированию и выборе конструкции шины или шинирующего зубного протеза следует учитывать состояние тканей пародонта шинируемых зубов и их антагонистов, степень их подвижности, топографию и величину дефекта зубного ряда, эстетические факторы [Л.М.Перзашкевич, Д. Н.Липшиц, 1985]. Кроме того, выбирая конструкцию шины, следует учитывать присущие ей недостатки и при изготовлении шины по возможности необходимо их устранить или свести к минимуму.
Для изготовления несъемных шин необходимо одонтопрепарирование, которое в ряде случаев может быть весьма травматичным. Несъемные шины, как правило, не всегда гигиеничны и эстетичны, могут травмировать десневой край и усугублять течение воспалительного процесса в пародонте (особенно при шинировании спаянными коронками).
При пользовании съемными конструкциями шин возможно стирание твердых тканей опорных зубов, нарушение фиксации шин, расшатывание одиночно стоящих зубов. Ряд специалистов считает, что при использовании съемных шин также возможно нарушение процесса самоочищения полости рта и ухудшение ее гигиенического состояния, особенно при недостаточном уходе за шинами [Е.И.Гаврилов, 1968; M.Kokovic et al., 1979].
Однако, учитывая, что съемные цельнолитые шины наиболее просты в техническом исполнении (легко и быстро изготавливаются, не требуют значительных затрат рабочего времени), эти конструкции получают все большее распространение как более физиологичные и создающие наиболее благоприятные условия для тканей пародонта опорных зубов при функционировании в новых условиях.
Показания к применению съемных шин:.
- патологическая подвижность зубов I-II степени с отсутствием или наличием дефекта в зубном ряду, с относительно равномерной резорбцией альвеол в пределах половины и более, если нет вертикальной подвижности и силовые соотношения пародонта антагонирующих зубов находятся в динамическом равновесии;.
- дистально не ограниченные дефекты и дефекты, которые по своей величине не могут быть устранены несъемными шинирующими протезами;.
- съемные конструкции могут сочетаться с несъемными протезами при стабилизации группы зубов или совмещении их с конструкциями по Румпелю.
Показания к использованию несъемных шин:.
- необходимость шинирования определенной группы зубов;.
- устранение патологической подвижности в трех направлениях;.
- создание блоков из определенных групп здоровых зубов для уравновешивания силовых соотношений выносливости пародонта антагонирующих их зубов.
Целесообразно, чтобы шинирующие конструкции или протезы надежно иммобилизировали подвижные зубы, обеспечивали доступ к пораженным тканям пародонта при необходимости выполнения терапевтических и хирургических вмешательств после шинирования, отвечали эстетическим требованиям, не нарушали речи и были несложны в изготовлении.
Временное шинирование естественных зубов показано при их подвижности. В комплексномлечениизаболеваний пародонта временное шинирование позволяет [Л.П.Ильина, 1984]:.
- ускорить получение эффекта от консервативного и хирургического лечения и сохранить его на наиболее длительный срок;.
- осуществить элементы ортодонтического лечения с шинированием;.
- положительно влиять на психоэмоциональное состояние больного, настроить его на успех лечения;.
- содействовать более полному проявлению резервных возможностей пародонта;.
- обоснованно решить вопрос об удалении подвижных зубов.
Продолжительность временного шинирования в среднем составляет от.
5-6 сут. до 2-3 мес. В зависимости от сроков временные шины изготавливают из проволоки (стальная, бронзово-алюминиевая — 0,2 мм), пластмассы (норакрил, акрилоксид, протакрил, дуракрил-композиты) или их комбинации. На непродолжительный срок можно шинировать подвижные зубы с помощью стоматологической композиции СК-М [А.К.Иорданишвили и др., 1994].
В практике чаще применяют следующие виды временных шин.
Проволочная шина. Проволоку изгибают пополам, фиксируют на крайнем зубе, затем обводят вокруг каждого шинируемого зуба в виде восьмерки. Чтобы шина лучше держалась, в межзубном промежутке проволоку скручивают.
Пластмассовая шина. Быстротвердеющую пластмассу в тестообразной стадии наносят на зубы (при шинировании нижних передних зубов — на язычную поверхность, верхних — на вестибулярную) в виде сплошной ленты, которую располагают на уровне экватора шинируемых зубов. В процессе полимеризации пластмассу прижимают к зубам, чтобы часть ее через межзубные промежутки
Рис. 35. Опирающийся протез с шинирующими элементами на верхнюю челюсть
Рис. 36. Опирающийся протез с шинирующими элементами на нижнюю челюсть
вышла на противоположную сторону зубной дуги, за счет чего и будет фиксироваться шина. Пользоваться пластмассовой шиной можно до 3-6 мес.
Комбинация проволоки и пластмассы — пластмассовая армированная шина — применяется в тех случаях, когда одновременно с шинированием производят исправление положения зубов при вторичных деформациях. Вначале подвижные зубы фиксируют проволокой, а затем последнюю «заливают» пластмассой (композитом). Максимальный срок ношения комбинированной шины — 3 нед.
Временное шинирование особенно целесообразно проводить в условиях работы пародонтологического или стоматологического кабинетов, когда нет возможности изготовления шин в условиях зуботехнической лаборатории.
Постоянное шинирование планируется и проводится одновременно с протезированием зубов, если имеются дефекты в зубных рядах. Можно использовать
Рис. 37. Бюгельный протез с оральным многозвеньевым кламмером и кламмерами Роуча
несъемные зубные протезы при увеличении якорных элементов и снижении нагрузок на опорные зубы, съемные пластиночные или опирающиеся зубные протезы с шинирующими элементами (рис. 35, 36), а также комбинации несъемных и съемных зубных протезов с шинирующими элементами (см. табл. 13). При этом применяют следующие виды стабилизации групп зубов и зубного ряда: сагиттальную, фронтальную, фронтосагиттальную, парасагиттальную, по дуге и по дуге в сочетании с парасагиттальной [В.Ю.Курляндский, 1956]. Наименее эффективными являются шинирование по дуге, парасагиттальное шинирование или их сочетание.
В своей практической работе мы чаще всего изготавливали больным с патологией пародонта следующие виды шин:.
Съемная шина по АТ.Зелинскому изготавливается лабораторным путем и представляет собой комбинацию гнутого многозвеньевого кламмера, охватывающего подвижные зубы, и базиса, который располагается с язычной стороны шинируемых зубов.
Съемная шина И.С.Рубинова изготавливается лабораторным путем и представляет собой базис с проволочными фиксаторами, с помощью которых удается объединить в блок подвижные непараллельно расположенные зубы верхней челюсти.
Шина по Н.И.Колегову. В шинируемых нижних передних зубах создается паз на глубину 2,5-2,8 мм по режущему краю от 43 до 33 включительно. В него погружается металлическая пластинка необходимой длины и толщины, которая после припасовки цементируется.
Шинирующий опирающийся протез по Б.К.Костур-Е.М.Тер-ПогосянД.Н.Липшицу для иммобилизации подвижных зубов нижней челюсти. Отличается от бюгельного протеза тем, что в этой конструкции отсутствует дуга, а ее.
роль выполняет утолщенный многозвеньевой литой кламмер. Часто в опирающихся протезах используем кламмер Роуча (рис. 37).
Литая адгезионная шина [РАГумецкий, АЕ.Завадка, АО. Лобач] для шинирования передней группы зубов. Основой шины является литая дуга в форме уплощенного многозвеньевого кламмера дугового протеза, расположенная с оральной поверхности зубов. Опорными элементами шины служат различного вида окклюзионные накладки, для размещения которых используют имеющиеся в зубах фиссуры, пломбы, полости. Для улучшения фиксации шины создают ответвления литой дуги в виде отростков, которые размещают в межзубных пространствах. Шину изготавливают без сошлифовывания твердых тканей зубов или проводят его избирательно. Фиксируется литая шина на композиционные пломбированные материалы. Одним из надежных условий фиксации адгезионных конструкций является электрохимическое травление внутренних поверхностей их опорных элементов, проводимое после окончательной припасовки уже готовых конструкций. Протравленные конструкции должны поступать обратно из лаборатории в клинику в полиэтиленовой упаковке. Вплоть до окончательной установки на место протравленные поверхности каркаса не должны ни к чему прикасаться, поскольку любые загрязнения (влага, жир) существенно уменьшают силу сцепления [РАГумецкий, Б.Н.Залиский, 1990].
Облегчить фиксацию шины и избежать во время ее цементировки затекания композиционного материала на межзубные сосочки позволяет изоляция последних с помощью полосок из алюминиевой фольги, согнутых под углом 90° по отношению к сагиттальной плоскости [РАГумецкий и соавт., 1986].
В качестве шинирующих эффективно использовать материалы на основе неорганической матрицы — стекловолокна — «GlasSpan» (США), «Fiber Splint» (Швейцария), «Splint-It» (США), которые вытолнены из множества тончайших волокон, диаметром 3-5 микрон, сплетенных между собой, а также на основе органической матрицы — полиэтилена — «Ribbond» (США), «Connect» (США). Их применение обеспечивает хороший результат комплексного лечения заболеваний пародонта (АА.Макарьева, З.Э.Золоева, 2001).
Шинирование зубов с помощью гибкой керамики и стекловолокна. Скрепление подвижных зубов при пародонтите или пародонтозе целесообразно осуществлять волокнами стеклоткани, наложенными восьмеркой. В тех случаях, когда с вестибулярной стороны стеклоткань заметна, ее можно удалить, оставив с язычной стороны. Возможно изготавливать шину из пучка стекловолокна в зуботехнической лаборатории на модели с последующей заливкой его композиционным материалом. После снятия конструкции с модели и отработки ее фиксируют в полости рта оптизондом (REPP) к зубам. С помощью таких конструкций можно одновременно с шинированием замещать включенные дефекты зубныгх рядов протяженностью в один зуб [В.В.Олешко, 1999].
К таким же материалам следует отнести Ribbond (Ribbond, Inc., США), GlasSpan (GlasSpan, Inc., США) и др. Шинирующие конструкции с содержанием волоконный полимерныгх материалов, в частности риббонда, можно изготавливать прямым и косвенным способами. Наиболее часто в практической стоматологии используется прямой способ, так как позволяет изготовить шину из композита с содержанием риббонда в одно посещение. Для этого с помощью полоски фольги измеряют протяженность групп зубов, подлежащих шинированию. Затем фиксируют зубы в правильном (нужном) положении и обрабатывают поверхность зубов с помощью внутриротового микропескоструйного аппарата или крупнозернистого алмазного бора, протравливают кислотой, промывают, просушивают и наносят праймер. Пропитанную бондом ленту риббонда покрывают тонким слоем микрогибридного композита и устанавливают на языганую поверхность зубного ряда. Ленту риббонда адаптируют с помощью инструмента от середины полоски к ее краям, при этом следуют контурам зуба даже в межзубных промежутках. После этого кисточкой поверхность шины сглаживают, после чего осуществляют отверждение композита с помощью галогенового света. Затем шину отделывают с помощью алмазного инструмента и полируют финишными борами, резинками, дисками, щетками и т.п. Для усиления конструкции шины некоторые специалисты рекомендуют использовать второй слой ленты риббонда поверх первого [СДАругюнов, Н.А.Борисов, Т.Ф.Косырева, 1997].
Таблица 14
Показатели гнатодинамометрии и миотонометрии у обследованных пациентов
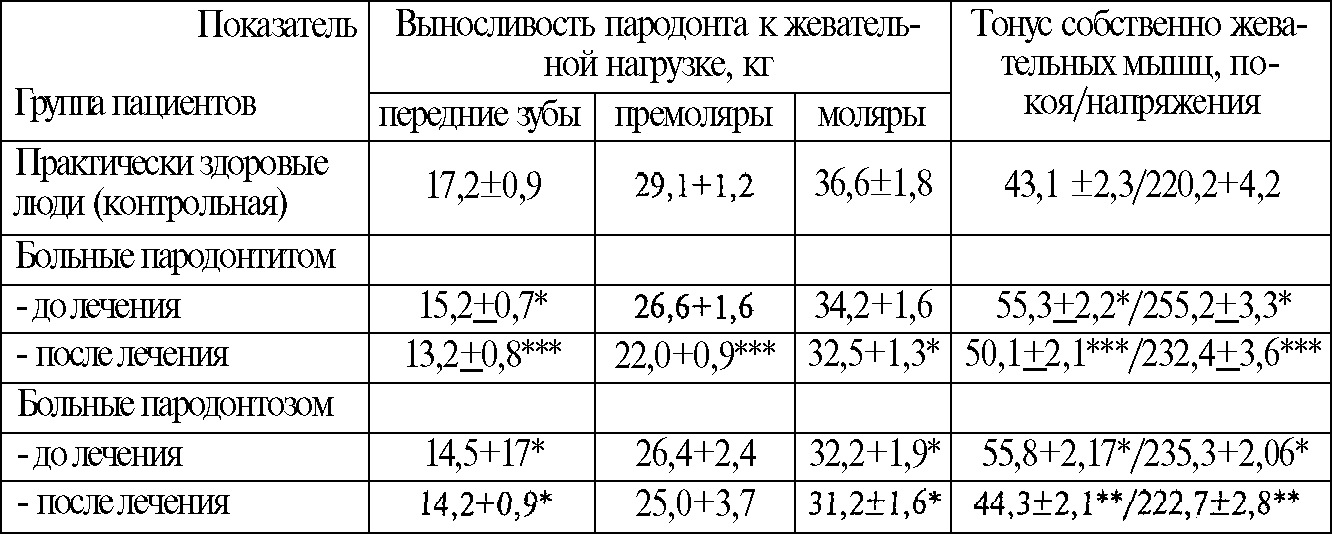
Примечание: * — достоверность различий при рказателем до лечения.
Установлено, что шинирование зубов с применением волоконный полимерных материалов и композитов дает положительные результаты на протяжении 1,5-2 лет, что дает возможность отнести этот способ к постоянному виду шинирования. При этом наилучшие результаты отмечены при шинировании передних зубов нижней челюсти с применением риббонда с их язычной поверхности. Оральное прикрепление ленты риббонда в случае фиксации премоляров и моляров хуже переносится больными из-за уменьшения пространства для языка, а также возможности отклеивания шины с последующим травмированием тканей пародонта. Поэтому для профилактики таких осложнений рекомендуется шинирование боковых зубов с приклеиванием ленты риббонда в продольной фиссуре при незначительном препарировании эмали на глубину до 1 мм [СДАрутюнов, НАБорисов, Т.Ф.Косырева, 1997].